چه کسانی نباید عمل لاپاراسکوپی انجام دهند؟
چه کسانی نباید عمل لاپاراسکوپی انجام دهند؟ راهنمای جامع موارد منع و احتیاط
عمل لاپاراسکوپی، که به عنوان “جراحی سوراخ کلید” نیز شناخته میشود، یک روش جراحی کمتهاجمی است که مزایای قابل توجهی نسبت به جراحی باز سنتی دارد. در این روش، جراح با استفاده از برشهای کوچک، یک دوربین (لاپاراسکوپ) و ابزارهای جراحی را وارد بدن میکند. مزایای اصلی آن شامل کاهش درد پس از عمل، دوره نقاهت کوتاهتر، جای زخم کوچکتر و خطر کمتر عفونت است.
یکی از اصول کلیدی در لاپاراسکوپی، ایجاد فضای کاری در داخل شکم از طریق وارد کردن گاز دیاکسید کربن است که به این فرآیند پنوموپریتونئوم گفته میشود. این فشار گاز میتواند اثرات فیزیولوژیکی مهمی بر بدن داشته باشد، به خصوص بر سیستم قلبی و ریوی. به همین دلیل، با وجود مزایای بیشمار لاپاراسکوپی، این روش برای همه بیماران مناسب نیست. برخی شرایط پزشکی خاص میتوانند خطرات جراحی را به شدت افزایش دهند، تا جایی که ممکن است پزشک تصمیم به لغو یا جایگزینی آن با جراحی باز بگیرد.
هزینه عمل لاپاراسکوپی در تهران (تعرفه های دولتی و خصوصی)
مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک خود مشورت کنید.
این مقاله تنها برای اطلاعرسانی است و جایگزین مشاوره، تشخیص یا درمان پزشکی حرفهای نیست. تصمیمگیری در مورد مناسب بودن لاپاراسکوپی باید توسط پزشک متخصص و بر اساس شرایط فردی شما انجام شود.
نکات کلیدی در یک نگاه
- شوک هیپوولمیک کنترلنشده: این یک مورد منع مطلق است، زیرا فشار گاز میتواند وضعیت بیمار را به شدت وخیم کند.
- بیماریهای قلبی و ریوی شدید: بیمارانی که از مشکلات قلبی یا ریوی جدی رنج میبرند، ممکن است نتوانند فشار پنوموپریتونئوم را تحمل کنند.
- سابقه جراحیهای متعدد شکمی: چسبندگیهای ناشی از جراحیهای قبلی، خطر آسیب به اندامهای داخلی را افزایش میدهد.
- چاقی مفرط: با وجود اینکه امروزه چاقی مفرط یک منع مطلق نیست، اما چالشهای فنی و خطرات بیشتری را به همراه دارد.
- حاملگی در سه ماهه سوم: در این دوره، خطر آسیب به جنین و مادر به دلیل فشار داخل شکمی افزایش مییابد.
موارد منع مطلق (Absolute Contraindications) برای عمل لاپاراسکوپی
این شرایط به قدری پرخطر هستند که اغلب پزشکان انجام لاپاراسکوپی را به کلی رد میکنند و به سراغ روشهای جایگزین میروند.
شوک هیپوولمیک کنترلنشده و ناپایداری همودینامیک
شوک هیپوولمیک یک وضعیت اورژانسی است که به دلیل از دست دادن سریع و شدید حجم خون یا مایعات بدن (مانند خونریزی داخلی یا تروما) رخ میدهد. این وضعیت منجر به کاهش ناگهانی و شدید فشار خون میشود. در چنین شرایطی، بدن با حداکثر توانایی خود تلاش میکند تا باقیمانده حجم خون را به اندامهای حیاتی مانند مغز و قلب برساند. در این حالت، ایجاد پنوموپریتونئوم با تزریق گاز دیاکسید کربن، باعث افزایش فشار داخل شکم میشود که به رگهای بزرگ خونی مانند ورید اجوف تحتانی فشار وارد میکند. این فشار، بازگشت وریدی خون به قلب را به شدت کاهش داده و توانایی قلب برای پمپاژ خون را مختل میکند. در نتیجه، بیمار به سرعت وارد مرحله فروپاشی قلبی-عروقی شده و احتمال مرگ به شدت افزایش مییابد. به همین دلیل، در این وضعیت ناپایدار، جراحی باز با هدف کنترل سریع منبع خونریزی، اولویت دارد.
فتق دیافراگم بزرگ
دیافراگم، یک عضله گنبدیشکل است که حفره قفسه سینه و شکم را از هم جدا میکند. وجود یک فتق بزرگ در این عضله به معنای وجود یک سوراخ یا ضعف قابل توجه است که از طریق آن، بخشی از محتویات شکمی (مانند معده یا روده) میتواند به داخل قفسه سینه جابجا شود. ایجاد پنوموپریتونئوم برای انجام لاپاراسکوپی، فشار داخل شکم را به شدت بالا میبرد. این فشار، محتویات شکمی را از طریق سوراخ فتق به سمت بالا و به داخل حفره قفسه سینه هل میدهد. این جابجایی باعث فشرده شدن ریهها و قلب میشود، که نتیجه آن میتواند نارسایی حاد تنفسی، اختلال در عملکرد قلب و حتی ایست قلبی باشد. بنابراین، فتق دیافراگم بزرگ به عنوان یک مانع مطلق برای لاپاراسکوپی در نظر گرفته میشود.
عدم تحمل بیهوشی عمومی
عمل لاپاراسکوپی به دلیل ماهیت خود، تقریباً همیشه تحت بیهوشی عمومی انجام میشود. این نوع بیهوشی باعث شل شدن عضلات شکمی و بیحس شدن کامل بیمار میشود تا جراح بتواند بدون حرکت بیمار و در فضای کافی کار کند. اگر بیمار به دلیل شرایط پزشکی زمینهای مانند بیماریهای ریوی شدید، نارسایی قلبی پیشرفته، یا حساسیت شدید به داروهای بیهوشی، نتواند بیهوشی عمومی را تحمل کند، انجام لاپاراسکوپی غیرممکن است. در این موارد، جراح باید به سراغ روشهای جایگزین مانند جراحی باز که ممکن است تحت بیهوشی موضعی یا اسپینال انجام شود، برود.
موارد منع نسبی (Relative Contraindications) و شرایط نیازمند احتیاط
این شرایط به صورت قطعی مانع از لاپاراسکوپی نمیشوند، اما نیاز به ارزیابی دقیق، آمادگیهای ویژه و مدیریت تخصصی دارند. تصمیمگیری در این موارد، نیازمند سنجیدن مزایا و خطرات احتمالی توسط تیم درمانی است.
بیماریهای شدید قلبی-عروقی و ریوی
تأثیرات فیزیولوژیک پنوموپریتونئوم بر سیستم قلبی-ریوی، مهمترین دلیل برای احتیاط در این بیماران است.
- بیماریهای قلبی: بیماران با نارسایی قلبی پیشرفته، بیماری عروق کرونر، یا آریتمیهای شدید، ممکن است نتوانند فشار داخل شکم را تحمل کنند. افزایش این فشار میتواند باعث افزایش مقاومت عروقی سیستمی و در نتیجه افزایش فشار روی قلب شود، که در یک قلب ضعیف میتواند منجر به نارسایی بیشتر و عوارض جدی گردد.
- بیماریهای ریوی: در بیمارانی با بیماریهای مزمن انسدادی ریه (COPD) یا فیبروز ریوی، توانایی ریهها برای دفع گاز دیاکسید کربن کاهش مییابد. در طول لاپاراسکوپی، جذب دیاکسید کربن از حفره شکمی باعث افزایش سطح آن در خون میشود (هایپرکاپنی). این وضعیت میتواند منجر به اسیدوز تنفسی، افزایش فشار خون ریوی و عوارض جدی تنفسی شود.
چاقی مفرط (Morbid Obesity)
با وجود اینکه چاقی مفرط (BMI بالای ۴۰) دیگر یک منع مطلق نیست، اما چالشهایی را برای جراح و تیم بیهوشی ایجاد میکند.
- سختیهای فنی: لایه ضخیم چربی در دیواره شکم، دسترسی به اندامها را دشوار میکند. همچنین، فشار مورد نیاز برای ایجاد پنوموپریتونئوم ممکن است بالاتر باشد و دید جراح را محدود کند.
- ریسکهای فیزیولوژیک: افراد چاق بیشتر در معرض خطر هایپرکاپنی (به دلیل کاهش عملکرد ریهها)، آمبولی وریدی (به دلیل بیحرکتی طولانی) و مشکلات قلبی-ریوی در طول جراحی هستند. با این حال، مزایای لاپاراسکوپی مانند کاهش عفونت زخم و بهبودی سریعتر، اغلب باعث میشود که این روش به جراحی باز ترجیح داده شود، البته با رعایت ملاحظات دقیق پیش از عمل.
سابقه جراحیهای متعدد شکمی و چسبندگیهای شدید
چسبندگیهای شکمی، نوارهای بافتی فیبروز هستند که پس از جراحیهای قبلی ایجاد میشوند و میتوانند اندامهای داخلی را به هم بچسبانند. در حین لاپاراسکوپی، اولین قدم، وارد کردن تروکارها از طریق دیواره شکم است. این فرآیند به صورت “کور” (بدون دید مستقیم) انجام میشود. در صورت وجود چسبندگیهای شدید، خطر سوراخ شدن تصادفی روده، مثانه یا آسیب به عروق بزرگ به شدت افزایش مییابد. در چنین مواردی، جراح ممکن است با دقت بیشتری و با استفاده از تکنیکهای خاص جراحی را آغاز کند یا تصمیم به تبدیل به جراحی باز بگیرد تا از آسیب جلوگیری شود.
اختلالات شدید انعقاد خون و ریسک خونریزی
بیمارانی که به اختلالات انعقادی مادرزادی (مانند هموفیلی) یا اکتسابی (مانانند بیماری کبد) مبتلا هستند و یا داروهای ضد انعقاد خون مصرف میکنند، در معرض خطر خونریزی شدید حین و پس از جراحی قرار دارند. در لاپاراسکوپی، کنترل خونریزی ممکن است دشوارتر باشد. بنابراین، پیش از جراحی، باید با مشاوره متخصص هماتولوژی (خونشناس) و انجام آزمایشات دقیق، وضعیت بیمار پایدار شود و داروهای رقیقکننده خون در صورت امکان و با نظر پزشک معالج، قطع یا تنظیم شوند.
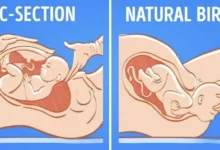
حاملگی پیشرفته (به خصوص در سه ماهه سوم)
در گذشته، بارداری یک منع مطلق برای لاپاراسکوپی بود، اما امروزه این روش با رعایت نکات ایمنی خاص، در موارد ضروری قابل انجام است. با این حال، لاپاراسکوپی در سه ماهه دوم بارداری، به دلیل کوچکتر بودن رحم و خطر کمتر برای جنین، ایمنتر است. در سه ماهه سوم، رحم به شدت بزرگ شده و فضای داخل شکم محدود است. این وضعیت میتواند خطر آسیب به رحم، سقط جنین یا زایمان زودرس را افزایش دهد. همچنین، افزایش فشار پنوموپریتونئوم میتواند جریان خون به جفت را کاهش داده و باعث هیپوکسی جنینی (کمبود اکسیژن در جنین) شود.
فشار داخل جمجمه بالا (Increased Intracranial Pressure)
این وضعیت به دلایل مختلفی مانند تومور مغزی، سکته مغزی یا تروما رخ میدهد. در لاپاراسکوپی، جذب دیاکسید کربن از حفره شکمی باعث افزایش سطح آن در خون میشود. این افزایش دیاکسید کربن در خون میتواند منجر به اتساع عروق خونی مغز (Vasodilation) و افزایش بیشتر فشار داخل جمجمه شود. این وضعیت میتواند باعث آسیب غیرقابل برگشت مغزی و حتی مرگ شود. به همین دلیل، در بیماران با فشار داخل جمجمه بالا، لاپاراسکوپی به شدت منع شده و باید راههای دیگری برای درمان در نظر گرفته شود.
فرآیند ارزیابی بیمار: چگونه پزشک تصمیم میگیرد؟
تصمیمگیری در مورد اینکه آیا یک بیمار کاندید مناسبی برای لاپاراسکوپی است یا خیر، یک فرآیند پیچیده و چند مرحلهای است.
- معاینه بالینی و شرح حال کامل: پزشک با دقت شرح حال بیمار را بررسی میکند، از جمله سابقه جراحیها، بیماریهای زمینهای، و داروهایی که مصرف میکند.
- آزمایشات و تصویربرداریها: آزمایش خون، تستهای انعقادی و تصویربرداریهایی مانند سونوگرافی، سیتی اسکن یا امآرآی به پزشک کمک میکنند تا وضعیت داخلی بدن بیمار را ارزیابی کند.
- مشاوره با متخصصین دیگر: در مواردی که بیمار دارای بیماریهای زمینهای مانند مشکلات قلبی یا ریوی است، پزشک جراح از متخصصین قلب، ریه یا بیهوشی برای ارزیابی و تأیید سلامت بیمار مشاوره میگیرد.
جدول مقایسهای: لاپاراسکوپی در برابر لاپاراتومی باز
| ویژگی | لاپاراسکوپی (کمتهاجمی) | لاپاراتومی (باز) |
|---|---|---|
| برش | کوچک (چند سوراخ ۱-۲ سانتیمتری) | بزرگ (۱۵-۳۰ سانتیمتر) |
| درد پس از عمل | کمتر | بیشتر |
| دوره نقاهت | کوتاهتر (چند روز تا ۲ هفته) | طولانیتر (چند هفته تا چند ماه) |
| خطر عفونت زخم | کمتر | بیشتر |
| زمان بستری | کوتاهتر (معمولاً ۱-۳ روز) | طولانیتر (۳-۷ روز یا بیشتر) |
| دید جراح | بزرگنمایی شده و با کیفیت بالا | مستقیم و با دید باز |
| مناسب برای | اغلب جراحیهای شکمی | شرایط پیچیده، اورژانسی یا وجود منع لاپاراسکوپی |
جایگزینهای عمل لاپاراسکوپی
وقتی لاپاراسکوپی به دلیل موارد منع پزشکی امکانپذیر نباشد، پزشک گزینههای دیگری را در نظر میگیرد.
- لاپاراتومی باز (Open Laparotomy): این روش سنتی جراحی است که در آن یک برش بزرگ در شکم ایجاد میشود تا جراح به طور مستقیم به اندامهای داخلی دسترسی پیدا کند. با وجود دوره نقاهت طولانیتر، در شرایطی مانند خونریزی کنترلنشده، چسبندگیهای شدید یا سرطانهای پیشرفته، این روش ایمنتر و موثرتر است.
- سایر روشهای کمتهاجمی: در برخی موارد، از جراحی رباتیک یا سایر تکنیکهای کمتهاجمی استفاده میشود.
پرسشهای متداول (FAQ)
آیا چاقی همیشه مانع لاپاراسکوپی است؟
خیر، چاقی مفرط یک منع نسبی است. امروزه بسیاری از جراحیهای لاپاراسکوپی برای افراد چاق با موفقیت انجام میشود، اما نیاز به تیم جراحی و بیهوشی با تجربه دارد.
آیا بارداری با لاپاراسکوپی تداخل دارد؟
در سه ماهه اول و دوم بارداری، لاپاراسکوپی اغلب ایمن در نظر گرفته میشود. اما در سه ماهه سوم، به دلیل بزرگ شدن رحم و خطرات مرتبط، معمولاً از این روش اجتناب میشود.
چه عواملی ریسک لاپاراسکوپی را افزایش میدهند؟
بیماریهای قلبی-عروقی و ریوی، چسبندگیهای قبلی، سن بالا، اختلالات انعقادی و چاقی از مهمترین عواملی هستند که ریسک لاپاراسکوپی را افزایش میدهند.
آیا سابقه جراحی قبلی همیشه مانع است؟
سابقه یک یا چند جراحی شکمی قبلی لزوماً مانع از لاپاراسکوپی نیست. با این حال، نیاز به ارزیابی دقیقتر و آمادگی برای تبدیل احتمالی به جراحی باز را افزایش میدهد.
اگر لاپاراسکوپی انجام نشود، چه گزینههایی وجود دارد؟
گزینه اصلی جایگزین، لاپاراتومی باز است. این جراحی با وجود دوره نقاهت طولانیتر، در موارد ضروری ایمنترین و موثرترین راهکار محسوب میشود.
راهکارهای نهایی: تصمیمگیری با تیمی از متخصصان
تصمیم برای انجام یا عدم انجام لاپاراسکوپی، تصمیمی نیست که به سادگی گرفته شود. این فرآیند نیازمند ارزیابی جامع شرایط پزشکی، سابقه درمانی و سلامت کلی بیمار است. تیم درمانی، شامل جراح، متخصص بیهوشی و در صورت لزوم متخصصان قلب و ریه، باید با همکاری یکدیگر بهترین و ایمنترین راهکار را برای بیمار انتخاب کنند. در نهایت، مزایای لاپاراسکوپی (مانند بهبودی سریعتر) باید با خطرات احتمالی آن در شرایط خاص، سنجیده شود.
برای ارزیابی دقیق شرایط خود و انتخاب بهترین گزینه درمانی، حتماً با پزشک متخصص مشورت کنید.
منابع
- Merck Manual Professional Edition. (n.d.). Laparoscopy. Retrieved from https://www.merckmanuals.com/
- Sharma, D., et al. (2010). Secrets of safe laparoscopic surgery: Anaesthetic and surgical considerations. Journal of Minimal Access Surgery, 6(4), 91–98. Retrieved from https://pmc.ncbi.nlm.nih.gov/articles/PMC2992667/
- Cleveland Clinic. (2023). Laparotomy: What It Is, Uses, Surgery, Recovery & Scarring. Retrieved from https://my.clevelandclinic.org/
- Mayo Clinic. (2023). Minimally invasive surgery. Retrieved from https://www.mayoclinic.org/
- World Laparoscopy Hospital. (2020). Advantage, Disadvantage And Contraindication Of Laparoscopic Surgery – Lecture Of Dr R K Mishra. Retrieved from https://www.laparoscopyhospital.com/
لیست پزشکان مرتبط:
- سکینه موید محسنیمتخصص زنان و زایمان | تهران
- حسین آصف جاهمتخصص زنان و زایمان | تهران
- طاهره لبافمتخصص زنان و زایمان | تهران
- فرزانه چوبسازمتخصص زنان و زایمان | تهران
- فریبا خطیرمتخصص زنان و زایمان | تهران
- آزاده اکبری سنهمتخصص زنان و زایمان | تهران
- فاطمه امیدی فرمتخصص زنان و زایمان | تهران
- آزاده افضل زادهمتخصص زنان و زایمان، فلوشیپ لاپاراسکوپی و هیستروسکوپی و اندومتریوز | تهران
- فاطمه لطفیمتخصص زنان و زایمان | تهران
- سارا نیک فرجاممتخصص و جراح زنان، زایمان و نازایی - لاپاراسکوپی - هیستروسکوپی - جراحی زیبایی زنان | تهران