از کجا بفهمیم پارکینسون داریم ؟ (علائم حرکتی و غیر حرکتی)

آیا تا به حال لرزش خفیفی در انگشتان خود یا یکی از عزیزانتان مشاهده کردهاید که باعث نگرانیتان شده باشد؟ یا شاید متوجه شدهاید که حرکات بدنتان کندتر از گذشته شده، دستخطتان ریزتر شده و راه رفتنتان تغییر کرده است. این نگرانیها کاملاً طبیعی هستند و اغلب اولین جرقهای هستند که افراد را به جستجو درباره بیماری پارکینسون سوق میدهند. پارکینسون یک اختلال پیشرونده و مزمن سیستم عصبی مرکزی است که در درجه اول بر توانایی بدن برای کنترل حرکات تأثیر میگذارد. این بیماری زمانی رخ میدهد که سلولهای عصبی در بخشی از مغز که مسئول تولید یک ماده شیمیایی حیاتی به نام دوپامین است، بهتدریج از بین میروند.
درک علائم اولیه و فرآیند تشخیص این بیماری، اولین و مهمترین گام برای مدیریت آن و حفظ کیفیت زندگی است. مواجهه با احتمال یک بیماری مزمن میتواند ترسناک باشد، اما دانش و آگاهی، قدرتمندترین ابزار برای کنترل شرایط است. این مقاله به عنوان یک راهنمای جامع، شما را با نشانههای کلیدی حرکتی و غیرحرکتی پارکینسون، روشهای تشخیص دقیق توسط متخصصان و اقداماتی که در صورت مشکوک بودن به این بیماری باید انجام دهید، آشنا میکند. هدف ما ارائه اطلاعات دقیق، مبتنی بر شواهد و قابل فهم است تا شما با آگاهی کامل در این مسیر قدم بردارید و بدانید که تنها نیستید.
سلب مسئولیت پزشکی
مهم: محتوای این مقاله صرفاً جهت اطلاعرسانی و افزایش آگاهی عمومی تهیه شده است و هرگز نباید به عنوان جایگزین مشاوره، تشخیص یا درمان حرفهای پزشکی در نظر گرفته شود. تشخیص بیماری پارکینسون نیازمند ارزیابی دقیق توسط متخصص مغز و اعصاب است. برای بررسی وضعیت سلامتی خود یا عزیزانتان، همیشه با پزشک متخصص مشورت کنید.
نکات کلیدی در یک نگاه
- چهار علامت اصلی: پارکینسون عمدتاً با چهار علامت حرکتی کلیدی شناخته میشود: لرزش در حالت استراحت، کندی حرکت (برادیکینزی)، سفتی عضلات (ریجیدیتی) و مشکلات تعادل در مراحل بعدی.
- علائم فراتر از حرکت: علائم غیرحرکتی مانند از دست دادن حس بویایی، یبوست مزمن، اختلالات خواب، خستگی مفرط و افسردگی میتوانند سالها پیش از بروز مشکلات حرکتی ظاهر شوند و تأثیر زیادی بر کیفیت زندگی دارند.
- تشخیص بالینی است: تشخیص پارکینسون بر اساس معاینات فیزیکی و عصبی دقیق توسط متخصص مغز و اعصاب انجام میشود. هیچ آزمایش خون یا تصویربرداری قطعی برای تأیید آن وجود ندارد.
- نقش آزمایشهای کمکی: اسکنهای مغزی مانند MRI برای رد کردن سایر بیماریها (مانند سکته مغزی یا تومور) و اسکنهای تخصصی مانند DaTscan برای تأیید کمبود دوپامین در مغز به کار میروند.
- مدیریت، نه درمان قطعی: اگرچه در حال حاضر درمان قطعی برای پارکینسون وجود ندارد، اما روشهای درمانی بسیار مؤثری شامل داروها، فیزیوتراپی، کاردرمانی و گاهی جراحی برای مدیریت علائم و بهبود چشمگیر کیفیت زندگی در دسترس هستند.
بیماری پارکینسون چیست؟ یک نگاه عمیقتر
برای درک اینکه چرا علائم پارکینسون ظاهر میشوند، باید سفری کوتاه به اعماق مغز داشته باشیم. در ناحیهای از ساقه مغز به نام جسم سیاه ، سلولهای عصبی خاصی وجود دارند که مسئول تولید یک ماده شیمیایی حیاتی به نام دوپامین هستند. دوپامین یک انتقالدهنده عصبی است؛ یعنی مانند یک پیامرسان عمل میکند و پیامها را بین بخشهای مختلف مغز و سیستم عصبی منتقل میکند تا حرکات بدن روان، هماهنگ و کنترلشده باشند. این پیامها به بخشی از مغز به نام هستههای قاعدهای مغز ارسال میشوند که به عنوان مرکز کنترل حرکت عمل میکند.
در بیماری پارکینسون، این سلولهای عصبی تولیدکننده دوپامین به دلایل نامشخصی بهتدریج تخریب شده و از بین میروند. یک نکته بسیار مهم این است که علائم حرکتی بیماری معمولاً زمانی ظاهر میشوند که فرد حدود ۶۰ تا ۸۰ درصد از این سلولها را از دست داده باشد. این موضوع نشان میدهد که فرآیند تخریب سلولی سالها قبل از تشخیص بالینی آغاز شده است. با کاهش شدید سطح دوپامین، هستههای قاعدهای مغز دیگر نمیتوانند عملکرد خود را به درستی انجام دهند و این اختلال در سیستم پیامرسانی منجر به بروز علائم حرکتی اصلی بیماری میشود.
از نظر آسیبشناسی، مشخصه اصلی پارکینسون وجود تودههای پروتئینی غیرطبیعی به نام اجسام لویی در داخل سلولهای عصبی باقیمانده است. پروتئین اصلی تشکیلدهنده این تودهها، آلفا-سینوکلئین نام دارد. دانشمندان معتقدند که تجمع این پروتئینها نقش کلیدی در مرگ سلولهای عصبی ایفا میکند. طبق آمار بنیاد پارکینسون، بیش از ۱۰ میلیون نفر در سراسر جهان با این بیماری زندگی میکنند و این آمار آن را به یکی از شایعترین اختلالات نورودژنراتیو (تخریبکننده سلولهای عصبی) پس از آلزایمر تبدیل کرده است.
چهار علامت اصلی و حرکتی پارکینسون
علائم حرکتی پارکینسون معمولاً به صورت تدریجی و نامحسوس شروع میشوند و در ابتدا ممکن است آنقدر خفیف باشند که به خستگی یا افزایش سن نسبت داده شوند. این علائم اغلب از یک سمت بدن شروع شده و با گذشت زمان، سمت دیگر را نیز درگیر میکنند، هرچند سمتی که ابتدا درگیر شده معمولاً علائم شدیدتری را نشان میدهد.
۱. لرزش در حالت استراحت
این شناختهشدهترین علامت پارکینسون است، اگرچه حدود ۳۰٪ از بیماران در مراحل اولیه آن را تجربه نمیکنند. لرزش معمولاً از یک دست یا حتی یک انگشت شروع میشود، در حالی که آن عضو در حالت استراحت کامل قرار دارد (مثلاً وقتی دست روی پا قرار گرفته است). یک مشخصه کلاسیک این لرزش، حرکت ریتمیک انگشت شست و سبابه است که به آن قرص غلتاندن میگویند. این لرزش با انجام یک حرکت هدفمند (مانند برداشتن یک لیوان) به طور موقت کاهش یافته یا متوقف میشود و در زمان استرس یا خستگی شدت مییابد. لرزش میتواند علاوه بر دست، در فک، چانه یا پاها نیز مشاهده شود.
۲. کندی حرکات
برادیکینزی به معنای کندی و دشواری در شروع و اجرای حرکات ارادی است و یکی از اصلیترین و ناتوانکنندهترین علائم پارکینسون محسوب میشود. این علامت انجام کارهای ساده و روزمره را به فعالیتی زمانبر و خستهکننده تبدیل میکند.
- راه رفتن پارکینسونی: برداشتن قدمهای کوتاه و نامنظم و کشیدن پاها روی زمین. ممکن است بازوها هنگام راه رفتن کمتر تاب بخورند.
- پدیده انجماد : فرد ممکن است به طور ناگهانی در حین راه رفتن “یخ بزند” و نتواند قدم بعدی را بردارد، به خصوص هنگام عبور از درگاهها یا هنگام دور زدن.
- مشکل در حرکات ظریف: کارهایی مانند بستن دکمههای لباس، تایپ کردن، یا استفاده از قاشق و چنگال دشوار میشود.
- کاهش حرکات خودکار: مانند پلک زدن، لبخند زدن یا حرکات دست هنگام صحبت کردن، که منجر به چهرهای بیحالت و ثابت میشود (چهره ماسکه).
- میکروگرافیا: دستخط فرد بهتدریج کوچکتر، فشردهتر و ناخواناتر میشود.
۳. سفتی عضلات
در این حالت، عضلات فرد سفت و منقبض هستند و در برابر حرکت غیرفعال مقاومت نشان میدهند. این سفتی میتواند در هر بخشی از بدن رخ دهد و باعث درد عضلانی مداوم و محدودیت دامنه حرکتی شود. هنگام معاینه، پزشک ممکن است پدیدهای به نام چرخ دنده را حس کند؛ یعنی وقتی مفصل بیمار را حرکت میدهد، حرکت به صورت پلهپله و منقطع انجام میشود. این سفتی میتواند باعث مشکل در چرخیدن در رختخواب یا کاهش چرخش طبیعی بازوها هنگام راه رفتن شود.
۴. مشکلات تعادل و وضعیت بدن
این علامت معمولاً در مراحل پیشرفتهتر بیماری ظاهر میشود. سیستمهای تعادلی بدن که به طور خودکار ما را صاف نگه میدارند، دچار اختلال میشوند. فرد مبتلا به پارکینسون ممکن است حالت بدنی خمیدهای داشته باشد و تمایل به افتادن به جلو یا عقب داشته باشد. این مسئله خطر افتادن و شکستگی را به میزان قابل توجهی افزایش میدهد.
فراتر از حرکت: علائم غیرحرکتی که باید بشناسید
بسیاری از افراد تصور میکنند که پارکینسون تنها یک بیماری حرکتی است، اما طیف گستردهای از علائم غیرحرکتی نیز وجود دارند که تأثیر عمیقی بر کیفیت زندگی فرد میگذارند. این علائم به دلیل تأثیر بیماری بر سایر بخشهای سیستم عصبی، فراتر از مناطق کنترلکننده حرکت، رخ میدهند.
- از دست دادن حس بویایی : کاهش یا از دست دادن کامل توانایی بویایی یکی از اولین و شایعترین علائم هشداردهنده است که میتواند یک دهه یا بیشتر قبل از علائم حرکتی بروز کند.
- مشکلات خواب: اختلال رفتار خواب REM که در آن فرد رویاهای خود را با حرکات فیزیکی شدید اجرا میکند، یک نشانه اولیه مهم است. بیخوابی، خوابآلودگی شدید در طول روز و سندرم پای بیقرار نیز بسیار شایع هستند.
- یبوست: کند شدن حرکات روده یک مشکل بسیار شایع و اغلب زودهنگام است.
- تغییرات خلقی و شناختی: افسردگی و اضطراب بسیار شایع هستند و بخشی از تغییرات شیمیایی مغز در بیماری محسوب میشوند، نه فقط یک واکنش روانی به تشخیص. بیتفاوتی یا از دست دادن انگیزه نیز ممکن است رخ دهد. در مراحل بعدی، مشکلات شناختی خفیف ممکن است بروز کند.
- خستگی مفرط : احساس خستگی عمیق و طاقتفرسا که با استراحت بهبود نمییابد و با خستگی معمولی متفاوت است.
- افت فشار خون وضعیتی : احساس سرگیجه یا سبکی سر هنگام برخاستن از حالت نشسته یا خوابیده، که به دلیل افت ناگهانی فشار خون رخ میدهد.
- مشکلات ادراری: تکرر ادرار، احساس فوریت در دفع ادرار یا بیاختیاری.
- درد: درد میتواند ناشی از سفتی عضلات (درد اسکلتی-عضلانی) یا ناشی از خود بیماری (درد نوروپاتیک) باشد.
فرآیند تشخیص پارکینسون: سفری به سوی اطمینان
تشخیص بیماری پارکینسون میتواند یک فرآیند پیچیده باشد، زیرا هیچ آزمایش واحد و قطعی برای آن وجود ندارد. تشخیص عمدتاً بالینی است و به تخصص و تجربه یک متخصص مغز و اعصاب متکی است.
نقش کلیدی متخصص مغز و اعصاب
نورولوژیست با بررسی دقیق سابقه پزشکی شما و انجام معاینات فیزیکی و عصبی، فرآیند تشخیص را آغاز میکند. او به دنبال الگوی مشخص علائم و نحوه پیشرفت آنها در طول زمان است.
معاینات بالینی و سابقه پزشکی
پزشک از شما در مورد علائمتان، زمان شروع آنها و تأثیرشان بر زندگی روزمره سوال خواهد کرد. سپس معاینات فیزیکی را برای ارزیابی موارد زیر انجام میدهد:
- مشاهده حرکات: بررسی نحوه راه رفتن (طول قدمها، چرخش بازوها)، حرکات صورت، و توانایی بلند شدن از صندلی.
- ارزیابی لرزش، سفتی و کندی: پزشک از شما میخواهد کارهای سادهای مانند باز و بسته کردن سریع انگشتان، ضربه زدن با پا به زمین یا نوشتن یک جمله را انجام دهید تا کندی و کاهش دامنه حرکت را ارزیابی کند.
گاهی اوقات، پزشک ممکن است یک “آزمون چالش لوودوپا” را پیشنهاد دهد. در این آزمون، بیمار برای مدتی داروی اصلی پارکینسون (لوودوپا) را مصرف میکند. اگر علائم بیمار به طور قابل توجهی بهبود یابد، این امر تشخیص پارکینسون را به شدت تأیید میکند.
آزمایشهای تشخیصی
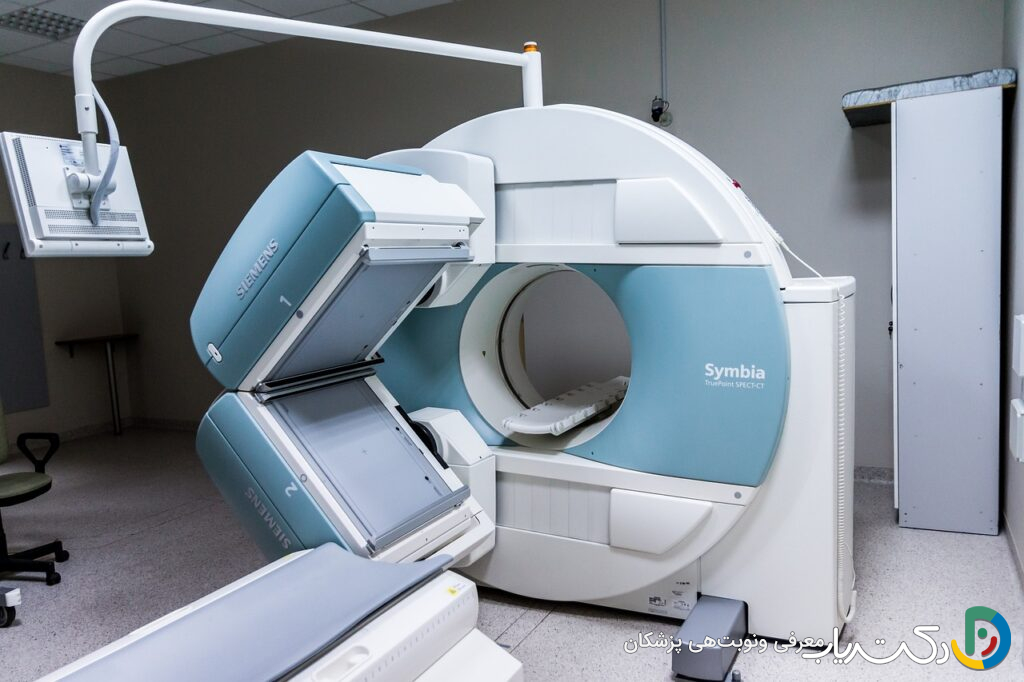
اگرچه آزمایش خون یا MRI نمیتوانند پارکینسون را تشخیص دهند، اما برای رد کردن سایر بیماریهایی که علائم مشابهی دارند (مانند لرزش اساسی، پارکینسونیسم ناشی از دارو، سکته مغزی، تومور مغزی یا هیدروسفالی با فشار طبیعی) بسیار مهم هستند.
در موارد پیچیده، اسکن انتقالدهنده دوپامین (DaTscan) میتواند مفید باشد. این اسکن میزان فعالیت دوپامین در مغز را نشان میدهد و به افتراق پارکینسون از شرایطی مانند لرزش اساسی که در آنها سیستم دوپامین طبیعی است، کمک میکند.
مراحل پیشرفت بیماری پارکینسون
پارکینسون یک بیماری پیشرونده است، اما سرعت پیشرفت در افراد مختلف بسیار متفاوت است. متخصصان اغلب از مقیاس هون و یار (Hoehn and Yahr Scale) برای طبقهبندی شدت بیماری در پنج مرحله استفاده میکنند.
| مرحله | توضیحات علائم |
|---|---|
| مرحله ۱ | علائم خفیف و تنها در یک طرف بدن ظاهر میشوند. فرد کاملاً مستقل است و این علائم مزاحمت کمی برای فعالیتهای روزمره ایجاد میکنند. |
| مرحله ۲ | علائم هر دو طرف بدن را درگیر میکنند، اما مشکلات تعادلی وجود ندارد. وضعیت بدن ممکن است کمی خمیده شود و راه رفتن تحت تأثیر قرار گیرد، اما فرد هنوز مستقل است. |
| مرحله ۳ | این مرحله نقطه میانی است. مشکلات تعادلی ظاهر میشوند و حرکات کندتر میشوند. خطر افتادن افزایش مییابد، اما فرد هنوز از نظر فیزیکی مستقل است. |
| مرحله ۴ | علائم شدید و ناتوانکننده هستند. فرد برای راه رفتن به عصا یا واکر نیاز دارد و برای انجام بسیاری از فعالیتهای روزمره به کمک نیاز دارد. |
| مرحله ۵ | این پیشرفتهترین مرحله است. فرد ممکن است به دلیل سفتی شدید پاها قادر به ایستادن یا راه رفتن نباشد و به ویلچر نیاز داشته باشد یا در بستر بماند و برای تمام مراقبتها کاملاً به دیگران وابسته است. |
اگر مشکوک به پارکینسون هستید چه باید بکنید؟
اگر نگران هستید که علائم شما یا یکی از عزیزانتان ممکن است به پارکینسون مرتبط باشد، برداشتن گامهای صحیح اهمیت زیادی دارد.
- ثبت علائم: یک دفترچه یادداشت تهیه کنید و تمام علائمی را که تجربه میکنید، زمان شروع آنها، شدتشان و اینکه چگونه بر فعالیتهای روزانهتان تأثیر میگذارند، یادداشت کنید. این اطلاعات برای پزشک بسیار ارزشمند خواهد بود.
- مراجعه به پزشک عمومی: پزشک عمومی اولین نقطه تماس شماست. او میتواند یک ارزیابی اولیه انجام دهد و در صورت لزوم شما را به متخصص ارجاع دهد.
- مشاوره با متخصص مغز و اعصاب: تشخیص نهایی باید توسط یک نورولوژیست، ترجیحاً متخصص در زمینه اختلالات حرکتی، انجام شود. او میتواند یک برنامه تشخیصی و مدیریتی جامع برای شما تدوین کند.
پرسشهای متداول
۱. آیا بیماری پارکینسون ارثی است؟ در بیشتر موارد (حدود ۹۰٪)، پارکینسون ارثی نیست و به آن “ایدیوپاتیک” یا با علت ناشناخته میگویند. با این حال، در حدود ۱۰٪ موارد، یک جزء ژنتیکی قوی وجود دارد و جهشهای ژنی خاصی میتوانند خطر ابتلا را افزایش دهند.
۲. میانگین سن شروع بیماری پارکینسون چقدر است؟ پارکینسون معمولاً در سنین بالای ۶۰ سال شروع میشود. با این حال، در حدود ۵ تا ۱۰ درصد از موارد، بیماری قبل از سن ۵۰ سالگی آغاز میشود که به آن “پارکینسون با شروع زودهنگام” میگویند.
۳. آیا درمانی برای پارکینسون وجود دارد؟ در حال حاضر، هیچ درمانی برای متوقف کردن یا معکوس کردن روند بیماری پارکینسون وجود ندارد. اما خبر خوب این است که درمانهای دارویی و غیردارویی بسیار مؤثری برای کنترل علائم و بهبود کیفیت زندگی برای سالهای طولانی در دسترس هستند.
۴. تفاوت اصلی بین لرزش پارکینسون و لرزش اساسی چیست؟ لرزش پارکینسون عمدتاً در حالت استراحت رخ میدهد و با حرکت بهبود مییابد. در مقابل، لرزش اساسی یک لرزش عملی است؛ یعنی زمانی که فرد سعی در استفاده از دستان خود دارد (مانند نوشتن یا نوشیدن) بدتر میشود.
۵. آیا استرس میتواند علائم پارکینسون را بدتر کند؟ بله. استرس، خستگی و اضطراب میتوانند به طور موقت تمام علائم پارکینسون، به ویژه لرزش را تشدید کنند. مدیریت استرس بخش مهمی از برنامه درمانی است.
راهکارهای نهایی برای مدیریت پارکینسون و بهبود کیفیت زندگی
شناسایی علائم پارکینسون اولین قدم در سفری است که اگرچه با چالشهایی همراه است، اما با مدیریت صحیح میتوان آن را با موفقیت طی کرد. تشخیص زودهنگام به شما و تیم پزشکی این فرصت را میدهد که یک برنامه درمانی جامع شامل داروها، فیزیوتراپی، کاردرمانی و تغییرات سبک زندگی را برای کنترل علائم و به حداکثر رساندن استقلال و کیفیت زندگی آغاز کنید.
به یاد داشته باشید که با وجود ماهیت پیشرونده بیماری، بسیاری از افراد مبتلا به پارکینسون برای سالها زندگی فعال، پربار و معناداری را تجربه میکنند. علم پزشکی به سرعت در حال پیشرفت است و تحقیقات برای یافتن درمانهای بهتر و در نهایت درمان قطعی این بیماری ادامه دارد.
اگر شما یا یکی از عزیزانتان نگران علائم ذکر شده در این مقاله هستید، اولین و مهمترین قدم، گفتگو با یک متخصص مغز و اعصاب برای ارزیابی دقیق و دریافت راهنماییهای لازم است.
منابع
- Mayo Clinic: Parkinson’s Disease – Symptoms and Causes
- National Institute on Aging (NIA): Parkinson’s Disease
- Parkinson’s Foundation: Understanding Parkinson’s
- MedlinePlus: Parkinson’s Disease
- Johns Hopkins Medicine: Parkinson’s Disease
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- سید سهراب هاشمی فشارکیمتخصص مغز و اعصاب (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهران مهیارمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه شعبانیمتخصص مغز و اعصاب (نورولوژی) | تهران