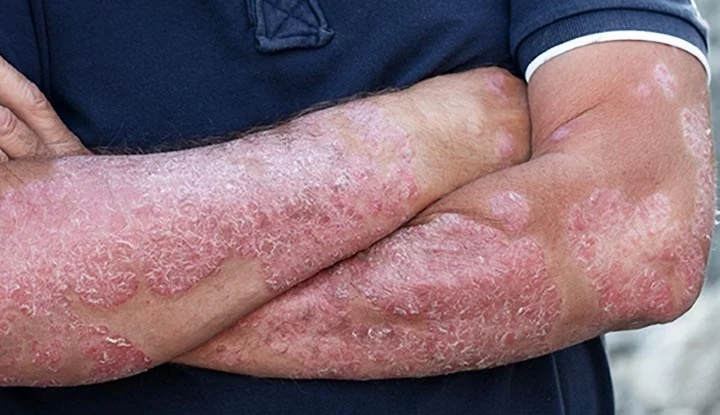
پسوریازیس چیست؟ علائم و نکات طلایی درمان
بیماری پسوریازیس، بیماری مزمن پوستی که به صورت لکههای قرمز و پوستهپوستههای برجسته بر روی پوست ظاهر میشود، چگونه میتواند بر زندگی فردی و روابط اجتماعی تأثیر بگذارد؟ آیا پسوریازیس تنها به پوست محدود میشود یا میتواند سایر بخشهای بدن را نیز درگیر کند؟.
میلیونها نفر در سراسر جهان با این سوالات زندگی میکنند، زیرا پسوریازیس تنها یک بیماری پوستی نیست بلکه یک بیماری سیستمیک است که میتواند بخشهای مختلف بدن را تحت تأثیر قرار دهد. این بیماری ایمنیمحور که علائمی نظیر خارش، درد و خونریزی ایجاد میکند، اغلب با سوالاتی چون “آیا پسوریازیس قابل درمان است؟” و “چگونه میتوان با آن زندگی کرد؟” همراه است. در این مقاله، به بررسی جامع پسوریازیس، علل و عوامل خطر آن، گزینههای درمانی موجود و توصیههایی برای مدیریت بهتر این بیماری پرداختهایم تا به شما در فهم بهتر این بیماری و یافتن راههایی برای بهبود کیفیت زندگیتان کمک کنیم.
بیماری پسوریازیس چیست؟
بیماری پسوریازیس (به فرانسوی: psoriasis)، صدفک یا داءالصدف یک اختلال مزمن التهابی پوست است که به دلیل نقص در سیستم ایمنی بدن ایجاد میشود و با تولید بیش از حد سلولهای پوستی مشخص میشود. در حالت عادی، سلولهای پوستی به طور مرتب تولید و دفع میشوند، اما در پسوریازیس این چرخه تولید سلولی به شدت تسریع شده و منجر به تجمع سلولهای نابالغ و پوستهپوسته شدن در سطح پوست میشود. این شرایط معمولاً به صورت پلاکهای قرمز، پوستهپوسته و برجسته که میتوانند خارش دار یا دردناک باشند، بروز میکند.
Psoriasis is a skin condition that causes flaky patches of skin which form scales. On brown, black and white skin the patches can look pink or red, and the scales white or silvery. On brown and black skin the patches can also look purple or dark brown, and the scales may look grey.
منبع : nhs.uk
پسوریازیس اغلب در نواحی مانند آرنجها، زانوها، پوست سر و کمر دیده میشود و میتواند شدت متفاوتی داشته باشد، از موارد خفیف که تنها قسمتهای کوچکی از پوست را درگیر میکند تا موارد شدید که میتواند تقریباً تمام بدن را پوشانده و به شدت بر کیفیت زندگی تأثیر بگذارد. علاوه بر تأثیرات بصری و فیزیکی، پسوریازیس میتواند بر روان و احساسات افراد تأثیر بگذارد و باعث ایجاد استرس، اضطراب و کاهش اعتماد به نفس شود.
به دلیل پیچیدگیهای بیماری، پسوریازیس را اغلب به عنوان یک بیماری سیستمیک در نظر میگیرند که میتواند با بیماریهای دیگر همراه باشد، از جمله آرتریت پسوریازیس، که یک نوع التهاب مفصلی است و افراد مبتلا به پسوریازیس را تحت تأثیر قرار میدهد.
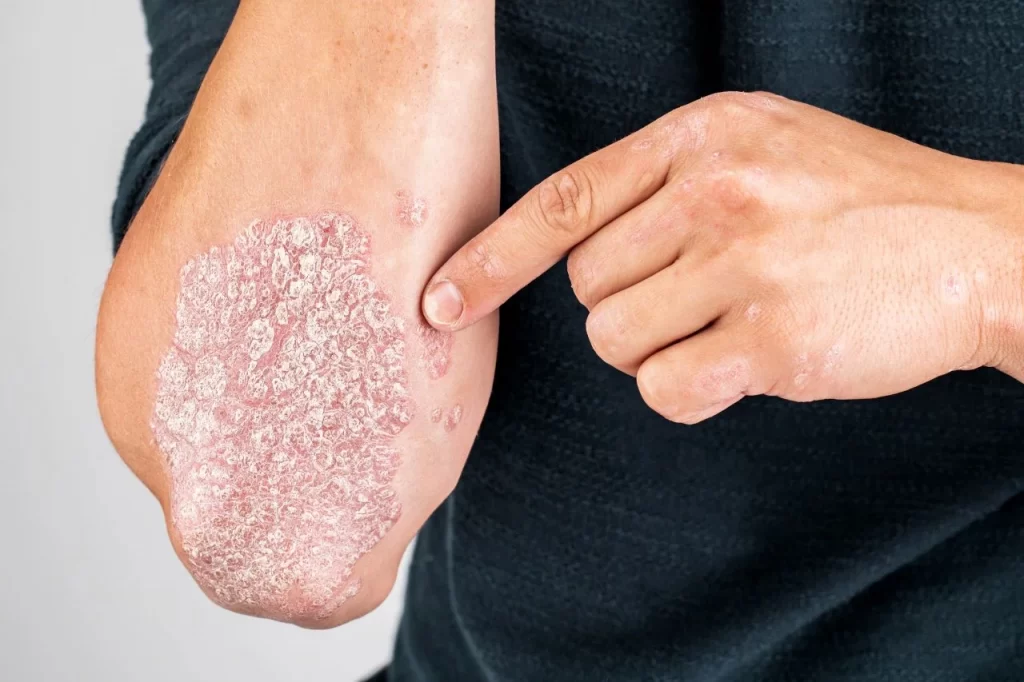
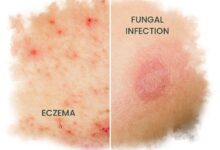
آیا پسوریازیس همان سرطان پوست است؟
پسوریازیس و سرطان پوست دو شرایط متفاوت با مکانیزمها و علل مختلف هستند، اما برخی از ویژگیهای ظاهری ممکن است در ابتدا مشابه به نظر برسند، مخصوصاً در مواردی که پسوریازیس باعث ایجاد پلاکهای بسیار ضخیم پوستی شود. با این حال، دو بیماری از نظر بیولوژیکی و روند بیماری متفاوت هستند.
پسوریازیس یک بیماری ایمنی خودکار است که در آن سیستم ایمنی بدن به اشتباه سلولهای پوستی را حمله کرده و باعث تسریع چرخه رشد آنها میشود، در نتیجه به تجمع پلاکهای پوستی منجر میشود. این بیماری معمولاً با درمانهای موضعی و سیستمیک قابل کنترل است.
سرطان پوست به رشد غیرطبیعی و بدخیم سلولهای پوستی اشاره دارد که میتواند به شکلهای مختلفی مانند ملانوم، کارسینوم سلول سنگفرشی و کارسینوم سلول بازال بروز پیدا کند. سرطان پوست میتواند به علت عوامل مختلفی از جمله قرار گرفتن در معرض اشعه ماوراء بنفش بیش از حد ایجاد شود و اغلب نیازمند درمانهایی مانند جراحی، پرتودرمانی یا درمانهای دارویی است.
در زیر، تفاوتهای کلیدی بین پسوریازیس و سرطان پوست در یک جدول بیان شده است:
| ویژگی | پسوریازیس | سرطان پوست |
|---|---|---|
| علت | اختلال در سیستم ایمنی | رشد غیرطبیعی سلولهای پوست |
| ظاهر | پلاکهای قرمز، پوستهپوسته | تودهها، زخمها، یا برآمدگیهایی که تغییر رنگ یا شکل میدهند |
| محل شایع | آرنجها، زانوها، پوست سر | هر قسمتی از پوست، خصوصاً نواحی که در معرض نور خورشید هستند |
| روند بیماری | مزمن و با عود مکرر | میتواند محدود به یک ناحیه باشد یا پخش شود |
| درمان | داروهای موضعی، نوردرمانی، داروهای سیستمیک | جراحی، پرتودرمانی، داروهای ضد سرطان |
مهم است که هرگونه تغییر جدید یا مشکوک در پوست توسط بهترین متخصص پوست ارزیابی شود تا تشخیص دقیق انجام شود و درمان مناسب فراهم گردد.

علائم بیماری پسوریازیس
علائم بیماری پسوریازیس ممکن است بسته به نوع و شدت بیماری در افراد مختلف متغیر باشد. با این حال، برخی از علائم رایج عبارتند از:
- پلاکهای پوستی قرمز و ملتهب: این نواحی معمولاً پوشیده از پوستههای نقرهای یا سفید هستند که میتوانند خارش داشته باشند یا دردناک باشند.
- پوست خشک و ترکخورده: ممکن است پوست به شدت خشک شده و ترک بخورد، گاهی اوقات همراه با خونریزی است.
- خارش، سوزش یا درد: این علائم میتوانند از خفیف تا شدید متغیر باشند و بر کیفیت زندگی فرد تأثیر بگذارند.
- ناخنهای ضخیم شده یا شیاردار: ناخنها ممکن است ضخیم، شکننده شوند، و یا دچار تغییر رنگ شوند.
- درد مفصلی: در مواردی که پسوریازیس به مفاصل گسترش یابد (پسوریازیس آرتریتیک)، میتواند باعث درد، تورم و سفتی مفاصل شود.
- مشکلات پوست سر: پسوریازیس میتواند به صورت پوسته پوسته شدن شدید پوست سر ظاهر شود، که معمولاً با خارش همراه است.
- نقاط کوچک خونریزی دهنده: هنگامی که پلاکهای پسوریازیس کنار زده میشوند، ممکن است نقاط کوچک خونریزی دهنده به نام پدیده آوسپیتز مشاهده شود.
- تغییرات پوستی در نواحی حساس: مانند چینهای بدن، کف دستها و پاها، که ممکن است درگیر شوند.
مشاهده هر یک از این علائم ایجاب میکند که فرد برای تشخیص و درمان به متخصص پوست مراجعه کند.
علائم پسوریازیس مفصلی
پسوریازیس مفصلی، که به عنوان آرتریت پسوریازیس نیز شناخته میشود، یک بیماری التهابی مزمن است که هم پوست و هم مفاصل را تحت تأثیر قرار میدهد. علائم آن میتواند شامل موارد زیر باشد:
- درد مفصلی: این علامت معمولاً اولین نشانهای است که بیماران تجربه میکنند. درد میتواند از خفیف تا شدید متغیر باشد.
- تورم مفاصل: مفاصل ممکن است متورم و گرم به نظر برسند، به خصوص در صبحها یا بعد از دورههای طولانی بدون فعالیت.
- سفتی مفصلی: سفتی که معمولاً در صبحها بیشتر است و ممکن است با گذشت زمان بهبود یابد.
- تغییر شکل مفاصل: در موارد شدید، آرتریت پسوریازیس میتواند منجر به تغییر شکل دائمی و تخریب مفصل شود.
- خستگی: شایع است که افراد مبتلا به آرتریت پسوریازیس احساس خستگی مزمن داشته باشند.
- پلاکهای پسوریازیس: پوست قرمز و پوسته پوسته مشابه با آنچه در پسوریازیس مشاهده میشود، هرچند که همه افراد مبتلا به آرتریت پسوریازیس پلاکهای پوستی ندارند.
- ناخنهای آسیب دیده: تغییرات ناخن مانند تغییر رنگ، تخته ناخن جدا شده از بستر ناخن، و شیار عمیق یا برآمدگیها.
- علائم چشمی: التهاب چشم، مانند اووئیت، که میتواند سبب قرمزی و درد چشم شود.
- محدودیت حرکتی: درد و تورم ممکن است به حدی باشد که محدودیت در حرکتهای روزمره ایجاد کند.
- تأثیر بر ناحیه کمر: در برخی موارد، آرتریت پسوریازیس میتواند منجر به درد و سفتی در ناحیه کمر یا گردن شود.
تشخیص و درمان آرتریت پسوریازیس معمولاً نیاز به تیمی از متخصصان شامل روماتولوژیستها و متخصصین پوست دارد.

علائم پسوریازیس در کودکان
پسوریازیس در کودکان ممکن است با علائم مشابه بزرگسالان شروع شود، اما برخی از ویژگیهای خاص سنین کودکی را نیز میتوان مشاهده کرد. در اینجا چند نشانه رایج پسوریازیس در کودکان آورده شده است:
- پلاکهای قرمز: لکههای قرمز پوست که ممکن است با پوستههای نقرهای یا سفید پوشیده شوند.
- خارش: این یکی از شایعترین شکایات در میان کودکان مبتلا به پسوریازیس است و میتواند از خفیف تا شدید متغیر باشد.
- درد یا سوزش: پلاکهای پسوریازیس میتوانند دردناک یا سوزان باشند، به خصوص وقتی که در معرض فشار یا اصطکاک قرار میگیرند.
- تغییرات ناخن: مانند جدا شدن ناخن از بستر ناخن (onycholysis)، فرورفتگیهای ریز روی ناخن (pitting)، یا تغییر رنگ.
- تأثیر بر نواحی حساس: پسوریازیس ممکن است در نواحی حساس مانند صورت، پلکها، یا نواحی دیگر که میتواند تأثیر عاطفی داشته باشد، ظاهر شود.
- ناحیه پوشک: در کودکان خردسال، پسوریازیس ممکن است در نواحی که تحت پوشش پوشک قرار دارند و معمولاً مرطوب هستند، ظاهر شود.
- علائم سیستمیک: در موارد نادر، کودکان ممکن است علائم سیستمیک مانند تب یا خستگی را تجربه کنند، به خصوص اگر پسوریازیس با عارضههایی مانند آرتریت پسوریازیس همراه باشد.
- تأثیر بر رشد و تکامل: در موارد بسیار نادر، پسوریازیس میتواند بر رشد و تکامل کودک تأثیر بگذارد.
مدیریت پسوریازیس در کودکان نیاز به رویکردی حساس و متناسب با سن دارد. درمان ممکن است شامل کرمها و پمادهای موضعی، داروهای خوراکی و گاهی اوقات درمانهای نوری باشد. همچنین، حمایت روانشناسی برای کودکان مبتلا به پسوریازیس و خانوادههای آنها بسیار مهم است تا بتوانند با چالشهای اجتماعی و عاطفی مرتبط با این بیماری مقابله کنند. مراجعه به یک متخصص پوست برای ارزیابی دقیق و توصیههای درمانی پیشنهاد میشود.

تفاوت پسوریازیس و اگزما
پسوریازیس و اگزما (درماتیت آتوپیک) دو بیماری التهابی پوستی هستند که میتوانند نشانهها و علائم مشابهی داشته باشند، از جمله قرمزی، خارش و پوسته پوسته شدن. با این حال، این دو از جهات مختلفی با هم تفاوت دارند:
- علت: پسوریازیس یک بیماری خودایمنی است در حالی که اگزما به طور کلی به عنوان یک واکنش التهابی پوست به محرکهای مختلف، مانند آلرژنها یا مواد تحریککننده، توصیف میشود.
- موقعیت: پسوریازیس اغلب روی زانوها، آرنجها، کف سر و کمر ظاهر میشود. اگزما بیشتر در پشت زانوها، داخل آرنجها، و روی صورت و گردن دیده میشود.
- پلاکها: پلاکهای پسوریازیس معمولاً قرمز روشن و با پوستههای نقرهای پوشیده شدهاند. در اگزما، راشها معمولاً قرمز و مرطوب یا خشک و پوستهدار هستند.
- خارش: خارش ناشی از اگزما میتواند شدیدتر از پسوریازیس باشد.
- سن شروع: اگزما معمولاً در دوران کودکی شروع میشود، در حالی که پسوریازیس میتواند در هر سنی ظاهر شود، اما اغلب در سنین جوانی تا میانسالی تشخیص داده میشود.
- واکنش به درمان: پسوریازیس ممکن است به درمانهای سیستمیک خاصی که سیستم ایمنی را هدف قرار میدهند پاسخ دهد، در حالی که اگزما اغلب با مرطوبکنندهها و کورتیکواستروئیدهای موضعی کنترل میشود.
برای نمایش بهتر تفاوتها، در جدول زیر میتوانید مقایسهای دقیق بین پسوریازیس و اگزما مشاهده کنید:
| ویژگی | پسوریازیس | اگزما |
|---|---|---|
| علت | بیماری خودایمنی | واکنش التهابی به محرکها |
| موقعیت شایع | زانوها، آرنجها، کف سر، کمر | پشت زانوها، داخل آرنجها، صورت، گردن |
| ظاهر پلاکها | پلاکهای قرمز با پوستههای نقرهای | راشهای قرمز، خشک یا مرطوب |
| شدت خارش | متغیر | معمولاً شدید |
| سن شروع | جوانی تا میانسالی | دوران کودکی |
| پاسخ به درمان | درمانهای سیستمیک | مرطوبکنندهها و داروهای کورتونی موضعی |
این جدول به شما کمک میکند تا تفاوتهای کلیدی میان این دو بیماری پوستی را بهتر درک کنید و با یک تصویر واضحتر از هر یک، به ارزیابی علائم خود بپردازید. همیشه برای تشخیص دقیق و دریافت راهنماییهای درمانی به یک متخصص پوست مراجعه کنید.
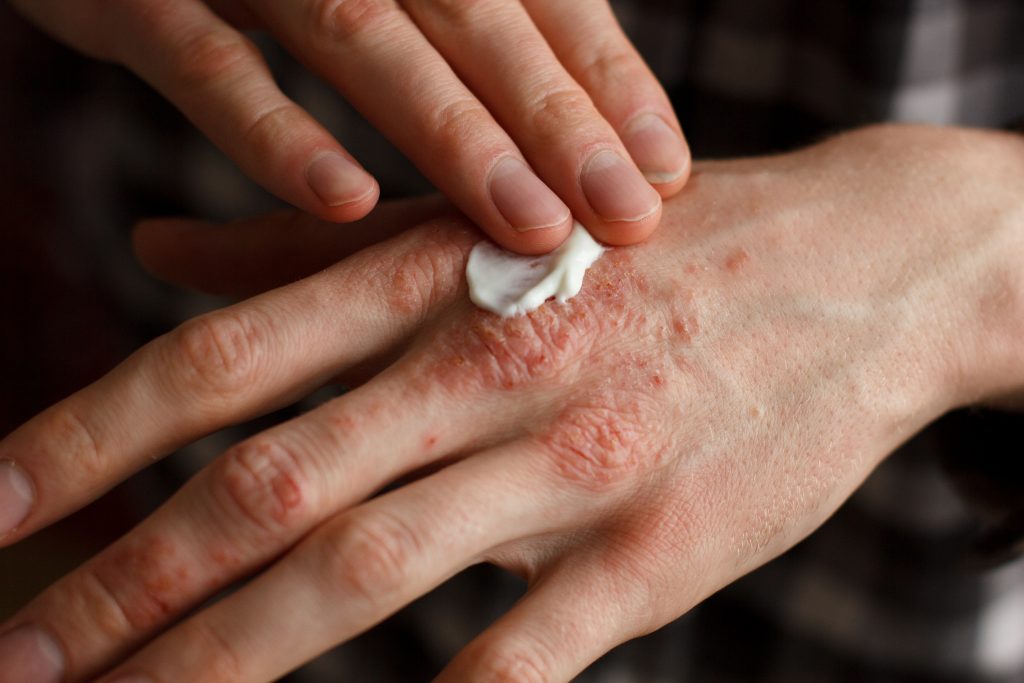
درمان پسوریازیس و نکات مهم آن
درمان پسوریازیس میتواند بسته به شدت و گستردگی بیماری، متفاوت باشد. در ادامه، به برخی از گزینههای درمانی و نکات مهمی که بیماران باید در نظر بگیرند، اشاره میکنیم:
درمانهای موضعی:
- کورتیکواستروئیدهای موضعی: این داروها که در اصطلاح عامیانه کورتون نام دارند، التهاب و خارش را کاهش میدهند و در شدتهای مختلفی موجود هستند.
- ویتامین D ترکیبی و ترکیبات کورتیکواستروئید: میتوانند به کاهش رشد سریع سلولهای پوستی کمک کنند.
- مهارکنندههای کلسینورین: ممکن است برای درمان پسوریازیس ملایم تا متوسط استفاده شوند.
درمانهای نوری (فتوتراپی):
- UVB نوع باند باریک: استفاده از نور UVB با طول موج خاص برای درمان پسوریازیس.
- PUVA (UVA با پسورالن): مصرف یک دارو به نام پسورالن پیش از قرار گرفتن در معرض نور UVA.
درمانهای سیستمیک:
- رتینوئیدهای خوراکی: داروهایی که میتوانند به کاهش تولید سلول پوستی کمک کنند.
- داروهای ضد التهابی غیراستروئیدی: برای کنترل درد و التهاب، به خصوص در پسوریازیس مفصلی.
درمانهای بیولوژیک:
- مهارکنندههای TNF-α: کاهش التهاب با هدف قرار دادن یک فاکتور التهابی خاص.
- مهارکنندههای IL-12/23 و IL-17: هدف قرار دادن سایر فاکتورهای التهابی مختلف.
نکات مهم در درمان پسوریازیس:
- رعایت پیوستگی: درمانهای پسوریازیس ممکن است نیاز به زمان داشته باشند تا نتایج را نشان دهند.
- مدیریت عوارض بیماری: برخی درمانها ممکن است عوارض جانبی داشته باشند که باید با دقت مدیریت شوند.
- سبک زندگی: تغییرات در سبک زندگی، مانند ترک سیگار و کاهش استرس، میتوانند در کنترل پسوریازیس موثر باشند.
- مراقبت پوستی: استفاده منظم از مرطوبکنندهها برای حفظ رطوبت پوست.
- مشاوره و حمایت: پسوریازیس میتواند بر روی سلامت روانی نیز تاثیر بگذارد؛ بنابراین، حمایت عاطفی و روانی مهم است.
- مشورت با متخصص: همیشه قبل از شروع یک درمان جدید، با یک متخصص پوست مشورت کنید.
درمان خانگی خارش پسوریازیس
برای تسکین خارش ناشی از پسوریازیس، افراد میتوانند از روشهای درمانی خانگی استفاده کنند که به طور کلی بیخطر هستند و میتوانند به کاهش علائم کمک کنند. این روشها عبارتند از:
- استفاده از مرطوب کنندهها: به طور منظم و خصوصاً پس از حمام کردن، مرطوب کننده به پوست بمالید. محصولاتی که حاوی آلوئه ورا، وازلین یا گلیسیرین هستند، میتوانند در حفظ رطوبت پوست موثر باشند.
- استحمام با آب ولرم: حمامهای طولانی مدت با آب داغ میتواند خارش را تشدید کند، بنابراین استفاده از آب ولرم و جلوگیری از حمامهای طولانی مدت توصیه میشود.
- استفاده از نمک دریا یا جوش شیرین: افزودن نمک دریا، جوش شیرین یا فرآوردههای حاوی جو دوسر به آب حمام میتواند به کاهش التهاب و خارش کمک کند.
- استفاده از کمپرس سرد: قرار دادن یک کیسه یخ یا حوله خنک بر روی نواحی ملتهب میتواند به کاهش خارش کمک کند.
- اجتناب از عوامل محرک: مواد محرک مانند مواد شیمیایی تند و پارچههای خشن ممکن است خارش را تشدید کنند. استفاده از لباسهای نرم و طبیعی و مواد شوینده ملایم میتواند مفید باشد.
- تغییرات در رژیم غذایی: برخی افراد ممکن است متوجه شوند که خوراکیهای خاصی مانند الکل، گلوتن یا غذاهای پر ادویه خارش را تشدید میکنند. کاهش مصرف این مواد ممکن است به بهبود علائم کمک کند.
- استفاده از روغنهای طبیعی: روغنهای طبیعی مانند روغن نارگیل، روغن زیتون یا روغن کنجد میتوانند به تسکین خارش و مرطوب کردن پوست کمک کنند.
Alternative treatments and home remedies for psoriasis
There are several types of natural therapies you can apply to your skin to help the symptoms of psoriasis. None are proven to have 100% effectiveness, but they are alternative options. These include:
منبع : webmd.com
- Oregon grape topical creams
- Humidity
- Capsaicin topical creams
- Omega-3 fatty acids
- Aloe vera
- Oat baths
🔔 قبل از استفاده از هر یک از این روشهای خانگی، بهتر است با پزشک یا متخصص پوست مشورت کنید تا از ایمنی و موثر بودن آن برای شرایط خاص خود مطمئن شوید. اگر علائم شدید هستند یا با این روشها بهبود نمییابند، باید به دنبال مشاوره پزشکی باشید.
پماد برای خارش پسوریازیس
برای کاهش خارش ناشی از پسوریازیس، استفاده از پمادها و کرمهای موضعی میتواند بسیار موثر باشد. انتخاب پماد مناسب باید بر اساس شدت و موقعیت ضایعات پوستی و با توجه به توصیههای پزشک صورت گیرد. در اینجا برخی از گزینههای متداول برای پمادهای موضعی ضد خارش پسوریازیس آورده شده است:
- کورتیکواستروئیدها: این دسته از داروها (کورتونها) به کاهش التهاب و خارش کمک میکنند و در فرمهای مختلفی از جمله کرمها، پمادها و لوسیونها موجود هستند.
- کلسیپوترین (ویتامین D مصنوعی): این دارو که به صورت کرم یا پماد است، میتواند به کاهش تولید سلولهای پوستی کمک کند و از التهاب و خارش بکاهد.
- تار: پمادها و شامپوهای حاوی تار زغال سنگ میتوانند به کاهش التهاب و خارش کمک کنند، اما ممکن است باعث تحریک پوست در برخی افراد شوند.
- آنتیهیستامینهای موضعی: کرمها و پمادهای حاوی داروهای آنتیهیستامین میتوانند خارش را کاهش دهند، اگرچه ممکن است برای پسوریازیس کمتر توصیه شوند.
- مرطوبکنندهها و امولینتها: استفاده از محصولات مرطوبکننده غنی میتواند به محافظت از پوست و کاهش خارش کمک کند.
بسیار مهم است که قبل از استفاده از هر نوع داروی موضعی، با پزشک مشورت کنید، زیرا برخی از این داروها ممکن است عوارض جانبی داشته باشند یا با دیگر درمانهای شما تداخل داشته باشند. همچنین، مدت زمان استفاده ازداروهای کورتونی و سایر داروهای قوی باید محدود شود تا از عوارض جانبی طولانیمدت جلوگیری شود.
چه کسانی در معرض پسوریازیس قرار میگیرند؟
پسوریازیس میتواند افراد در هر سن و جنسیتی را تحت تأثیر قرار دهد، اما برخی عوامل ممکن است ریسک ابتلا به این بیماری را افزایش دهند. در ادامه به عواملی که میتوانند احتمال ابتلا به پسوریازیس را افزایش دهند، اشاره میکنیم:
- ژنتیک: سابقه خانوادگی پسوریازیس میتواند یکی از مهمترین عوامل خطر باشد. افرادی که والدین یا خویشاوندان درجه یک آنها مبتلا به پسوریازیس هستند، بیشتر در معرض این بیماری قرار دارند.
- عوامل محیطی: استرس، آسیب پوستی مانند خراش یا بریدگی، و برخی داروها مانند لیتیوم و بتابلاکرها میتوانند باعث بروز یا تشدید پسوریازیس شوند.
- عفونتها: برخی از عفونتها، به خصوص عفونتهای استرپتوکوکی در گلو، میتوانند موجب فعال شدن پسوریازیس در افراد مستعد شوند.
- سن: پسوریازیس میتواند در هر سنی بروز کند، اما معمولاً دو پیک اصلی بروز دارد: یکی در سنین بین 15 تا 25 سال و دیگری بین 50 تا 60 سال.
- مصرف الکل و دخانیات: سیگار کشیدن و مصرف الکل نه تنها میتواند خطر ابتلا به پسوریازیس را افزایش دهد، بلکه ممکن است شدت بیماری را نیز تشدید کند.
- چاقی: اضافه وزن یا چاقی، به ویژه چاقی شکمی، میتواند خطر ابتلا به پسوریازیس را افزایش داده و درمان آن را پیچیدهتر کند.
- هورمونها: تغییرات هورمونی، به ویژه در دوران بلوغ، بارداری و یائسگی میتواند بر روی پسوریازیس تأثیر بگذارد.
مهم است که افرادی که یک یا چند عامل خطر را دارند، به سلامت پوست خود توجه ویژهای داشته باشند و در صورت مشاهده علائم مشکوک به پسوریازیس، برای تشخیص و درمان به پزشک مراجعه کنند.
آیا پسوریازیس واگیردار است؟
خیر، پسوریازیس یک بیماری واگیردار نیست. این بیماری پوستی، که یک اختلال خودایمنی است، از طریق تماس پوستی یا دیگر روشهای تماس مستقیم قابل انتقال نیست. پسوریازیس نتیجهی یک واکنش التهابی در بدن است که باعث رشد سریعتر سلولهای پوستی میشود و این رشد سریع میتواند منجر به تشکیل پلاکهای ضخیم، قرمز و پوستهپوسته شود که میتوانند خارشدار یا دردناک باشند.
عواملی نظیر ژنتیک، سیستم ایمنی و محرکهای محیطی در ایجاد و تشدید پسوریازیس نقش دارند، اما این بیماری به هیچ وجه به دیگران منتقل نمیشود.
پسوریازیس باعث ریزش مو می شود؟
بله، پسوریازیس میتواند منجر به ریزش مو شود، اما این حالت معمولاً موقتی است. ریزش مو میتواند به دلیل ضایعات پسوریازیسی که بر روی پوست سر تشکیل میشوند، رخ دهد. وقتی پلاکهای پسوریازیسی پوست سر را پوشانده و سپس کنده میشوند، ممکن است موهای چسبیده به آنها نیز بیرون بیاید.
علاوه بر این، خراشیدن شدید پوست سر برای تسکین خارش ناشی از پسوریازیس نیز میتواند به فولیکولهای مو آسیب رسانده و باعث ریزش مو شود. همچنین، برخی از درمانهای پسوریازیس مانند داروهای کورتونی موضعی قوی در صورت استفادهی طولانیمدت میتوانند به نازک شدن پوست و ریزش مو منجر شوند.
با این حال، با درمان مناسب پسوریازیس و مراقبتهای دقیق از پوست سر، معمولاً رویش موها دوباره از سر گرفته میشود و ریزش مو از بین میرود.

پسوریازیس و بچه دار شدن
پسوریازیس یک بیماری مزمن پوستی است که میتواند بر جنبههای مختلف زندگی فرد، از جمله باروری و بارداری تأثیر بگذارد. با این حال، بسیاری از زنان و مردان مبتلا به پسوریازیس میتوانند والدینی سالم باشند و فرزندان سالمی داشته باشند. در اینجا نکات مهمی درباره پسوریازیس و بچهدار شدن آورده شده است:
- تأثیر پسوریازیس بر باروری: در حالی که پسوریازیس به طور معمول بر باروری تأثیر مستقیم نمیگذارد، در موارد شدید که با التهاب گسترده همراه است، ممکن است بر سلامت جنسی و باروری تأثیر بگذارد.
- پسوریازیس در دوران بارداری: برخی زنان متوجه بهبود علائم پسوریازیس در دوران بارداری میشوند، در حالی که بعضی دیگر ممکن است شاهد تشدید آن باشند. هورمونهای بارداری میتوانند تأثیرات مختلفی بر پسوریازیس داشته باشند.
- مدیریت پسوریازیس قبل از بارداری: زنانی که قصد بارداری دارند و مبتلا به پسوریازیس هستند، باید قبل از بارداری با پزشک خود در مورد برنامهریزی برای بارداری و تنظیم داروهای خود مشورت کنند. برخی از داروهای مورد استفاده برای درمان پسوریازیس میتوانند برای جنین خطرناک باشند.
- انتقال ژنتیکی: پسوریازیس میتواند یک جزء ژنتیکی داشته باشد، بنابراین اگر یکی از والدین مبتلا به پسوریازیس باشد، احتمال انتقال این شرایط به فرزندان وجود دارد. با این حال، این به معنی تضمین شدن بیماری در فرزندان نیست.
- داروهای پسوریازیس و بارداری: بسیاری از داروهای مورد استفاده برای درمان پسوریازیس، از جمله برخی داروهای سیستمیک و بیولوژیک، ممکن است برای استفاده در دوران بارداری مناسب نباشند. مهم است که قبل از تلاش برای باردار شدن، در مورد ایمنی داروهای خود با متخصص پوست یا متخصص زنان و زایمان مشورت کنید.
بنابراین، اگر شما یا شریک زندگیتان مبتلا به پسوریازیس هستید و برنامهریزی برای بچهدار شدن دارید، مهم است که با پزشک متخصص مشورت کنید تا بتوانید بهترین تصمیمات ممکن را برای سلامتی خود و فرزند آیندهتان اتخاذ کنید.
پسوریازیس و سزارین
پسوریازیس یک بیماری مزمن پوستی است که ممکن است بر تصمیمگیریها در مورد زایمان، از جمله انتخاب بین زایمان طبیعی و سزارین، تأثیر بگذارد. در اینجا چند جنبه مهم در ارتباط با پسوریازیس و زایمان سزارین بیان شده است:
- تصمیمگیری برای سزارین: در حالی که پسوریازیس به خودی خود دلیلی برای انجام سزارین نیست، شرایط خاصی ممکن است وجود داشته باشد که در آنها سزارین توصیه میشود. برای مثال، اگر پسوریازیس در ناحیه تناسلی شدید باشد، ممکن است پزشک ترجیح دهد که سزارین انجام شود تا از تحریک بیشتر این ناحیه در حین زایمان طبیعی جلوگیری کند.
- مدیریت پسوریازیس قبل از زایمان: مهم است که زنان مبتلا به پسوریازیس قبل از زایمان مراقبتهای لازم پوستی را دریافت کنند. کنترل علائم پسوریازیس ممکن است به کاهش خطر عفونت و بهبود ترمیم زخم کمک کند، به خصوص اگر سزارین انجام شود.
- ترمیم زخم پس از سزارین: افراد مبتلا به پسوریازیس ممکن است نگران ترمیم زخم پس از سزارین باشند. پسوریازیس میتواند بر فرآیند ترمیم پوست تأثیر بگذارد و گاهی اوقات میتواند باعث ایجاد پسوریازیس در محل زخمها شود، که به آن پدیده کوبنر میگویند.
- داروهای پسوریازیس در دوران شیردهی: اگر مادر پس از زایمان سزارین قصد دارد شیردهی کند، باید در نظر داشته باشد که برخی داروهای مورد استفاده برای درمان پسوریازیس ممکن است با شیردهی سازگار نباشند. تعامل بین داروها و شیردهی باید پیش از زایمان با پزشک مورد بحث قرار گیرد.
- مشورت با پزشک: تصمیمگیری در مورد سزارین باید در مشورت با یک متخصص زنان و زایمان و متخصص پوست صورت گیرد. این متخصصین میتوانند به ارزیابی ریسکها و فواید مختلف کمک کنند و یک برنامه زایمان را توصیه کنند که بهترین نتایج را برای هر دو مادر و نوزاد به ارمغان آورد.
در هر حال، هر زنی با شرایط منحصر به فرد خود باید با پزشکان مربوطه مشورت کند تا تصمیمات درمانی ایمن و مؤثری اتخاذ شود.
چگونه میتوان از پسوریازیس پیشگیری کرد؟
پیشگیری کامل از بیماری پسوریازیس به دلیل ماهیت ژنتیکی و تأثیرات محیطی متعدد که در بروز آن نقش دارند، ممکن نیست. با این حال، افراد میتوانند با اتخاذ برخی رویکردها خطر شعلهور شدن علائم یا تشدید بیماری را کاهش دهند. در اینجا به چند استراتژی کلیدی برای کمک به کنترل عوامل خطر پسوریازیس اشاره میکنیم:
- مدیریت استرس: استرس میتواند عاملی برای تحریک یا تشدید علائم پسوریازیس باشد. تکنیکهای کاهش استرس مانند مدیتیشن، یوگا، و تمرینات تنفس عمیق ممکن است مفید باشند.
- رژیم غذایی متعادل و سالم: برخی افراد ممکن است متوجه شوند که مواد غذایی خاصی علائم پسوریازیس را تشدید میکنند. یک رژیم غذایی سرشار از میوهها، سبزیجات، و اسیدهای چرب امگا-3 و کاهش مصرف الکل و غذاهای پرچرب میتواند مفید باشد.
- حفظ وزن سالم: چاقی میتواند خطر شعلهور شدن پسوریازیس را افزایش دهد، بنابراین حفظ وزن سالم از طریق رژیم غذایی متعادل و ورزش منظم میتواند مفید باشد.
- ترک سیگار و محدود کردن مصرف الکل: سیگار کشیدن و مصرف بیش از حد الکل با تشدید علائم پسوریازیس مرتبط هستند.
- مراقبتهای پوستی مناسب: استفاده از مرطوب کنندهها برای جلوگیری از خشکی پوست، استحمام با آب ولرم به جای آب داغ، و استفاده از صابونهای ملایم میتواند به کاهش تحریک پوست کمک کند.
- مراقبت در برابر آسیبهای پوستی: آسیبهای پوستی مانند خراشیدگی، بریدگیها، و سوختگیهای خورشیدی میتوانند منجر به شعلهور شدن پسوریازیس شوند (پدیده کوبنر).
- کنترل عفونتها: عفونتها، به ویژه عفونتهای استرپتوکوکی میتوانند محرکهای شناخته شدهای برای پسوریازیس باشند. درمان به موقع عفونتها و رعایت بهداشت شخصی میتواند به پیشگیری از شعلهور شدن کمک کند.
- مراقبتهای دوران بارداری: زنان بارداری که مبتلا به پسوریازیس هستند، باید در طول دوران بارداری با پزشکان خود مشورت کنند تا از درمانهای مناسب استفاده کنند.
با پیروی از این رویکردها، اگرچه نمیتوان از پسوریازیس جلوگیری کرد، اما ممکن است بتوان شدت و فرکانس شعلهور شدن بیماری را کاهش داد و کیفیت زندگی را بهبود بخشید.
لیست پزشکان مرتبط:
- محمدجواد نخعیمتخصص پوست و مو | تهران
- پروین منصوریمتخصص پوست و مو | تهران
- امیرهوشنگ احسانیمتخصص پوست و مو | تهران
- شیدا شمسمتخصص پوست و مو | تهران
- ناصر رزمی نیامتخصص پوست و مو | تهران
- گیتی خلیلیمتخصص پوست و مو | تهران
- سید محمد حشمتیمتخصص بورد تخصصی پاتولوژی (پوست، مو، زیبایی و لیزر) | تهران
- مهدی سبکتکینمتخصص پوست و مو و لیزر | تهران
- مهین زارع آرندیمتخصص پوست و مو و زیبایی | تهران
- آنوش شفیعیمتخصص پوست و مو | تهران