آیا ام اس ارثی است؟ بررسی جامع نقش ژنتیک و عوامل محیطی
بیماری ام اس (MS) یا مولتیپل اسکلروزیس، یکی از شایعترین بیماریهای ناتوانکننده سیستم عصبی مرکزی در جوانان است. هنگامی که فردی در یک خانواده به این بیماری مبتلا میشود، این تشخیص موجی از شوک و نگرانی را نه تنها برای بیمار، بلکه برای تمام اعضای خانواده به همراه دارد. در میان انبوه سوالات و عدم قطعیتها، یک پرسش بیش از همه خودنمایی میکند و اغلب با اضطراب عمیقی همراه است: “آیا ام اس ارثی است؟ آیا من یا فرزندانم نیز در خطر هستیم؟” این سوال، که ریشه در ترسی طبیعی و قابل درک دارد، نیازمند یک پاسخ دقیق، علمی و در عین حال شفاف است. حقیقت این است که پاسخ به این پرسش، یک “بله” یا “خیر” ساده نیست و درک آن نیازمند سفری به دنیای پیچیده ژنتیک و تعامل شگفتانگیز آن با محیط اطراف ماست.
ام اس یک بیماری کلاسیک ارثی مانند تالاسمی یا فیبروز کیستیک نیست که با داشتن یک یا دو ژن معیوب، ابتلای فرد قطعی باشد. اگر اینطور بود، الگوهای وراثت آن در شجرهنامههای خانوادگی به سادگی قابل ردیابی بود. در عوض، دانشمندان پس از دههها تحقیق، ام اس را یک بیماری چند عاملی میدانند. این بدان معناست که ابتلا به آن نتیجه یک همافزایی پیچیده بین استعداد ژنتیکی و مجموعهای از عوامل محیطی و سبک زندگی است. به عبارت دیگر، شما خود بیماری را به ارث نمیبرید، بلکه مجموعهای از تنوعهای ژنتیکی را به ارث میبرید که شما را نسبت به جمعیت عمومی، کمی مستعدتر به ابتلا به این بیماری میکند. اما این استعداد ژنتیکی بهتنهایی برای شروع بیماری کافی نیست و نیازمند یک یا چند “ماشه” محیطی است تا سیستم ایمنی را به سمت حمله به خود هدایت کند.
در این مقاله جامع، ما به اعماق این موضوع سفر میکنیم. نقش دقیق ژنها را بررسی کرده، آمارهای مربوط به ریسک خانوادگی را با جزئیات بیشتری ارائه میدهیم، به عوامل محیطی کلیدی که به عنوان ماشه عمل میکنند و مکانیسمهای احتمالی آنها میپردازیم و در نهایت، به شما کمک میکنیم تا درک بهتری از ریسک واقعی خود و خانوادهتان داشته باشید و راهکارهای عملی برای مدیریت آن را بیاموزید.
سلب مسئولیت پزشکی اطلاعات ارائه شده در این مقاله صرفاً برای اهداف آموزشی و اطلاعرسانی است و نباید به عنوان مشاوره پزشکی، تشخیص یا درمان تلقی شود. تشخیص و درمان بیماریها نیازمند بررسی دقیق توسط متخصصان است. لطفاً برای ارزیابی وضعیت سلامتی خود و دریافت راهنماییهای درمانی، همواره با پزشک متخصص مغز و اعصاب یا سایر متخصصان واجد شرایط مشورت کنید.
نکات کلیدی در یک نگاه
- ام اس مستقیماً ارثی نیست: شما بیماری ام اس را به ارث نمیبرید، بلکه “استعداد ژنتیکی” برای ابتلا به آن را به ارث میبرید که بهتنهایی برای ایجاد بیماری کافی نیست.
- ریسک خانوادگی افزایش مییابد اما پایین است: داشتن یک خویشاوند درجه یک (والدین، خواهر، برادر) مبتلا به ام اس، ریسک ابتلا را از ۰.۱٪ در جمعیت عمومی به حدود ۲ تا ۵ درصد افزایش میدهد.
- بیش از ۲۰۰ ژن موثرند: دانشمندان بیش از ۲۰۰ تنوع ژنتیکی را شناسایی کردهاند که در افزایش خطر ام اس نقش دارند. قویترین آنها مربوط به سیستم HLA است که عملکرد سیستم ایمنی را تنظیم میکند.
- عوامل محیطی نقش “ماشه” را دارند: عواملی مانند ابتلا به ویروس اپشتین-بار (EBV)، سطوح پایین ویتامین D، سیگار کشیدن و چاقی نوجوانی میتوانند در افراد مستعد ژنتیکی، بیماری را فعال کنند.
- ژنتیک همهچیز نیست: مطالعات روی دوقلوهای همسان، که ژنهای کاملاً یکسانی دارند، نشان میدهد که اگر یک قل مبتلا شود، شانس ابتلای قل دیگر تنها ۲۵ تا ۳۰ درصد است. این موضوع به وضوح اهمیت عوامل غیرژنتیکی را ثابت میکند.
ام اس (MS) چیست؟ مروری کوتاه بر یک بیماری پیچیده
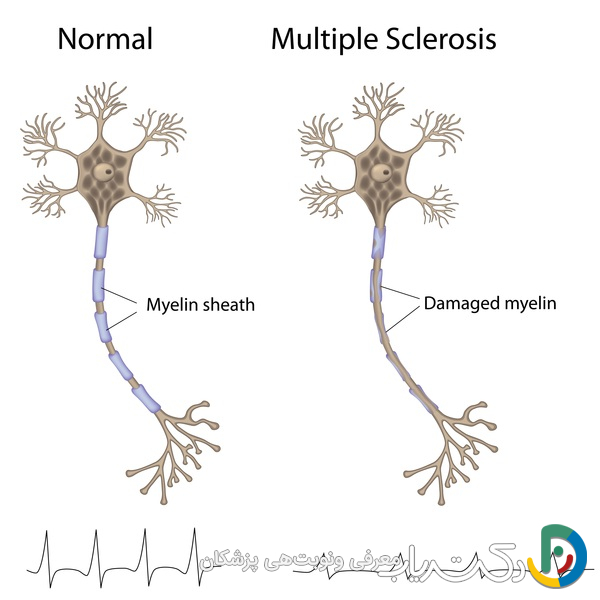
قبل از پرداختن به ژنتیک، لازم است درک پایهای از خود بیماری ام اس داشته باشیم. مولتیپل اسکلروزیس یک بیماری خودایمنی مزمن است که سیستم عصبی مرکزی (شامل مغز، نخاع و اعصاب بینایی) را تحت تأثیر قرار میدهد. در یک بیماری خودایمنی، سیستم دفاعی بدن که به طور معمول باید با عوامل خارجی مانند باکتریها و ویروسها مبارزه کند، دچار اشتباه شده و به سلولهای سالم خود حمله میکند.
در ام اس، هدف این حمله، غلاف میلین است. میلین یک ماده چرب و لیپیدی است که مانند عایق ضخیم و چندلایه سیمهای برق، رشتههای عصبی (آکسونها) را میپوشاند. این پوشش حیاتی دو کارکرد اصلی دارد: اول، از رشته عصبی محافظت میکند و دوم، به پیامهای الکتریکی اجازه میدهد تا با سرعت بسیار بالا و به صورت جهشی بین گرههای رانویه (فضاهای خالی بین قطعات میلین) حرکت کنند. وقتی سیستم ایمنی به میلین حمله کرده و آن را تخریب میکند (فرآیندی به نام دمیلیناسیون)، این عایق آسیب میبیند و لکههایی از بافت اسکار (اسکلروز) به جای میگذارد. در نتیجه، انتقال پیامهای عصبی در آن ناحیه مختل، کند یا به طور کامل متوقف میشود. این اختلال مانند یک اتصال کوتاه در یک مدار الکتریکی پیچیده است و باعث بروز طیف وسیعی از علائم میشود که بسته به محل و شدت آسیب در سیستم عصبی مرکزی، از فردی به فرد دیگر بسیار متفاوت است. این علائم میتواند شامل بیحسی یا سوزنسوزن شدن اندامها، ضعف عضلانی، اسپاسم دردناک، مشکلات شدید تعادل و هماهنگی، خستگی فلجکننده، اختلالات بینایی مانند دوبینی یا از دست دادن بینایی در یک چشم (نوریت اپتیک)، و مشکلات شناختی مانند اختلال در حافظه و تمرکز باشد.
ژنتیک و ام اس: آیا ژنها مقصر اصلی هستند؟

اکنون به سوال اصلی بازگردیم. تحقیقات گسترده نشان داده است که ژنتیک قطعاً یک عامل مهم و غیرقابل انکار در ابتلا به ام اس است. اما این نقش چگونه است و تا چه حد سرنوشت ما را تعیین میکند؟
مفهوم “استعداد ژنتیکی” در بیماری ام اس
کلید درک نقش ژنتیک، تفکیک بین “بیماری ارثی” و “استعداد ژنتیکی” است.
- بیماری ارثی: بیماریهایی مانند هموفیلی، معمولاً توسط یک ژن معیوب منفرد ایجاد میشوند و الگوی وراثت مشخصی (مانند الگوی مندلی) دارند. اگر ژن مربوطه را به ارث ببرید، به احتمال بسیار بالا به بیماری مبتلا خواهید شد.
- استعداد ژنتیکی: در بیماریهای پیچیدهای مانند ام اس، دیابت نوع ۱ یا آرتریت روماتوئید، شما یک ژن “عامل بیماری” را به ارث نمیبرید. بلکه ترکیبی از چندین تنوع ژنتیکی را به ارث میبرید که هر کدام به خودی خود بیضرر هستند، اما در کنار هم، سیستم ایمنی شما را کمی مستعدتر به واکنش اشتباه میکنند. این یک اثر تجمعی است. میتوان آن را مانند ساختن یک برج با لگو در نظر گرفت؛ هر ژن پرخطر مانند یک قطعه لگوی کوچک است که به خودی خود برج را ناپایدار نمیکند، اما وقتی تعداد زیادی از این قطعات روی هم چیده شوند، ساختار کلی (سیستم ایمنی) ممکن است با یک تلنگر کوچک (عامل محیطی) فرو بریزد.
میتوان اینگونه تصور کرد که ژنهای شما دستورالعمل ساختمانی بدن شما هستند. در افراد مستعد به ام اس، این دستورالعملها کمی متفاوت نوشته شدهاند و باعث میشوند سیستم ایمنی آنها حساستر باشد. اما این حساسیت تنها در صورتی به بیماری منجر میشود که با عوامل محیطی خاصی روبرو شود؛ درست مانند فردی که آلرژی به گرده گل دارد، تنها در فصل بهار دچار علائم میشود.
ژنهای کلیدی مرتبط با ام اس
دانشمندان از طریق مطالعات گسترده ژنوم (GWAS)، که DNA هزاران بیمار ام اس را با افراد سالم مقایسه میکنند، بیش از ۲۰۰ تنوع ژنتیکی را شناسایی کردهاند که با افزایش ریسک ام اس مرتبط هستند. نکته بسیار مهم این است که تقریباً تمام این ژنها به نوعی در تنظیم و عملکرد سیستم ایمنی نقش دارند و هیچکدام مستقیماً به سلولهای عصبی مربوط نمیشوند. این یافته تأیید میکند که ام اس در وهله اول یک بیماری سیستم ایمنی است.
با این حال، قویترین و شناختهشدهترین عامل خطر ژنتیکی برای ام اس در ناحیهای از کروموزوم ۶ به نام آنتیژن لکوسیت انسانی (HLA) قرار دارد. سیستم HLA مجموعهای از ژنهاست که پروتئینهای سطحی سلولها را کد میکنند. این پروتئینها مانند یک “کارت شناسایی” مولکولی عمل میکنند و به سیستم ایمنی کمک میکنند تا سلولهای خودی را از عوامل بیگانه (مانند ویروسها و باکتریها) تشخیص دهد. یک تنوع خاص در این ناحیه، به نام HLA-DRB1*15:01، به طور مداوم با افزایش قابل توجه ریسک ام اس (حدود سه برابر) در جمعیتهای اروپای شمالی مرتبط بوده است. با این حال، حتی داشتن این واریانت ژنتیکی نیز به معنای ابتلای قطعی نیست؛ بسیاری از افرادی که این ژن را دارند هرگز به ام اس مبتلا نمیشوند و بسیاری از بیماران ام اس نیز این ژن را ندارند. این نشان میدهد که این ژن به تنهایی کافی نیست و تنها یکی از قطعات پازل است.
آمار و ارقام چه میگویند؟ ریسک در خانواده
بررسی ریسک ابتلا در خانوادهها یکی از بهترین راهها برای درک عملی نقش ژنتیک است. آمارها به وضوح نشان میدهند که با وجود افزایش ریسک، احتمال کلی ابتلا برای بستگان همچنان پایین است.
| نسبت خانوادگی با فرد مبتلا | درصد تقریبی ریسک ابتلا به ام اس |
|---|---|
| جمعیت عمومی | ~۰.۱٪ (۱ در ۱۰۰۰ نفر) |
| خواهر یا برادر | ۲-۵٪ (۲۰ تا ۵۰ برابر جمعیت عمومی) |
| والدین | ۲-۴٪ |
| فرزند | ۲-۴٪ |
| دوقلوی غیرهمسان | ~۵٪ |
| دوقلوی همسان (ژنتیک یکسان) | ۲۵-۳۰٪ |
دادههای مربوط به دوقلوهای همسان بسیار روشنگر است. از آنجایی که این دوقلوها ۱۰۰٪ ژنهای یکسانی دارند، اگر ام اس یک بیماری کاملاً ژنتیکی بود، انتظار داشتیم که اگر یکی از آنها مبتلا شود، دیگری نیز ۱۰۰٪ مبتلا شود. اما آمارها نشان میدهد که این احتمال تنها ۲۵-۳۰٪ است. این نرخ همخوانی ناقص، قویترین مدرک برای اثبات این است که حداقل ۷۰٪ از عوامل تعیینکننده ابتلا به ام اس، غیرژنتیکی هستند. ژنتیک در را باز میکند، اما این عوامل محیطی هستند که فرد را از آن عبور میدهند.
فراتر از ژنها: نقش حیاتی عوامل محیطی و سبک زندگی
اگر ژنها اسلحه را پر میکنند، این عوامل محیطی هستند که ماشه را میکشند. تحقیقات در دهههای اخیر چندین عامل محیطی و سبک زندگی را شناسایی کردهاند که میتوانند در افراد مستعد ژنتیکی، فرآیند خودایمنی ام اس را آغاز کنند.
عفونتهای ویروسی (بهویژه ویروس اپشتین-بار)
یکی از قویترین و قانعکنندهترین ارتباطهای کشفشده در تحقیقات ام اس، بین این بیماری و ویروس اپشتین-بار (EBV) است. این ویروس بسیار شایع است و عامل بیماری مونونوکلئوز عفونی (“بیماری بوسه”) است. یک مطالعه تاریخی و بزرگ که نتایج آن در سال ۲۰۲۲ در مجله معتبر Science منتشر شد، بیش از ۱۰ میلیون نفر از پرسنل نظامی ایالات متحده را برای دو دهه دنبال کرد. این مطالعه نشان داد که ابتلا به EBV ریسک ابتلا به ام اس را تا ۳۲ برابر افزایش میدهد و نتیجه گرفت که این ویروس، علت اصلی و ضروری برای ایجاد ام اس است. نظریه غالب برای توضیح این ارتباط، پدیده تقلید مولکولی است. بر اساس این نظریه، پروتئینی در ویروس EBV (به نام EBNA1) شباهت ساختاری زیادی به یکی از پروتئینهای کلیدی در غلاف میلین (به نام GlialCAM) دارد. در یک فرد مستعد ژنتیکی، سیستم ایمنی هنگام تلاش برای مبارزه با ویروس و تولید آنتیبادی علیه آن، دچار اشتباه شده و این آنتیبادیها به دلیل شباهت، به غلاف میلین نیز حمله کرده و فرآیند تخریب را آغاز میکنند.
کمبود ویتامین D و عرض جغرافیایی
یک الگوی جغرافیایی جالب و شناختهشده در مورد ام اس وجود دارد: شیوع این بیماری در کشورهایی که از خط استوا دورتر هستند (مانند کانادا، اروپای شمالی و جنوب استرالیا) بسیار بیشتر است. این پدیده به “اثر عرض جغرافیایی” معروف است و دانشمندان معتقدند که ارتباط قوی با میزان قرار گرفتن در معرض نور خورشید و در نتیجه، سطح ویتامین D در بدن دارد. ویتامین D که از طریق تابش اشعه ماوراء بنفش خورشید در پوست ساخته میشود، فراتر از یک ویتامین ساده برای سلامت استخوانهاست؛ این ماده یک هورمون قدرتمند تنظیمکننده سیستم ایمنی است. ویتامین D به “آرام کردن” سلولهای ایمنی تهاجمی (مانند سلولهای T) کمک کرده و فعالیت سلولهای ایمنی تنظیمکننده را افزایش میدهد. بنابراین، سطوح پایین این ویتامین میتواند تعادل سیستم ایمنی را به هم زده و آن را به سمت یک حالت پیشالتهابی سوق دهد که زمینه را برای بیماریهای خودایمنی مانند ام اس فراهم میکند.
سیگار کشیدن: یک ریسک فاکتور قابل کنترل
شواهد علمی بسیار قوی نشان میدهند که سیگار کشیدن یک عامل خطر مستقل و جدی برای ام اس است. افراد سیگاری نه تنها حدود ۱.۵ برابر بیشتر در معرض خطر ابتلا به ام اس هستند، بلکه در صورت ابتلا، بیماری آنها معمولاً با سرعت بیشتری پیشرفت کرده و به ناتوانی شدیدتری منجر میشود. مکانیسم دقیق این اثر کاملاً مشخص نیست، اما تصور میشود که مواد شیمیایی سمی موجود در دود سیگار میتوانند به طور مستقیم به سد خونی-مغزی آسیب رسانده و نفوذپذیری آن را افزایش دهند. این امر به سلولهای ایمنی سرکش اجازه میدهد تا راحتتر وارد مغز و نخاع شوند. علاوه بر این، سیگار کشیدن باعث ایجاد استرس اکسیداتیو و التهاب مزمن در ریهها و سراسر بدن میشود که میتواند سیستم ایمنی را به طور مداوم تحریک کند. خبر خوب این است که ترک سیگار میتواند این ریسک اضافی را به مرور زمان کاهش دهد.
چاقی در دوران نوجوانی و جوانی و میکروبیوم روده
مطالعات متعدد نشان دادهاند که چاقی، بهویژه در دوران کودکی و نوجوانی، یک عامل خطر برای ابتلا به ام اس در آینده است، خصوصاً در زنان. بافت چربی تنها یک انبار غیرفعال انرژی نیست، بلکه یک ارگان غدد درونریز فعال است که هورمونها و مواد پیشالتهابی به نام سیتوکین (مانند لپتین و آدیپونکتین) را تولید و آزاد میکند. این مواد میتوانند یک محیط التهابی مزمن و خفیف در بدن ایجاد کنند که به یک سیستم ایمنی بیشفعال کمک میکند. علاوه بر این، تحقیقات نوظهور در حال بررسی نقش میکروبیوم روده (جامعه باکتریها و سایر میکروبهای ساکن در روده) هستند. به نظر میرسد رژیم غذایی و چاقی میتوانند تعادل این میکروبها را به هم زده و منجر به رشد باکتریهایی شوند که التهاب را تقویت میکنند، که این امر نیز میتواند در ابتلا به ام اس نقش داشته باشد.
آیا میتوان از ام اس پیشگیری کرد؟
با توجه به اینکه ام اس یک بیماری چندعاملی است، پیشگیری قطعی و ۱۰۰ درصدی از آن در حال حاضر امکانپذیر نیست. شما نمیتوانید ژنهای خود را تغییر دهید یا به طور کامل از ویروسهای شایع دوری کنید. با این حال، مدیریت و کنترل عوامل خطر شناختهشده میتواند به طور بالقوه احتمال ابتلا را در افراد مستعد کاهش دهد. این راهکارها بر اساس یک سبک زندگی سالم و آگاهانه متمرکز هستند:
- حفظ سطح کافی ویتامین D: این یکی از مهمترین استراتژیهای قابل اجراست. با پزشک خود در مورد انجام آزمایش خون برای بررسی سطح ویتامین D (25-hydroxyvitamin D) و تعیین دوز مناسب مکمل در صورت نیاز صحبت کنید. قرار گرفتن روزانه و متعادل در معرض نور خورشید (بدون ایجاد سوختگی) نیز بسیار مفید است.
- ترک سیگار: این مهمترین اقدام سبک زندگی است که میتوانید برای کاهش ریسک ام اس و بهبود سلامت کلی خود انجام دهید. اگر سیگار میکشید، برای ترک آن از متخصصان کمک بگیرید.
- حفظ وزن سالم: داشتن یک رژیم غذایی متعادل، سرشار از میوهها، سبزیجات، فیبر و چربیهای سالم (مانند رژیم مدیترانهای) و پرهیز از غذاهای فرآوریشده و التهابزا، در کنار فعالیت بدنی منظم، به حفظ وزن سالم و کاهش التهاب سیستمیک در بدن کمک میکند.
- بهداشت عمومی: هرچند اجتناب از ویروسهای شایعی مانند EBV تقریباً غیرممکن است، رعایت بهداشت عمومی و تقویت سیستم ایمنی از طریق تغذیه مناسب، خواب کافی و مدیریت استرس میتواند به سلامت کلی شما کمک کند.
اگر در خانواده فرد مبتلا به ام اس داریم، چه کنیم؟
داشتن یک عضو خانواده مبتلا به ام اس میتواند نگرانکننده باشد، اما مهم است که ریسک را در چشمانداز واقعی آن ببینیم. اگر خواهر یا برادر شما ام اس دارد، شانس ابتلای شما حدود ۹۵ تا ۹۸ درصد نیست. به یاد داشته باشید که اکثریت قریب به اتفاق بستگان بیماران ام اس، هرگز به این بیماری مبتلا نمیشوند. تمرکز بر این آمار میتواند آرامشبخش باشد.
در حال حاضر، آزمایش ژنتیک برای پیشبینی ام اس توصیه نمیشود. زیرا ژنها تنها بخشی از داستان هستند و مثبت بودن تست برای ژنهای پرخطر مانند HLA-DRB1 نمیتواند بگوید که آیا فرد به بیماری مبتلا خواهد شد یا خیر. چنین تستی ممکن است اضطراب غیرضروری ایجاد کند بدون آنکه اطلاعات قطعی و قابل اقدامی ارائه دهد. این تستها بیشتر ارزش تحقیقاتی دارند تا تشخیصی.
بهترین رویکرد برای بستگان بیماران ام اس، تمرکز بر اتخاذ یک سبک زندگی سالم (همانطور که در بخش پیشگیری ذکر شد) به جای نگرانی مداوم است. این رویکرد نه تنها ممکن است ریسک ام اس را کاهش دهد، بلکه به طور کلی برای سلامت قلب، مغز و پیشگیری از سایر بیماریها نیز مفید است. همچنین، آگاهی از علائم اولیه ام اس (مانند تاری دید، بیحسی طولانیمدت یا ضعف غیرقابل توضیح) میتواند به تشخیص زودهنگام و شروع درمان موثر در صورت بروز بیماری کمک کند، چرا که درمان زودهنگام در مدیریت بلندمدت بیماری بسیار موثر است.
پرسشهای متداول (FAQ)
۱. آیا ام اس از والدین به فرزند منتقل میشود؟ خیر، ام اس مستقیماً از والدین به فرزند به ارث نمیرسد. فرزندان ممکن است استعداد ژنتیکی را به ارث ببرند که ریسک آنها را کمی افزایش میدهد (حدود ۲-۴٪)، اما این به معنای انتقال قطعی بیماری نیست.
۲. اگر دوقلوی من ام اس داشته باشد، آیا من هم ۱۰۰٪ مبتلا میشوم؟ خیر. اگر دوقلوی همسان شما (که ژنتیک یکسانی با شما دارد) مبتلا به ام اس باشد، شانس ابتلای شما حدود ۲۵ تا ۳۰ درصد است. این آمار به وضوح نشان میدهد که عوامل غیرژنتیکی نقش بسیار مهمی در شروع بیماری دارند.
۳. آیا آزمایش ژنتیک میتواند ابتلای من به ام اس را پیشبینی کند؟ خیر. در حال حاضر هیچ آزمایش ژنتیکی وجود ندارد که بتواند با قطعیت پیشبینی کند چه کسی به ام اس مبتلا خواهد شد. این آزمایشها نمیتوانند عوامل محیطی را در نظر بگیرند و بنابراین ارزش پیشبینیکننده محدودی دارند و برای عموم توصیه نمیشوند.
۴. مهمترین عامل خطر برای ام اس چیست؟ ام اس نتیجه ترکیبی از عوامل است، اما قویترین عامل خطر ژنتیکی، داشتن واریانت HLA-DRB1*15:01 است. از نظر محیطی، ابتلا به ویروس اپشتین-بار (EBV) به عنوان یک عامل خطر بسیار قوی و تقریبا ضروری شناخته میشود.
۵. آیا سبک زندگی سالم میتواند از ام اس جلوگیری کند؟ در حالی که هیچ تضمینی برای جلوگیری از ام اس وجود ندارد، یک سبک زندگی سالم شامل عدم استعمال دخانیات، حفظ سطح سالم ویتامین D و وزن مناسب، میتواند به طور بالقوه ریسک ابتلا را در افراد مستعد کاهش دهد و به سلامت کلی سیستم عصبی و ایمنی کمک کند.
راهکارهای نهایی برای درک بهتر ریسک ام اس
در نهایت، پاسخ به سوال “آیا ام اس ارثی است؟” یک “نه” قاطع، اما با یک تبصره مهم است. ام اس یک بیماری ژنتیکی مستقیم نیست، اما ژنتیک پایههای آن را بنا میکند و زمینه را برای وقوع آن فراهم میسازد. این بیماری محصول یک تعامل پیچیده و رقص ظریف بین ژنهایی است که به ارث بردهایم و دنیایی که در آن زندگی میکنیم—از ویروسهایی که با آنها روبرو میشویم گرفته تا نوری که بر پوست ما میتابد و غذایی که میخوریم.
برای اکثر افرادی که یکی از بستگانشان مبتلا به ام اس است، ریسک شخصی آنها همچنان بسیار پایین باقی میماند. درک این واقعیت که ژنتیک سرنوشت نیست، بلکه تنها یک عامل در میان عوامل بسیار است، میتواند بخش بزرگی از اضطراب را از بین ببرد و به جای آن، حس توانمندی را جایگزین کند. به جای تمرکز بر عوامل غیرقابل تغییر مانند ژنها، بهتر است انرژی خود را بر روی عواملی که قابل کنترل هستند متمرکز کنیم: انتخاب یک سبک زندگی سالم، ترک سیگار، و حفظ سلامت عمومی بدن. این اقدامات نه تنها ممکن است ریسک ام اس را کاهش دهند، بلکه قطعاً به سلامت کلی شما در طول زندگی کمک خواهند کرد.
اگر نگرانیهای جدی در مورد سابقه خانوادگی خود دارید، بهترین قدم بعدی گفتگو با یک متخصص است. برای ارزیابی دقیق شرایط خود و دریافت مشاوره تخصصی، با یک پزشک متخصص مغز و اعصاب مشورت کنید.
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- اکبر سلطان زادهمتخصص مغز و اعصاب (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهران مهیارمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه شعبانیمتخصص مغز و اعصاب (نورولوژی) | تهران