چه زمانی فیبروم نیاز به عمل جراحی دارد؟
فیبروم رحم: چه زمانی جراحی تنها راه حل است؟ راهنمای جامع تصمیمگیری
فیبرومهای رحمی که با نامهای میوم یا لیومیوم نیز شناخته میشوند، تودههای عضلانی و خوشخیمی هستند که از بافتهای عضلانی صاف در دیواره رحم منشأ میگیرند. این تودهها فوقالعاده شایع هستند؛ بهطوریکه تخمین زده میشود بین ۲۰ تا ۸۰ درصد از زنان تا سن ۵۰ سالگی، فیبروم را تجربه میکنند و اغلب در طی معاینات روتین یا سونوگرافیهای غیرمرتبط کشف میشوند. در بسیاری از موارد، فیبرومها کوچک باقی میمانند، هیچ علامتی ایجاد نمیکنند و نیازی به هیچگونه درمانی ندارند. با این حال، در برخی زنان، فیبرومها میتوانند رشد کرده و به مشکلات جدی تبدیل شوند که کیفیت زندگی آنها را بهشدت تحت تأثیر قرار میدهد، از جمله خونریزی شدید، درد مزمن و مشکلات باروری.
تصمیمگیری برای انجام جراحی فیبروم، یک فرآیند پیچیده و کاملاً شخصی است که به عوامل متعددی بستگی دارد. این مقاله به شما کمک میکند تا با درک عمیقتری از علائم هشداردهنده، دلایل اصلی برای تصمیمگیری و گزینههای درمانی موجود، در کنار پزشک متخصص خود، بهترین تصمیم را بگیرید. ما در اینجا به این سؤال کلیدی پاسخ میدهیم: “در چه شرایطی فیبرومها نیاز به مداخله جراحی پیدا میکنند؟”
هزینه عمل میومکتومی در تهران (تعرفه های دولتی و خصوصی)
مهم: سلب مسئولیت پزشکی این مقاله صرفاً جهت اطلاعرسانی و افزایش آگاهی عمومی نگاشته شده و جایگزین مشاوره پزشکی نیست. قبل از هرگونه تصمیمگیری درمانی، تشخیص یا اقدام پزشکی، حتماً با یک پزشک متخصص زنان مشورت کنید. هرگز بر اساس اطلاعات آنلاین، خوددرمانی نکنید.
نکات کلیدی در یک نگاه
- علائم شدید و مقاوم: جراحی فیبروم معمولاً زمانی توصیه میشود که علائم شدید و مختلکننده زندگی، مانند خونریزی شدید، درد مزمن لگنی و فشار بر اندامهای دیگر، به درمانهای دارویی پاسخ ندهند.
- تأثیر بر باروری: فیبرومهایی که در حفره رحم قرار دارند یا باعث تغییر شکل آن شدهاند و منجر به ناباروری یا سقط مکرر میشوند، ممکن است با جراحی برداشته شوند تا شانس بارداری موفق افزایش یابد.
- اندازه و موقعیت: فیبرومهای بسیار بزرگ (بیش از ۵ سانتیمتر)، متعدد یا فیبرومهایی که در موقعیتهای حساس قرار گرفتهاند و باعث عوارض جانبی شدهاند، اغلب با جراحی درمان میشوند.
- دو گزینه اصلی جراحی: میومکتومی (برداشتن فیبروم با حفظ رحم) و هیسترکتومی (برداشتن کامل رحم). انتخاب بین این دو به تمایل بیمار برای بارداری در آینده بستگی دارد.
- تنها راه درمان قطعی: هیسترکتومی تنها روشی است که به طور کامل از عود فیبروم جلوگیری میکند و آن را بهعنوان یک راهحل نهایی مطرح میکند.
فیبروم رحم چیست و چرا درمان همیشه ضروری نیست؟
فیبرومهای رحمی در یک نگاه
فیبرومهای رحمی، تومورهای خوشخیمی هستند که از سلولهای عضلانی صاف و بافتهای فیبروزی در دیواره رحم منشأ میگیرند. اندازه آنها میتواند از دانههای ریز تا تودههای بسیار بزرگ متغیر باشد و حتی ممکن است باعث بزرگ شدن کل رحم شوند که در برخی موارد شبیه به یک بارداری در هفتههای اول است. این تودهها به ندرت سرطانی میشوند (کمتر از ۱ در ۱۰۰۰ مورد) و نباید با سارکوم رحمی اشتباه گرفته شوند.
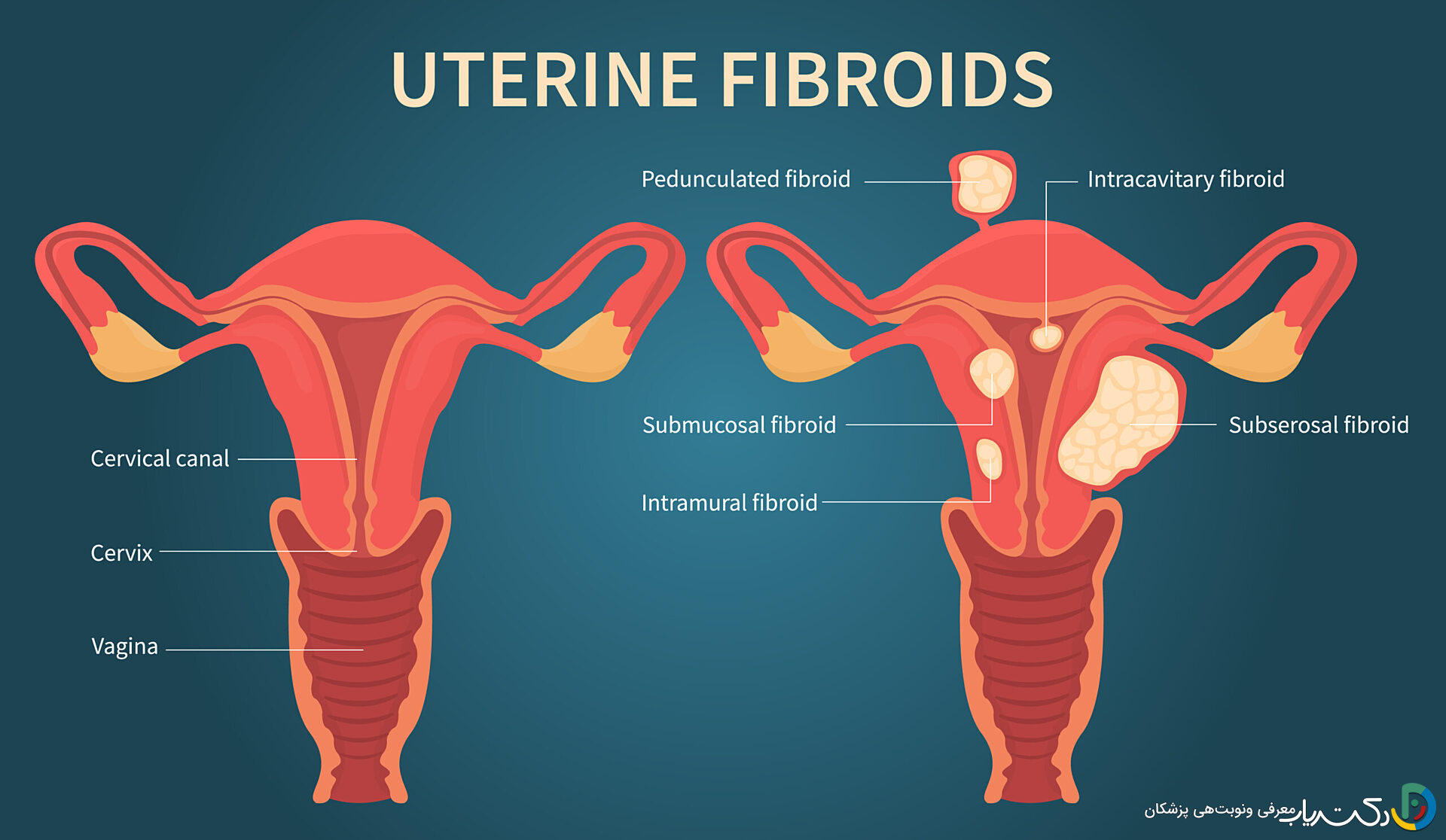
فیبرومها بر اساس محل قرارگیری به سه دسته اصلی تقسیم میشوند که هر کدام میتوانند علائم و عوارض متفاوتی داشته باشند:
- فیبرومهای سابسروزال: این فیبرومها در سطح خارجی رحم رشد میکنند. معمولاً علائم کمتری دارند، مگر اینکه به اندازه کافی بزرگ شوند که به اندامهای مجاور مانند مثانه فشار وارد کنند یا روی یک ساقه (پدانکوله) رشد کنند که ممکن است پیچ بخورد و باعث درد شدید شود.
- فیبرومهای اینترامورال: این نوع شایعترین فیبرومها هستند و در داخل دیواره عضلانی رحم رشد میکنند. با بزرگ شدن، میتوانند باعث کشیدگی دیواره رحم و خونریزی شدید، درد لگنی و افزایش حجم شکم شوند.
- فیبرومهای سابموکوزال: این فیبرومها در داخل حفره رحم (زیر پوشش داخلی یا آندومتر) رشد میکنند. به دلیل تأثیر مستقیم بر لایه داخلی رحم، حتی در اندازههای کوچک نیز میتوانند باعث خونریزیهای شدید، لکهبینی و مشکلات باروری شوند.
نگاهی به آمار و شیوع
آمار نشان میدهد که فیبرومها بسیار شایع هستند. بر اساس دادههای Mayo Clinic و Cleveland Clinic، حدود ۷۰ تا ۸۰ درصد از زنان تا سن ۵۰ سالگی حداقل یک فیبروم خواهند داشت. این بیماری در زنان آفریقایی-آمریکایی شایعتر است و در سنین جوانی با شدت بیشتری بروز پیدا میکند. در واقع، فیبرومها در زنان در سنین باروری (حدود ۳۰ تا ۴۰ سالگی) بیشتر مشاهده میشوند.
دلیل اصلی اینکه در بیشتر موارد نیازی به درمان نیست، این است که فیبرومها اغلب بدون علامت هستند. همچنین، فیبرومها پس از یائسگی و به دلیل کاهش سطح استروژن و پروژسترون، معمولاً کوچکتر میشوند یا از بین میروند. به همین دلیل، در بسیاری از زنان نزدیک به یائسگی، پزشک ممکن است رویکرد “انتظار و نظارت” (watchful waiting) را در پیش بگیرد و با سونوگرافیهای دورهای رشد فیبرومها را تحت نظر داشته باشد.
نشانههای هشداردهنده: علائمی که ممکن است نیاز به جراحی را نشان دهند
در حالی که فیبرومهای کوچک اغلب بیصدا هستند، فیبرومهای بزرگ یا فیبرومهایی که در موقعیتهای حساس قرار دارند، میتوانند طیف وسیعی از علائم را ایجاد کنند که زندگی روزمره بیمار را مختل میکند. زمانی که این علائم به حدی شدید باشند که کیفیت زندگی را کاهش دهند یا خطرات جدیتری مانند کمخونی ایجاد کنند، پزشک به گزینههای درمانی جدیتری مانند جراحی فکر میکند.
خونریزی غیرطبیعی و شدید قاعدگی
این شایعترین و آزاردهندهترین علامت فیبروم است که میتواند شامل موارد زیر باشد:
- منوراژی (Menorrhagia): خونریزی قاعدگی بسیار سنگین که باعث میشود بیمار در هر ساعت یک یا چند پد بهداشتی را خیس کند و نیاز به تعویض مکرر آنها داشته باشد. این خونریزی میتواند همراه با دفع لختههای بزرگ خون نیز باشد.
- خونریزی طولانیمدت: دورههای قاعدگی که بیش از هفت روز طول میکشند و به طور مداوم زندگی فرد را تحت تأثیر قرار میدهند.
- خونریزی بین دورهها (Intermenstrual bleeding): لکهبینی یا خونریزی در خارج از سیکل قاعدگی.
خونریزی شدید و مزمن میتواند به کمخونی فقر آهن منجر شود که با علائمی مانند خستگی مفرط، ضعف، تنگی نفس (حتی با فعالیت کم)، ضربان قلب سریع و رنگپریدگی همراه است. در چنین مواردی، جراحی برای کنترل خونریزی و پیشگیری از عوارض کمخونی ضروری است.
درد و فشار لگنی
فیبرومهای بزرگ میتوانند فشار زیادی به اندامهای اطراف وارد کنند و باعث دردهای مختلفی شوند:
- درد مزمن لگن: احساس درد دائمی یا متناوب در ناحیه زیر شکم که ممکن است مانند یک درد مبهم و سنگین باشد.
- احساس سنگینی یا پری: حسی شبیه به اینکه همیشه یک توده در داخل شکم وجود دارد. این احساس میتواند به حدی شدید باشد که باعث بزرگ شدن قابل مشاهده شکم شود.
- دیسپارونی (Dyspareunia): درد هنگام رابطه جنسی، به خصوص اگر فیبرومها در قسمت تحتانی رحم قرار داشته باشند.
- کمردرد یا پادرد: فشار فیبرومها بر روی اعصاب یا عضلات پشتی میتواند باعث دردهای سیاتیکمانند در ناحیه کمر و پاها شود.
مشکلات ادراری و گوارشی
بسته به محل قرارگیری فیبروم، ممکن است اندامهای مجاور تحت فشار قرار گیرند:
- تکرر ادرار: اگر فیبروم به مثانه فشار وارد کند، بیمار ممکن است دائماً احساس نیاز به دفع ادرار داشته باشد، حتی اگر مثانهاش پر نباشد.
- احساس عدم تخلیه کامل مثانه: در برخی موارد، فیبروم میتواند راه خروج ادرار را مسدود کند و باعث شود بیمار نتواند مثانه خود را به طور کامل تخلیه کند.
- یبوست: فشار فیبروم بر رکتوم (بخش انتهایی روده بزرگ) میتواند باعث یبوست و سختی در دفع مدفوع شود. در موارد بسیار نادر، فیبرومهای بزرگ میتوانند باعث انسداد حالبها (لولههایی که ادرار را از کلیهها به مثانه منتقل میکنند) شده و منجر به تورم کلیه (هیدرونفروز) شوند که یک وضعیت اورژانسی است.
تأثیر بر باروری و بارداری
فیبرومها میتوانند بر باروری تأثیر بگذارند، به خصوص اگر در داخل حفره رحم قرار داشته باشند (فیبرومهای سابموکوزال) یا باعث تغییر شکل حفره رحم شوند. در چنین مواردی، ممکن است فیبرومها با موارد زیر مرتبط باشند:
- ناباروری: جلوگیری از لانه گزینی مناسب تخمک بارورشده یا انسداد لولههای فالوپ.
- سقط مکرر: افزایش خطر از دست دادن جنین، به خصوص در سه ماهه دوم بارداری.
- مشکلات در دوران بارداری: افزایش خطر زایمان زودرس، محدودیت رشد جنین یا نیاز به سزارین.
اگر سایر علل ناباروری رد شده باشند و فیبروم در موقعیتی باشد که باروری را تحت تأثیر قرار دهد، برداشتن آن با جراحی میتواند شانس بارداری موفق را افزایش دهد.
دلایل اصلی برای تصمیمگیری در مورد جراحی فیبروم
پزشکان معمولاً جراحی را بهعنوان آخرین گزینه در نظر میگیرند، مگر در شرایط خاصی که علائم بسیار شدید و غیرقابل تحمل باشند. تصمیمگیری برای جراحی معمولاً بر اساس ترکیبی از عوامل زیر است:
عدم پاسخ به درمانهای غیرجراحی
درمان فیبروم اغلب با روشهای کمتهاجمی یا دارویی آغاز میشود. داروهایی مانند آگونیستهای GnRH، داروهای ضدالتهابی غیراستروئیدی (NSAIDs) و روشهای هورمونی میتوانند به کاهش خونریزی و درد کمک کنند. اگر این درمانها مؤثر نباشند یا بیمار قادر به تحمل عوارض جانبی آنها نباشد، جراحی به عنوان گزینه بعدی مطرح میشود. روشهای کمتهاجمی مانند آمبولیزاسیون شریان رحمی که جریان خون به فیبروم را قطع میکند و باعث کوچک شدن آن میشود، یا فرسایش فیبروم با سونوگرافی متمرکز هدایتشده با MRI (MRI-guided focused ultrasound surgery) که فیبروم را با استفاده از امواج صوتی با شدت بالا از بین میبرد، نیز ممکن است قبل از جراحی در نظر گرفته شوند.
اندازه، تعداد و موقعیت فیبروم
ابعاد فیزیکی فیبرومها نقش مهمی در تصمیمگیری دارند.
- اندازه: فیبرومهای بسیار بزرگ (معمولاً بیش از ۵ سانتیمتر) که باعث فشار بر اندامهای مجاور میشوند و رحم را تا اندازه یک بارداری چندماهه بزرگ میکنند، اغلب نیاز به جراحی دارند.
- تعداد: وجود چندین فیبروم (فیبروم متعدد) که رحم را به شدت بزرگ کردهاند و به درمانهای دارویی پاسخ نمیدهند، میتواند جراحی را اجتنابناپذیر کند.
- موقعیت: فیبرومهای سابموکوزال به دلیل تأثیر مستقیم بر حفره رحم و خونریزی شدید، حتی در اندازههای کوچک نیز ممکن است نیاز به جراحی داشته باشند. فیبرومهای سابسروزال اگر در موقعیت حساس قرار داشته باشند (مثلاً به حالب فشار وارد کنند)، ممکن است به جراحی نیاز پیدا کنند.
| معیار | شرایطی که ممکن است نیاز به جراحی را افزایش دهد |
|---|---|
| اندازه | فیبرومهای بزرگ (معمولاً > ۵ سانتیمتر) یا فیبرومهای متعدد که باعث بزرگ شدن قابل توجه رحم شدهاند. |
| تعداد | فیبرومهای متعدد که به درمانهای دارویی پاسخ نمیدهند. |
| موقعیت | فیبرومهای سابموکوزال که باعث خونریزی شدید یا مشکلات باروری میشوند. |
| علائم | خونریزی شدید و مقاوم به درمان، درد مزمن لگن، و فشار بر مثانه یا روده. |
| باروری | فیبرومهایی که بهعنوان تنها دلیل احتمالی ناباروری یا سقط مکرر شناخته شدهاند. |
شک به بدخیمی (سارکوم)
هرچند بسیار نادر است (کمتر از ۱ در ۱۰۰۰ مورد)، اما در برخی موارد فیبرومها میتوانند در واقع سارکوم (تومور سرطانی) باشند. این شک معمولاً زمانی مطرح میشود که:
- فیبروم در دوران یائسگی (زمانی که انتظار میرود به دلیل کاهش هورمونها کوچک شود) بهطور ناگهانی و با سرعت زیادی رشد میکند.
- یافتههای غیرعادی در سونوگرافی یا MRI مشاهده شود که با یک فیبروم خوشخیم مطابقت نداشته باشد. در چنین شرایطی، جراحی برای برداشتن توده و انجام بیوپسی (بررسی بافت) ضروری است تا نوع بافت مشخص شود و در صورت بدخیمی، درمان مناسب آغاز گردد.
روشهای جراحی برای برداشتن فیبروم
مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک یا داروساز خود مشورت کنید.
انتخاب روش جراحی به عوامل مختلفی بستگی دارد، از جمله: تعداد و اندازه فیبرومها، محل قرارگیری آنها، سن بیمار و مهمتر از همه، تمایل بیمار برای بارداری در آینده. بهطور کلی دو نوع اصلی جراحی برای فیبروم وجود دارد:
میومکتومی (Myomectomy)
میومکتومی روشی است که در آن فقط فیبرومها برداشته میشوند و رحم دستنخورده باقی میماند. این روش گزینه ارجح برای زنانی است که قصد دارند در آینده باردار شوند، زیرا باروری را حفظ میکند. پس از میومکتومی، رحم ترمیم میشود و عملکرد طبیعی خود را باز مییابد. میومکتومی به سه روش اصلی انجام میشود:
- میومکتومی شکمی (لاپاراتومی): این روش یک عمل جراحی باز است که در آن جراح با ایجاد یک برش بزرگ در دیواره شکم (معمولاً در خط بیکینی)، فیبرومها را خارج میکند. این روش معمولاً برای فیبرومهای بسیار بزرگ، متعدد یا فیبرومهایی که به صورت عمیق در دیواره رحم قرار دارند، استفاده میشود.
- میومکتومی لاپاراسکوپی: یک روش کمتهاجمی است که از طریق چند برش کوچک در شکم و با استفاده از یک دوربین کوچک (لاپاراسکوپ) و ابزارهای جراحی ظریف انجام میشود. این روش برای فیبرومهای کوچکتر یا با تعداد کمتر مناسب است. مزایای این روش شامل درد کمتر پس از عمل و دوران نقاهت سریعتر است.
- میومکتومی هیستروسکوپی: این روش از طریق واژن و دهانه رحم انجام میشود. جراح با استفاده از یک ابزار نازک و تلسکوپی (هیستروسکوپ) وارد رحم شده و فیبرومهای سابموکوزال (فیبرومهای داخل حفره رحم) را برمیدارد. این عمل سرپایی است و دوره بهبودی بسیار کوتاهی دارد.
هیسترکتومی (Hysterectomy)
هیسترکتومی به معنای برداشتن کامل رحم است. این روش تنها راه درمان قطعی برای فیبرومهاست، زیرا با حذف کامل رحم، امکان عود فیبروم به صفر میرسد. هیسترکتومی برای زنانی توصیه میشود که:
- دیگر قصد بارداری ندارند و از روشهای دیگر نتیجه نگرفتهاند.
- فیبرومهای آنها بسیار بزرگ یا متعدد است و باعث علائم شدید شده است.
- در معرض خطر ابتلا به سارکوم رحمی قرار دارند.
این جراحی میتواند به روشهای شکمی، واژینال یا لاپاراسکوپی انجام شود. انتخاب نوع هیسترکتومی (به عنوان مثال، برداشتن فقط رحم یا همراه با دهانه رحم، لولههای فالوپ و تخمدانها) به تشخیص پزشک و شرایط بیمار بستگی دارد.
آمادگی، دوران نقاهت و عوارض احتمالی
آمادگیهای قبل از جراحی
- مشاوره با پزشک: قبل از جراحی، پزشک تمام جوانب عمل، از جمله مزایا، خطرات و روش انتخابی را با بیمار در میان میگذارد.
- آزمایشات: انجام آزمایش خون، نوار قلب و سایر تستهای لازم.
- داروها: قطع مصرف داروهای رقیقکننده خون (مانند آسپرین) چند روز قبل از عمل.
- ناشتا بودن: رعایت دستورالعملهای مربوط به ناشتا بودن قبل از جراحی.
دوران نقاهت پس از عمل
دوران بهبودی پس از جراحی فیبروم به نوع عمل بستگی دارد.
- میومکتومی شکمی و هیسترکتومی شکمی: ممکن است نیاز به بستری شدن چند روزه در بیمارستان داشته باشد و دوران نقاهت کامل آن چندین هفته به طول میانجامد.
- میومکتومی لاپاراسکوپی و هیسترکتومی لاپاراسکوپی: معمولاً با بستری شدن کوتاهمدت یا بدون بستری انجام میشود و دوران نقاهت آن کوتاهتر است (حدود دو هفته).
- میومکتومی هیستروسکوپی: یک عمل سرپایی است و بیمار میتواند همان روز به خانه برگردد.
عوارض و خطرات احتمالی
مانند هر عمل جراحی دیگری، برداشتن فیبروم نیز با خطراتی همراه است، از جمله:
- عفونت در محل برش
- خونریزی بیش از حد
- آسیب به اندامهای مجاور مانند مثانه یا روده
- تشکیل بافت اسکار (چسبندگی) که میتواند باعث درد مزمن لگنی یا مشکلات باروری شود.
- ایجاد لخته خون در پاها (ترومبوز ورید عمقی)
پرسشهای متداول (FAQ)
۱. آیا فیبروم پس از جراحی عود میکند؟ بله. پس از میومکتومی، امکان رشد فیبرومهای جدید وجود دارد، بهویژه اگر بیمار جوان باشد یا فیبرومهای متعددی داشته است. تنها راه جلوگیری قطعی از عود فیبروم، انجام هیسترکتومی (برداشتن کامل رحم) است.
۲. آیا میتوان با فیبروم باردار شد؟ بله، بسیاری از زنان با وجود فیبرومها باردار میشوند و بارداری سالمی را تجربه میکنند. با این حال، فیبرومهای سابموکوزال که در داخل حفره رحم قرار دارند، میتوانند شانس بارداری را کاهش دهند یا خطر سقط را افزایش دهند. در این موارد، برداشتن فیبروم ممکن است ضروری باشد.
۳. جراحی فیبروم چقدر طول میکشد؟ مدت زمان جراحی بسته به اندازه، تعداد و موقعیت فیبرومها و همچنین نوع روش جراحی (باز یا لاپاراسکوپی) متفاوت است و میتواند از یک ساعت تا چند ساعت به طول بینجامد.
۴. هزینه جراحی فیبروم چقدر است؟ هزینه جراحی بسیار متغیر است و به عوامل متعددی از جمله نوع روش جراحی، بیمارستان، تخصص پزشک و نوع بیمه درمانی بستگی دارد. برای اطلاع از هزینه دقیق، باید با مرکز درمانی و پزشک خود مشورت کنید.
۵. چه زمانی باید دوباره به پزشک مراجعه کنم؟ پس از مشاهده هرگونه علامت غیرطبیعی، مانند خونریزی شدید، درد شدید و غیرقابل کنترل، تب، تورم یا قرمزی در محل جراحی، باید فوراً به پزشک مراجعه کنید. علاوه بر این، پیگیریهای منظم پس از عمل برای اطمینان از بهبودی کامل ضروری است.
راهکارهای نهایی برای مدیریت فیبروم و تصمیمگیری آگاهانه
فیبرومهای رحمی یک وضعیت شایع پزشکی هستند که در اکثر موارد بیخطر بوده و نیاز به درمان ندارند. با این حال، زمانی که این تودههای خوشخیم باعث بروز علائم شدید و مختلکننده زندگی میشوند، جراحی میتواند یک راه حل مؤثر باشد. تصمیمگیری برای جراحی یک فرآیند فردی و پیچیده است که باید با بررسی دقیق علائم، گزینههای درمانی موجود و اولویتهای شخصی (مانند حفظ باروری) و با راهنمایی یک متخصص زنان صورت گیرد.
برای ارزیابی دقیق شرایط خود و انتخاب بهترین مسیر درمانی، با یک متخصص زنان مشورت کنید.
منابع
- Mayo Clinic
- Johns Hopkins Medicine
- NYU Langone Health
- University of Utah Health
- American Academy of Family Physicians (AAFP)
لیست پزشکان مرتبط:
- سکینه موید محسنیمتخصص زنان و زایمان | تهران
- طاهره لبافمتخصص زنان و زایمان | تهران
- فرزانه چوبسازمتخصص زنان و زایمان | تهران
- حسین آصف جاهمتخصص زنان و زایمان | تهران
- فریبا خطیرمتخصص زنان و زایمان | تهران
- آزاده اکبری سنهمتخصص زنان و زایمان | تهران
- فاطمه امیدی فرمتخصص زنان و زایمان | تهران
- آزاده افضل زادهمتخصص زنان و زایمان، فلوشیپ لاپاراسکوپی و هیستروسکوپی و اندومتریوز | تهران
- مهناز تاج پورجراح و متخصص زنان و زایمان، نازایی، زیبایی، کولپوسکوپی، درمان زگیل تناسلی با لیزر | تهران
- سپیده محمدیمتخصص زنان و زایمان نازایی کولپوسکوپی | تهران