سرکلاژ شکمی (ترانس ابدومینال) چیست و برای چه کسانی است؟
سرکلاژ شکمی (ترانس ابدومینال): راهنمای جامع برای پیشگیری از زایمان زودرس
از دست دادن بارداری، بهویژه در سه ماهه دوم یا سوم، یکی از دردناکترین تجربیاتی است که یک زن و خانوادهاش میتوانند با آن روبرو شوند. هنگامی که این اتفاق به دلیل نارسایی دهانه رحم (Cervical Insufficiency) رخ میدهد . وضعیتی که در آن دهانه رحم (سرویکس) ضعیف است و نمیتواند فشار بارداری را تحمل کند . این فقدان با احساس درماندگی همراه میشود. برای بسیاری از زنانی که با این تشخیص مواجه هستند، روشهای استاندارد مانند سرکلاژ واژینال ممکن است کافی نباشد و منجر به شکستهای مکرر و آسیبهای روحی عمیق شود.
در چنین شرایطی، علم پزشکی راهکاری پیشرفته و بسیار مؤثر به نام سرکلاژ شکمی یا سرکلاژ ترانس ابدومینال (Transabdominal Cerclage – TAC) ارائه میدهد. این روش، که یک تغییردهنده بازی برای گروه خاصی از بیماران محسوب میشود، امیدی تازه برای داشتن یک بارداری موفق و رسیدن به ترم کامل را به ارمغان میآورد. سرکلاژ شکمی یک جراحی تخصصی است که با قرار دادن یک بخیه حمایتی در بالاترین نقطه ممکن دهانه رحم، یک پشتیبانی ساختاری بینظیر ایجاد میکند که روشهای دیگر قادر به ارائه آن نیستند.
هزینه جراحی سرکلاژ در تهران (تعرفه های دولتی و خصوصی)
این مقاله جامع، به عنوان راهنمای کامل شما، به بررسی عمیق تمام جنبههای سرکلاژ شکمی میپردازد. ما به تفصیل توضیح خواهیم داد که این روش دقیقاً چیست، چه کسانی بهترین کاندیدا برای آن هستند، روند جراحی چگونه است، چه مراقبتهایی قبل و بعد از عمل لازم است و زندگی با این بخیه حمایتی در دوران بارداری چگونه خواهد بود. هدف ما ارائه اطلاعات دقیق، مبتنی بر شواهد و قابل اعتماد است تا به شما در درک این گزینه درمانی قدرتمند و تصمیمگیری آگاهانه در کنار تیم پزشکیتان کمک کنیم.
سلب مسئولیت پزشکی (Disclaimer) اطلاعات ارائه شده در این مقاله صرفاً برای اهداف آموزشی و اطلاعرسانی است و هرگز نباید جایگزین مشاوره، تشخیص یا درمان حرفهای پزشکی شود. نارسایی دهانه رحم یک وضعیت پیچیده است و تصمیمگیری برای هرگونه اقدام درمانی، از جمله سرکلاژ شکمی، باید منحصراً توسط پزشک متخصص زنان و زایمان یا پریناتولوژیست (فوق تخصص طب مادر و جنین) و بر اساس شرایط فردی شما گرفته شود. هرگز توصیههای پزشکی را نادیده نگیرید یا به دلیل مطالبی که در اینجا خواندهاید، در جستجوی آن تأخیر نکنید.
نکات کلیدی در یک نگاه
- سرکلاژ شکمی (TAC) یک روش جراحی بسیار مؤثر برای جلوگیری از زایمان زودرس در زنان مبتلا به نارسایی شدید دهانه رحم است که در آن یک بخیه حمایتی از طریق شکم در بالای سرویکس قرار میگیرد.
- این روش عمدتاً برای زنانی توصیه میشود که سابقه شکست سرکلاژ واژینال در بارداریهای قبلی را دارند یا به دلیل مشکلات آناتومیک (مانند سرویکس بسیار کوتاه یا آسیبدیده) کاندیدای مناسبی برای روش واژینال نیستند.
- نرخ موفقیت سرکلاژ شکمی در رساندن بارداری به ترم (یا نزدیک به ترم) در کاندیداهای مناسب، بسیار بالا و بیش از ۹۵٪ تخمین زده میشود.
- بخیه سرکلاژ شکمی دائمی است، نیازی به برداشتن ندارد و برای تمام بارداریهای آینده فرد کارایی خواهد داشت. به همین دلیل، تمام زایمانها پس از این عمل باید از طریق سزارین انجام شود.
- این عمل میتواند قبل از بارداری (روش ارجح) یا در اوایل بارداری (معمولاً هفته ۱۰ تا ۱۴) از طریق جراحی باز (لاپاراتومی) یا روش کمتهاجمی (لاپاراسکوپی) انجام شود.
سرکلاژ شکمی (TAC) چیست؟ نگاهی عمیق به یک راهکار پیشرفته
برای درک کامل سرکلاژ شکمی، ابتدا باید با مفهوم نارسایی دهانه رحم آشنا شویم. دهانه رحم یا سرویکس، گذرگاه عضلانی پایینی رحم است که در حالت عادی در طول بارداری محکم و بسته باقی میماند. در زنان مبتلا به نارسایی دهانه رحم، این ساختار ضعیف است و تحت فشار وزن جنین در حال رشد، به صورت بدون درد و بیصدا شروع به کوتاه شدن (Effacement) و باز شدن (Dilation) میکند که نتیجه آن سقط در سه ماهه دوم یا زایمان بسیار زودرس است.
تعریف دقیق و علمی
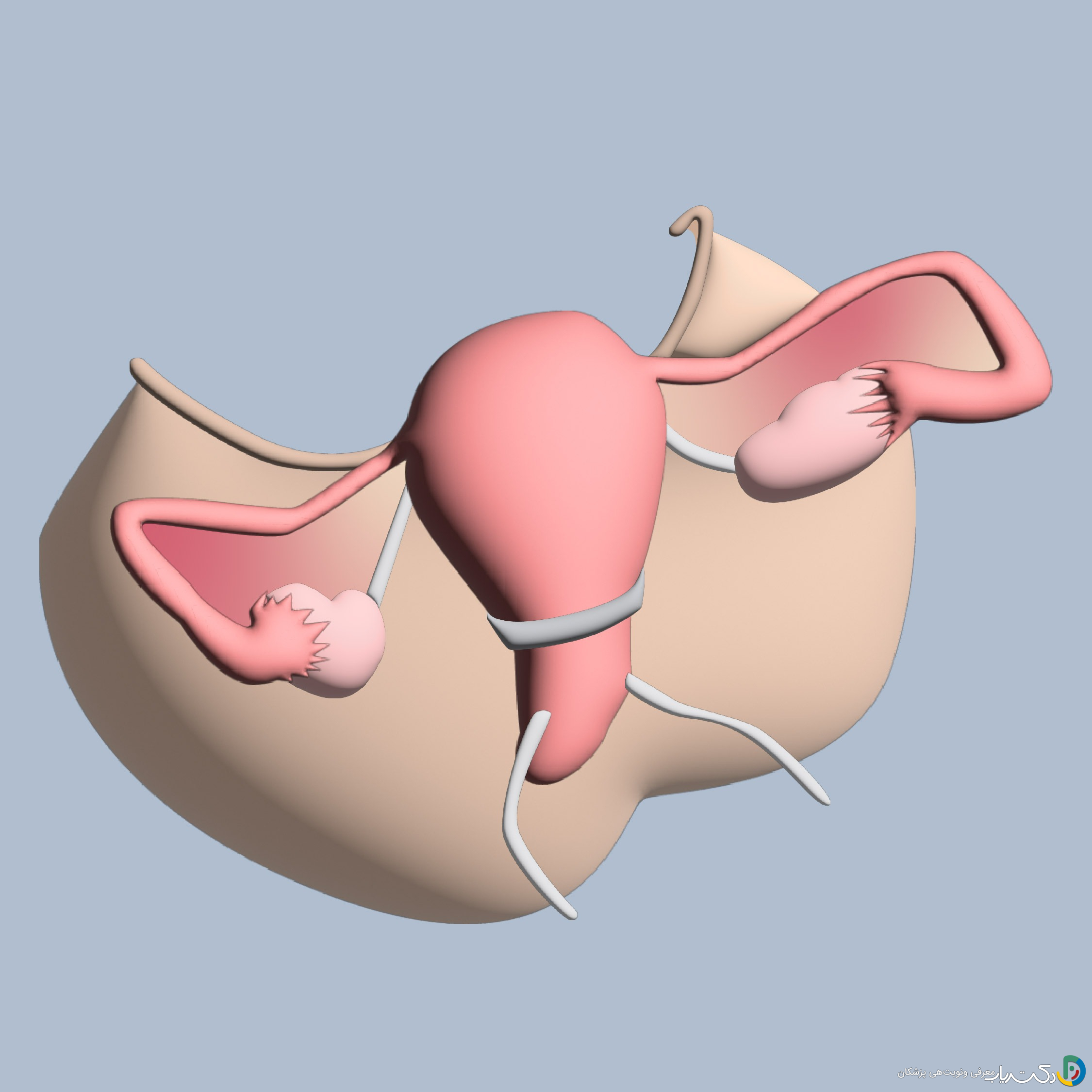
سرکلاژ شکمی (Transabdominal Cerclage – TAC) یک عمل جراحی است که برای تقویت ساختاری دهانه رحم ضعیف طراحی شده است. در این روش، جراح از طریق یک برش در ناحیه شکم (مشابه برش سزارین) به رحم دسترسی پیدا کرده و یک نوار بخیه محکم و غیرقابل جذب (معمولاً از جنس پلیپروپیلن) را دقیقاً در محل اتصال رحم به دهانه رحم (Cervico-isthmic junction) قرار میدهد. این بالاترین و قویترین قسمت سرویکس است.
این موقعیت قرارگیری بخیه، تفاوت اصلی و مزیت بزرگ TAC نسبت به سرکلاژ واژینال (Transvaginal Cerclage – TVC) است. در روشهای واژینال مانند مکدونالد (McDonald) یا شیرودکار (Shirodkar)، بخیه از طریق واژن و در قسمت میانی یا پایینی سرویکس قرار میگیرد. این ناحیه ممکن است به اندازه کافی قوی نباشد یا به دلیل آسیبهای قبلی، بافت سالمی برای نگه داشتن بخیه نداشته باشد.
هدف اصلی سرکلاژ شکمی: تقویت ساختاری سرویکس
هدف از این بخیه، ایجاد یک “کمربند حمایتی” داخلی و بسیار قوی است. این نوار به صورت مکانیکی از باز شدن قیفیشکل (Funneling) و اتساع دهانه رحم جلوگیری میکند و به بارداری اجازه میدهد تا به مراحل انتهایی و ترم کامل برسد. به دلیل قرارگیری در چنین نقطه بالایی، این بخیه تحت تأثیر تغییرات طبیعی سرویکس در طول بارداری قرار نمیگیرد و عفونتهای واژینال کمتر به آن دسترسی دارند، که این دو مورد از دلایل اصلی شکست سرکلاژ واژینال هستند.
داده آماری: مطالعات متعدد نشان دادهاند که نرخ موفقیت سرکلاژ شکمی در پیشگیری از زایمان قبل از هفته ۳۴ بارداری، در زنانی که کاندیدای مناسب این عمل هستند، به طور چشمگیری بالا و بین ۹۵ تا ۱۰۰ درصد است. این آمار در مقایسه با نرخ موفقیت پایینتر سرکلاژ واژینال در همین گروه از بیماران، TAC را به یک “استاندارد طلایی” برای موارد پیچیده تبدیل کرده است.
چه کسانی کاندیدای ایدهآل برای سرکلاژ شکمی هستند؟
سرکلاژ شکمی یک روش برای همه نیست. این یک جراحی بزرگ است و انتخاب آن باید با دقت و بر اساس تاریخچه پزشکی بسیار خاصی صورت گیرد. متخصصان معمولاً این روش را برای بیمارانی در نظر میگیرند که احتمال موفقیت با روشهای کمتهاجمیتر (مانند سرکلاژ واژینال) برای آنها پایین است.
نشانه اصلی: شکست سرکلاژ واژینال قبلی
مهمترین و شایعترین دلیلی که یک زن برای TAC کاندید میشود، داشتن سابقه یک یا چند بارداری ناموفق است که علیرغم انجام سرکلاژ واژینال، به سقط یا زایمان زودرس منجر شده است. این شکست نشان میدهد که ضعف سرویکس در ناحیهای بالاتر از دسترس بخیه واژینال قرار دارد یا بافت سرویکس قادر به تحمل فشار بخیه نیست.
نارسایی آناتومیک شدید دهانه رحم
در برخی موارد، ساختار خود سرویکس انجام سرکلاژ واژینال را غیرممکن یا بیفایده میسازد. این موارد عبارتند از:
- سرویکس مادرزادی کوتاه (Congenital Short Cervix): زنانی که به طور طبیعی با دهانه رحم بسیار کوتاه به دنیا آمدهاند.
- آسیب گسترده به سرویکس: جراحیهای قبلی روی دهانه رحم، مانند کونیزاسیون (Cone Biopsy) یا LEEP برای درمان سلولهای پیشسرطانی، میتواند بخش قابل توجهی از بافت سالم سرویکس را از بین ببرد و آن را برای نگه داشتن بخیه واژینال نامناسب کند.
- ترومای سرویکس: آسیب ناشی از زایمانهای سخت قبلی یا پارگیهای ترمیم نشده.
- تراکئلکتومی (Trachelectomy): یک جراحی نادر که در آن برای درمان سرطان اولیه دهانه رحم، خود سرویکس برداشته میشود اما رحم باقی میماند. در این زنان، TAC تنها راه ممکن برای حمل بارداری است.
جدول مقایسهای: سرکلاژ شکمی (TAC) در مقابل سرکلاژ واژینال (TVC)
برای درک بهتر تفاوتها، جدول زیر یک مقایسه جامع بین این دو روش ارائه میدهد:
| ویژگی | سرکلاژ شکمی (TAC) | سرکلاژ واژینال (TVC) |
|---|---|---|
| کاندیدای مناسب | شکست TVC قبلی، ناهنجاری آناتومیک شدید | نارسایی سرویکس بدون سابقه شکست TVC |
| زمان انجام عمل | قبل از بارداری یا هفته ۱۰-۱۴ بارداری | معمولاً بین هفتههای ۱۲ تا ۲۴ بارداری |
| روش جراحی | شکمی (لاپاراتومی یا لاپاراسکوپی) | واژینال |
| نوع بیهوشی | عمومی یا اسپاینال | اسپاینال، اپیدورال یا موضعی |
| نرخ موفقیت | بسیار بالا (بیش از ۹۵٪) | متغیر (حدود ۸۰-۹۰٪ در کاندیدای مناسب) |
| محدودیت فعالیت | معمولاً کم، نیاز به استراحت مطلق نادر است | اغلب نیاز به محدودیت فعالیت یا استراحت |
| نیاز به برداشتن بخیه | خیر، دائمی است | بله، حدود هفته ۳۷ یا هنگام شروع دردها |
| روش زایمان | همیشه سزارین | امکان زایمان طبیعی پس از برداشتن بخیه |
| تأثیر بر بارداری بعدی | بخیه برای بارداریهای بعدی باقی میماند | در هر بارداری باید مجدداً انجام شود |
زمانبندی و روند انجام سرکلاژ شکمی (TAC)
تصمیمگیری در مورد زمان و نحوه انجام عمل یکی از مراحل کلیدی در برنامهریزی برای سرکلاژ شکمی است.
مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک یا جراح خود مشورت کنید. انتخاب بهترین زمان و روش جراحی به شرایط پزشکی منحصر به فرد شما بستگی دارد.
بهترین زمان برای انجام عمل: قبل از بارداری یا در اوایل آن؟
دو پنجره زمانی اصلی برای انجام TAC وجود دارد:
- سرکلاژ اینتروال (Pre-pregnancy TAC): انجام عمل قبل از اقدام به بارداری. این روش توسط بسیاری از متخصصان به عنوان گزینه ارجح در نظر گرفته میشود.
- مزایا: جراحی بر روی رحم غیرباردار انجام میشود که کوچکتر است و خونرسانی کمتری دارد. این امر ریسک خونریزی حین عمل را کاهش میدهد. همچنین هیچگونه خطری برای جنین در حال رشد وجود ندارد و مادر با اطمینان خاطر کامل وارد بارداری میشود.
- سرکلاژ در اوایل بارداری (Early Pregnancy TAC): اگر عمل قبل از بارداری انجام نشده باشد، میتوان آن را در اوایل سه ماهه اول، معمولاً بین هفتههای ۱۰ تا ۱۴ بارداری، انجام داد.
- ملاحظات: در این زمان، بارداری تأیید شده و رشد اولیه جنین سپری شده است. با این حال، رحم بزرگتر و پرخونتر است که میتواند جراحی را کمی پیچیدهتر کند.
روشهای جراحی: لاپاراتومی در مقابل لاپاراسکوپی
TAC را میتوان از طریق دو روش اصلی جراحی انجام داد:
- لاپاراتومی (Laparotomy): این روش سنتی جراحی باز است. یک برش افقی کوچک (شبیه برش سزارین) در قسمت پایینی شکم ایجاد میشود. این روش دید مستقیمی را برای جراح فراهم میکند و به طور گستردهای مورد استفاده قرار میگیرد.
- لاپاراسکوپی (Laparoscopy): این یک روش جراحی کمتهاجمی است. جراح چند برش بسیار کوچک (حدود ۵ تا ۱۰ میلیمتر) در شکم ایجاد میکند و با استفاده از یک دوربین (لاپاراسکوپ) و ابزارهای جراحی بلند و نازک، عمل را انجام میدهد.
- مزایا: دوره بهبودی کوتاهتر، درد کمتر پس از عمل، و جای زخم کوچکتر از مزایای اصلی لاپاراسکوپی است. با این حال، این روش نیاز به مهارت و تجربه بالای جراح در تکنیکهای لاپاراسکوپیک دارد.
مراحل کلیدی عمل جراحی (به زبان ساده)
صرف نظر از روش (باز یا لاپاراسکوپی)، مراحل اصلی عمل به شرح زیر است:
- بیهوشی: بیمار تحت بیهوشی عمومی یا بیحسی نخاعی (اسپاینال) قرار میگیرد.
- ایجاد دسترسی: برشهای لازم در شکم ایجاد میشود.
- آمادهسازی محل: مثانه با دقت از روی قسمت پایینی رحم کنار زده میشود تا محل دقیق اتصال سرویکس به رحم نمایان شود.
- قرار دادن بخیه: جراح با استفاده از یک سوزن مخصوص، نوار بخیه را از فضای بدون عروق کنار رحم عبور داده و آن را به دور سرویکس، در پشت رحم، میآورد.
- گره زدن: نوار با کشش مناسب و به صورت محکم گره زده میشود تا یک حلقه حمایتی ایجاد کند.
- پایان عمل: مثانه به جای خود بازگردانده شده و برشهای شکمی بخیه زده میشوند.
کل فرآیند معمولاً حدود یک ساعت طول میکشد.
زندگی با سرکلاژ شکمی در دوران بارداری و پس از آن
یکی از بزرگترین نگرانیهای بیماران، چگونگی گذراندن دوران بارداری پس از این عمل بزرگ است. خبر خوب این است که زندگی با TAC اغلب بسیار آرامتر و با محدودیتهای کمتری نسبت به سرکلاژ واژینال همراه است.
فعالیتهای روزمره و محدودیتها
از آنجایی که بخیه TAC بسیار بالا و محکم قرار گرفته است، اغلب نیازی به استراحت مطلق یا محدودیتهای شدید فعالیتی که در برخی موارد سرکلاژ واژینال توصیه میشود، وجود ندارد. پس از طی شدن دوره بهبودی اولیه پس از جراحی، اکثر زنان میتوانند به فعالیتهای روزمره خود بازگردند. با این حال، پزشک ممکن است توصیههایی مانند پرهیز از بلند کردن اجسام بسیار سنگین یا ورزشهای پربرخورد را داشته باشد.
معاینات و پیگیریهای پزشکی در دوران بارداری
پس از انجام TAC، رویکرد نظارت بر بارداری تغییر میکند.
- عدم نیاز به سونوگرافی طول سرویکس: اندازهگیری طول دهانه رحم از طریق سونوگرافی واژینال دیگر یک ابزار پیشبینیکننده مفید نیست، زیرا بخیه در جای خود محکم است. انجام مکرر این سونوگرافیها ضرورتی ندارد.
- تمرکز بر سلامت جنین: مراقبتهای دوران بارداری بر روی نظارت بر رشد جنین، اندازهگیری مایع آمنیوتیک و سلامت کلی مادر متمرکز خواهد بود.
زایمان: چرا سزارین همیشه الزامی است؟
این یکی از قطعیترین جنبههای داشتن سرکلاژ شکمی است. بخیه TAC یک بخیه دائمی است و برای مقاومت در برابر فشارهای شدید انقباضات زایمانی طراحی نشده است. شروع دردهای زایمان در حالی که بخیه در جای خود قرار دارد، میتواند منجر به عوارض بسیار جدی مانند پارگی رحم شود.
بنابراین، تمام زایمانها باید از طریق عمل سزارین برنامهریزی شده انجام شوند، معمولاً حدود هفته ۳۷ تا ۳۹ بارداری و قبل از شروع خودبهخودی دردهای زایمان. در حین سزارین، بخیه دستنخورده باقی میماند و این یکی از بزرگترین مزایای TAC است: این بخیه برای تمام بارداریهای آینده شما نیز کارایی خواهد داشت و نیازی به تکرار جراحی سرکلاژ نخواهید داشت.
خطرات و عوارض احتمالی سرکلاژ شکمی
مانند هر عمل جراحی بزرگی، سرکلاژ شکمی نیز با خطرات و عوارض احتمالی همراه است. مهم است که این ریسکها را در مقابل مزایای بالقوه آن سنجید.
خطرات مرتبط با جراحی و بیهوشی
این خطرات مشابه هر عمل جراحی شکمی دیگری است و شامل موارد زیر میشود:
- خونریزی: ریسک خونریزی حین یا پس از عمل.
- عفونت: عفونت در محل برش جراحی یا داخل شکم.
- آسیب به اندامهای مجاور: آسیب تصادفی به مثانه، حالبها (لولههای انتقال ادرار) یا رودهها حین جراحی (بسیار نادر).
- لخته شدن خون (ترومبوز): ایجاد لخته خون در پاها (DVT) یا ریهها (آمبولی ریه).
عوارض نادر اما جدی مرتبط با بارداری
- پارگی زودرس کیسه آب (PPROM): اگرچه نادر است، اما این احتمال وجود دارد.
- شروع دردهای زایمان زودرس: در صورتی که انقباضات زایمانی قوی شروع شوند و قابل توقف نباشند، ممکن است نیاز به انجام سزارین اورژانسی باشد.
- جابجایی یا فرسایش بخیه: در موارد بسیار نادر، بخیه ممکن است به بافت اطراف خود آسیب برساند.
- پارگی رحم: همانطور که ذکر شد، این یک ریسک جدی است اگر بیمار با بخیه TAC وارد فاز فعال زایمان شود.
با انتخاب یک جراح مجرب و رعایت دقیق دستورالعملهای پزشکی، میتوان این خطرات را به حداقل رساند.
پرسشهای متداول (FAQ) درباره سرکلاژ شکمی
در این بخش به برخی از رایجترین سوالاتی که بیماران در مورد TAC دارند، پاسخ میدهیم.
۱. آیا عمل سرکلاژ شکمی دردناک است؟ درد پس از عمل طبیعی است، اما کاملاً قابل کنترل است. درد آن مشابه درد پس از عمل سزارین است و با داروهای مسکن تجویز شده توسط پزشک به خوبی مدیریت میشود. اکثر بیماران پس از چند روز تا یک هفته به بهبودی قابل توجهی دست مییابند.
۲. شانس موفقیت بارداری با سرکلاژ شکمی چقدر است؟ شانس موفقیت بسیار بالا است. در زنانی که به درستی برای این عمل انتخاب شدهاند (کاندیداهای ایدهآل)، نرخ تولد نوزاد زنده (معمولاً پس از هفته ۳۴) بیش از ۹۵٪ است. این روش یکی از موفقترین مداخلات در پزشکی مادر و جنین محسوب میشود.
۳. آیا بخیه سرکلاژ شکمی نیاز به برداشتن دارد؟ خیر. بخیه TAC دائمی است و از موادی ساخته شده که بدن آن را جذب نمیکند. این بخیه در جای خود باقی میماند و نیازی به برداشتن آن قبل از زایمان یا پس از آن نیست.
۴. آیا میتوانم بعد از سرکلاژ شکمی بارداریهای متعدد داشته باشم؟ بله، این یکی از مزایای کلیدی سرکلاژ شکمی است. از آنجایی که بخیه دائمی است، برای تمام بارداریهای بعدی شما نیز محافظت لازم را فراهم میکند و نیازی به تکرار عمل سرکلاژ در هر بارداری نیست. فقط لازم است که تمام زایمانهای بعدی نیز از طریق سزارین انجام شوند.
۵. آیا سرکلاژ شکمی تحت پوشش بیمه قرار میگیرد؟ از آنجایی که سرکلاژ شکمی یک ضرورت پزشکی برای جلوگیری از عوارض جدی بارداری در گروه خاصی از بیماران است، در اکثر موارد تحت پوشش بیمههای درمانی اصلی و تکمیلی قرار میگیرد. با این حال، همیشه توصیه میشود قبل از عمل، جزئیات پوشش بیمهای خود را با شرکت بیمه مربوطه بررسی کنید.
راهکارهای نهایی برای مدیریت نارسایی دهانه رحم
مواجهه با تشخیص نارسایی دهانه رحم و تجربه تلخ از دست دادن بارداری میتواند مسیری دشوار و طاقتفرسا باشد. با این حال، پیشرفتهای علم پزشکی مانند سرکلاژ شکمی، افقهای جدیدی از امید را گشوده است. سرکلاژ ترانس ابدومینال (TAC) یک گزینه درمانی قدرتمند، تخصصی و بسیار مؤثر برای زنانی است که با روشهای دیگر به نتیجه نرسیدهاند. این روش با فراهم آوردن یک حمایت ساختاری بینظیر، شانس داشتن یک بارداری سالم و کامل را به طور چشمگیری افزایش میدهد.
به یاد داشته باشید که کلید موفقیت در مدیریت این وضعیت، تشخیص دقیق، انتخاب صحیح روش درمانی و زمانبندی مناسب است. این تصمیمات پیچیده نیازمند ارزیابی کامل توسط یک تیم پزشکی مجرب، به ویژه یک پریناتولوژیست (فوق تخصص طب مادر و جنین) است. آنها میتوانند با بررسی دقیق تاریخچه پزشکی و شرایط فردی شما، بهترین مسیر را پیش رویتان قرار دهند.
برای ارزیابی دقیق شرایط خود و انتخاب بهترین مسیر درمانی، اولین و مهمترین قدم، گفتگوی شفاف با پزشک متخصص زنان و زایمان است. آنها میتوانند شما را به بهترین شکل راهنمایی کنند و در این سفر، در کنار شما باشند تا به نتیجه دلخواه خود، یعنی در آغوش گرفتن فرزندتان، برسید.
منابع (Sources)
- American College of Obstetricians and Gynecologists (ACOG)
- Mayo Clinic
- Cleveland Clinic
- Society for Maternal-Fetal Medicine (SMFM)
- pmc.ncbi.nlm.nih.gov
- PubMed Central (PMC)
لیست پزشکان مرتبط:
- سکینه موید محسنیمتخصص زنان و زایمان | تهران
- حسین آصف جاهمتخصص زنان و زایمان | تهران
- طاهره لبافمتخصص زنان و زایمان | تهران
- فرزانه چوبسازمتخصص زنان و زایمان | تهران
- فریبا خطیرمتخصص زنان و زایمان | تهران
- آزاده اکبری سنهمتخصص زنان و زایمان | تهران
- فاطمه امیدی فرمتخصص زنان و زایمان | تهران
- آزاده افضل زادهمتخصص زنان و زایمان، فلوشیپ لاپاراسکوپی و هیستروسکوپی و اندومتریوز | تهران
- فاطمه لطفیمتخصص زنان و زایمان | تهران
- سارا نیک فرجاممتخصص و جراح زنان، زایمان و نازایی - لاپاراسکوپی - هیستروسکوپی - جراحی زیبایی زنان | تهران