اولین مراحل پس از سزارین چیست؟
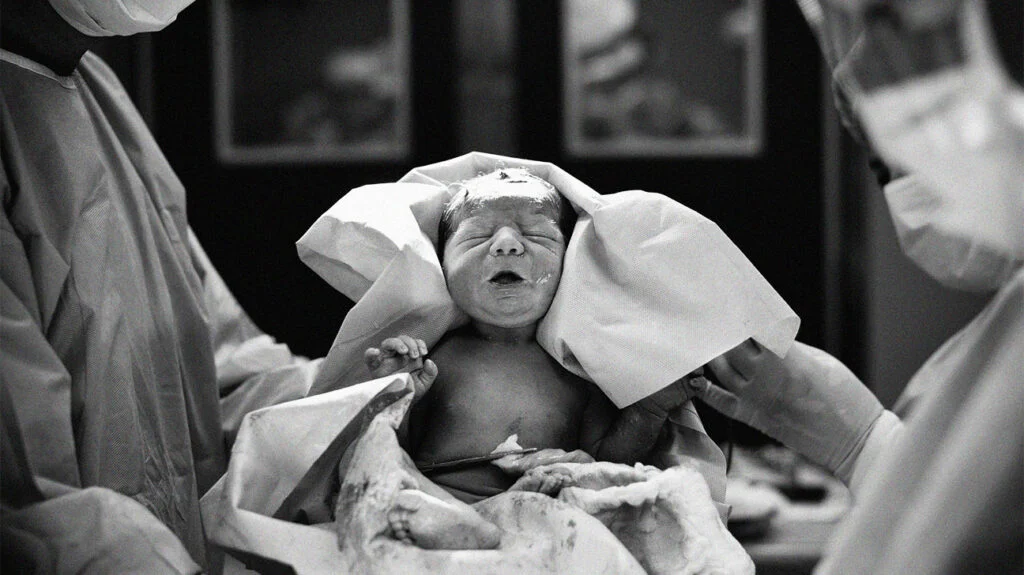
راهنمای کامل مراقبتهای پس از سزارین: از اتاق ریکاوری تا ترخیص
زایمان سزارین، که امروزه یکی از شایعترین عملهای جراحی در سراسر جهان و ایران است، یک جراحی بزرگ محسوب میشود. به همین دلیل، بهبودی پس از آن نیازمند توجه، مراقبت و صبوری ویژهای است. درک مراحل بهبودی نه تنها به شما کمک میکند تا این دوره را با آگاهی و آرامش بیشتری سپری کنید، بلکه نقش کلیدی در پیشگیری از عوارض و بازگشت سریعتر به فعالیتهای روزمره دارد.
این مقاله به عنوان یک راهنمای جامع و گامبهگام، شما را با تمام جنبههای مراقبت بعد از سزارین، از اولین لحظات در اتاق ریکاوری گرفته تا روزهای ابتدایی در خانه، آشنا میکند. هدف ما این است که با ارائه اطلاعات دقیق و مبتنی بر شواهد، به شما قدرت دهیم تا این دوره گذار را با اطمینان و سلامت کامل طی کنید.
هزینه عمل سزارین در تهران (تعرفه های دولتی و خصوصی)
سلب مسئولیت پزشکی اطلاعات ارائه شده در این مقاله صرفاً جنبه آموزشی دارد و هرگز نباید جایگزین مشاوره، تشخیص یا درمان توسط پزشک متخصص، ماما یا سایر متخصصان حوزه سلامت شود. بهبودی پس از سزارین برای هر فرد منحصربهفرد است. لطفاً قبل از هرگونه اقدام، با تیم درمانی خود مشورت کنید.
ساعت طلایی: اولین لحظات در اتاق ریکاوری
بلافاصله پس از اتمام عمل جراحی، شما به بخش ریکاوری منتقل میشوید. این “ساعت طلایی” برای نظارت دقیق بر وضعیت شما و نوزادتان حیاتی است. در این مدت، شما تحت مراقبت ویژه تیم پرستاری و بیهوشی قرار دارید.
نظارت دقیق تیم پزشکی
اولین اولویت در اتاق ریکاوری، اطمینان از پایداری وضعیت شماست. تیم پزشکی به طور مداوم موارد زیر را بررسی میکند:
- علائم حیاتی: فشار خون، ضربان قلب، تعداد تنفس و سطح اشباع اکسیژن خون شما به طور مکرر (معمولاً هر ۱۵ دقیقه) اندازهگیری میشود.
- کنترل خونریزی: پرستار میزان خونریزی واژینال (که به آن لوکیا گفته میشود) را با بررسی پدهای بهداشتی ارزیابی میکند. همچنین، رحم شما از روی شکم لمس میشود تا از سفتی و انقباض مناسب آن اطمینان حاصل شود. این کار که به آن ماساژ قله رحم (Fundal Massage) میگویند، به جمع شدن رحم و کاهش خونریزی کمک میکند. طبق دادههای پزشکی، رحم بلافاصله پس از زایمان باید سفت و در سطح ناف یا کمی پایینتر از آن حس شود.
- میزان ادرار خروجی: رنگ و حجم ادرار شما از طریق سوند ادراری کنترل میشود که نشاندهنده عملکرد کلیهها و وضعیت مایعات بدن است.
مدیریت بازگشت حس پس از بیحسی
اگر برای سزارین بیحسی نخاعی (اسپاینال) یا اپیدورال دریافت کردهاید، پاها و پایینتنه شما برای مدتی بیحس خواهد بود. تیم پزشکی به تدریج بازگشت حس و حرکت را در پاهای شما ارزیابی میکند.
- لرز: احساس لرز پس از بیحسی بسیار شایع است و جای نگرانی ندارد. این حالت ناشی از تغییرات دمای بدن و اثرات داروهاست و معمولاً با گرم کردن بدن با پتو برطرف میشود.
- خارش: خارش، به ویژه در صورت و بالاتنه، یکی دیگر از عوارض جانبی رایج داروهای بیحسی است که معمولاً خودبهخود یا با داروهای ساده برطرف میشود.
اولین تماس پوستبهپوست و شروع شیردهی
در صورت پایداری وضعیت شما و نوزاد، “تماس پوستبهپوست” در همان اتاق ریکاوری تشویق میشود. قرار دادن نوزاد برهنه روی سینه شما فواید بیشماری دارد:
- به تنظیم دمای بدن، تنفس و ضربان قلب نوزاد کمک میکند.
- باعث آرامش مادر و نوزاد و تقویت پیوند عاطفی میشود.
- ترشح هورمون اکسیتوسین را تحریک کرده که به انقباض رحم و شروع تولید شیر کمک میکند.
پرستاران به شما کمک میکنند تا اولین تلاش برای شیردهی را در وضعیت مناسب (مانند خوابیده به پهلو) انجام دهید تا فشاری به محل برش جراحی وارد نشود.
۲۴ ساعت اول پس از سزارین: مدیریت و مراقبتهای حیاتی
روز اول پس از جراحی، پایهای برای یک بهبودی موفق است. تمرکز در این ۲۴ ساعت بر کنترل درد، تحرک اولیه و پیشگیری از عوارض است.
کنترل موثر درد
مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک خود مشورت کنید. مدیریت صحیح درد پس از سزارین فقط برای راحتی شما نیست؛ بلکه برای تسهیل حرکت، تنفس عمیق (که از عفونت ریه جلوگیری میکند) و مراقبت از نوزاد ضروری است. روشهای مختلفی برای این کار وجود دارد:
- پمپ درد (PCA – Patient-Controlled Analgesia): در این روش، یک پمپ کوچک به سرم شما متصل است و شما میتوانید با فشردن یک دکمه، دوز مشخصی از داروی مسکن را به خود تزریق کنید.
- مسکنهای وریدی یا عضلانی: پرستار طبق دستور پزشک، داروهای مسکن را در فواصل زمانی معین به شما تزریق میکند.
- داروهای خوراکی: به محض اینکه توانایی خوردن و آشامیدن پیدا کنید، داروهای مسکن خوراکی برای شما تجویز میشود.
برخی از رایجترین گزینهها عبارتند از:
- داروهای مخدر (مانند مورفین یا فنتانیل): اغلب از طریق پمپ درد (PCA) یا به عنوان بخشی از بیحسی نخاعی برای کنترل دردهای شدید اولیه استفاده میشوند.
- داروهای ضدالتهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن یا کتورولاک: این داروها به کاهش التهاب و درد کمک کرده و اغلب به صورت ترکیبی با سایر مسکنها تجویز میشوند.
- استامینوفن: یک مسکن موثر که به تنهایی یا در کنار سایر داروها برای مدیریت درد استفاده میشود.
نقش سوند ادراری و سرم درمانی
- سوند ادراری (فولی کاتتر): این لوله نازک برای تخلیه خودکار مثانه شما قرار داده میشود. بیحسی نخاعی میتواند کنترل مثانه را به طور موقت مختل کند و یک مثانه پر میتواند مانع انقباض صحیح رحم شود. سوند معمولاً ۱۲ تا ۲۴ ساعت پس از عمل و زمانی که بتوانید با کمک راه بروید، خارج میشود.
- سرم درمانی (IV): تا زمانی که نتوانید به اندازه کافی مایعات بنوشید، مایعات و الکترولیتهای مورد نیاز بدن از طریق سرم وریدی تأمین میشود.
اولین قدمها: اهمیت تحرک زودهنگام
شاید فکر کردن به راه رفتن پس از چنین جراحی بزرگی ترسناک به نظر برسد، اما تحرک زودهنگام یکی از مهمترین بخشهای بهبودی شماست. پرستار معمولاً ۶ تا ۱۲ ساعت پس از عمل، به شما کمک میکند تا برای اولین بار در لبه تخت بنشینید و سپس چند قدم راه بروید. فواید تحرک زودهنگام:
- پیشگیری از لخته شدن خون (DVT): بیحرکتی طولانیمدت خطر تشکیل لخته در پاهای شما را افزایش میدهد.
- بهبود عملکرد روده: راه رفتن به کاهش نفخ و گاز و جلوگیری از یبوست کمک میکند.
- کاهش درد و تسریع بهبودی: حرکت جریان خون را افزایش داده و به روند ترمیم بافتها کمک میکند.
مراقبت از زخم و پانسمان
زخم شما با یک پانسمان استریل پوشانده میشود که معمولاً ضدآب است. این پانسمان به مدت ۲۴ تا ۴۸ ساعت در محل باقی میماند. تیم پزشکی محل زخم را برای علائم خونریزی یا هماتوم (تجمع خون) بررسی میکند. بخیههای شما ممکن است از نوع جذبی باشند یا از منگنههای جراحی (استاپلر) استفاده شده باشد که چند روز بعد کشیده میشوند.
روزهای بعد در بیمارستان (روز دوم تا چهارم)
در این روزها، شما به تدریج استقلال بیشتری پیدا میکنید و برای بازگشت به خانه آماده میشوید.
تغذیه و بازگشت عملکرد روده
پس از جراحی، عملکرد رودهها کند میشود. رژیم غذایی شما با مایعات صاف مانند آب و چای شروع شده و به تدریج به سوپ و سپس غذای جامد و عادی تغییر میکند.
- نفخ و یبوست: این دو مشکل پس از سزارین بسیار شایع هستند. برای مقابله با آنها:
- آب فراوان بنوشید.
- به محض اجازه پزشک، غذاهای حاوی فیبر مانند میوهها و سبزیجات را مصرف کنید.
- به راه رفتن ادامه دهید. در صورت نیاز، پزشک ممکن است داروهای ملین تجویز کند.
مراقبت از زخم پس از برداشتن پانسمان
مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک خود مشورت کنید. پس از برداشتن پانسمان، باید زخم را تمیز و خشک نگه دارید.
- شستشو: میتوانید روزانه محل برش را به آرامی با آب ولرم و صابون ملایم بشویید. از مالش دادن زخم خودداری کنید.
- خشک کردن: پس از شستشو، محل را با یک حوله تمیز و با حرکات ضربهای ملایم خشک کنید.
- پوشش: زخم را در معرض هوا قرار دهید مگر اینکه پزشک دستور دیگری داده باشد. پوشیدن لباسهای گشاد و نخی به جلوگیری از سایش و تحریک زخم کمک میکند.
برای تشخیص تفاوت بین بهبودی طبیعی و عفونت احتمالی، به نکات زیر توجه کنید:
علائم طبیعی بهبودی زخم:
- قرمزی و تورم خفیف: کمی قرمزی یا صورتی شدن و تورم خفیف در امتداد خط برش طبیعی است و به تدریج کاهش مییابد.
- درد: درد در محل برش که با مسکنهای تجویز شده کنترل میشود و به مرور زمان بهتر میشود.
- ترشح: ممکن است مقدار بسیار کمی مایع شفاف یا کمی خونی از زخم خارج شود.
علائم هشداردهنده عفونت (در صورت مشاهده فوراً با پزشک تماس بگیرید):
- قرمزی و تورم شدید: قرمزی که پخش شده، تیرهتر میشود و ناحیه اطراف آن گرم و سفت است.
- درد فزاینده: دردی که به جای بهتر شدن، شدیدتر میشود و به مسکنها پاسخ نمیدهد.
- ترشح چرکی: هرگونه ترشح زرد یا سبز رنگ، غلیظ یا بدبو از محل زخم.
- باز شدن زخم: جدا شدن لبههای زخم از یکدیگر.
- تب: دمای بدن بالاتر از ۳۸ درجه سانتیگراد.
مدیریت احساسات و سلامت روان
تغییرات هورمونی شدید پس از زایمان میتواند باعث نوسانات خلقی شود.
- غم پس از زایمان (Baby Blues): احساس گریه، اضطراب و غم در هفته اول پس از زایمان بسیار شایع است و معمولاً طی دو هفته خودبهخود برطرف میشود.
- افسردگی پس از زایمان (PPD): اگر این احساسات شدیدتر بودند، بیش از دو هفته طول کشیدند و در توانایی شما برای مراقبت از خود و نوزادتان اختلال ایجاد کردند، ممکن است نشانه افسردگی پس از زایمان باشد. صحبت کردن در مورد احساساتتان با شریک زندگی، خانواده و تیم درمانی بسیار مهم است. به یاد داشته باشید که درخواست کمک نشانه قدرت است.
آموزشهای قبل از ترخیص
قبل از ترک بیمارستان، پرستاران نکات مهمی را به شما آموزش میدهند:
- نحوه صحیح بلند شدن از تخت (ابتدا به پهلو بچرخید و سپس با کمک دستها بنشینید).
- محدودیتهای فعالیت: تا ۶ هفته از بلند کردن اجسام سنگینتر از نوزادتان، رانندگی و ورزشهای شدید خودداری کنید.
- علائم هشداری که در صورت مشاهده آنها در خانه باید فوراً با پزشک تماس بگیرید یا به اورژانس مراجعه کنید (مانند تب بالا، درد قفسه سینه، تنگی نفس، خونریزی شدید واژینال، درد و تورم یکطرفه در پا، یا علائم عفونت زخم).
پرسشهای متداول (FAQ)
۱. چه زمانی بعد از سزارین میتوانم دوش بگیرم؟ معمولاً ۲۴ تا ۴۸ ساعت پس از عمل، بعد از برداشتن پانسمان اولیه و در صورتی که پانسمان ضدآب داشته باشید، میتوانید دوش بگیرید. از رفتن به وان حمام، استخر یا دریا تا زمان بهبودی کامل زخم (حدود ۴ تا ۶ هفته) خودداری کنید.
۲. درد سزارین تا چند روز ادامه دارد؟ درد شدید معمولاً در ۳-۴ روز اول پس از عمل وجود دارد و با مسکنهای تجویز شده به خوبی کنترل میشود. درد به تدریج کاهش مییابد اما ممکن است تا چند هفته احساس کشیدگی یا ناراحتی خفیف در محل برش داشته باشید.
۳. آیا خونریزی بعد از سزارین طبیعی است و چقدر طول میکشد؟ بله، خونریزی واژینال (لوکیا) پس از سزارین کاملاً طبیعی است. این خونریزی در روزهای اول شدید و به رنگ قرمز روشن است و به تدریج طی چند هفته به رنگ صورتی، قهوهای و سپس زرد یا سفید درمیآید. این فرایند میتواند تا ۶ هفته ادامه یابد.
۴. بهترین حالت خوابیدن بعد از سزارین چیست؟ خوابیدن به پشت با یک بالش زیر زانوها یا خوابیدن به پهلو با یک بالش بین زانوها و یک بالش برای حمایت از شکم، راحتترین وضعیتها هستند. این حالتها فشار را از روی عضلات شکم و محل برش برمیدارند.
۵. چه زمانی میتوانم رانندگی کنم یا ورزش را شروع کنم؟ شما باید حداقل تا ۲ هفته پس از عمل و تا زمانی که بتوانید بدون درد پدال ترمز را محکم فشار دهید و به راحتی بچرخید، از رانندگی خودداری کنید. برای شروع ورزش نیز باید تا ویزیت ۶ هفته پس از زایمان و کسب اجازه از پزشک خود صبر کنید.
۶. آیا استفاده از شکمبند بعد از سزارین توصیه میشود؟ استفاده از شکمبند یا گن میتواند با حمایت از عضلات شکم و کمر، به کاهش درد و تسهیل حرکت کمک کند. با این حال، شواهد علمی قطعی در مورد فواید آن محدود است. قبل از استفاده حتماً با پزشک خود مشورت کنید تا مطمئن شوید فشاری به زخم شما وارد نمیکند.
راهکارهای نهایی برای یک بهبودی موفق در خانه
بازگشت به خانه با یک نوزاد جدید در حالی که خودتان در حال بهبودی از یک جراحی بزرگ هستید، میتواند چالشبرانگیز باشد. به یاد داشته باشید که بهبودی یک فرایند تدریجی است. نکات کلیدی را خلاصه میکنیم: به درد خود توجه کنید و داروها را طبق دستور مصرف نمایید، تا حد امکان استراحت کنید، به آرامی فعالیت بدنی خود را افزایش دهید، از زخم خود مراقبت کنید و مهمتر از همه، به سلامت روان خود اهمیت دهید.
به بدن خود فرصت دهید تا بهبود یابد و به یاد داشته باشید که درخواست کمک از خانواده، دوستان و تیم درمانی نشانه قدرت است. برای دریافت یک برنامه مراقبتی شخصیسازی شده و اطمینان از سلامت کامل خود و نوزادتان، حتماً در تمام قرارهای ملاقات پس از زایمان با پزشک یا مامای خود شرکت کنید.
منابع برای مطالعه بیشتر
- American College of Obstetricians and Gynecologists (ACOG) – Postpartum Pain Management
- World Health Organization (WHO) – Postnatal care for mothers and newborns
- Mayo Clinic – C-section recovery: What to expect
- Johns Hopkins Medicine – Recovering from a Cesarean Section
- NHS – Your recovery after a caesarean section
لیست پزشکان مرتبط:
- سکینه موید محسنیمتخصص زنان و زایمان | تهران
- حسین آصف جاهمتخصص زنان و زایمان | تهران
- طاهره لبافمتخصص زنان و زایمان | تهران
- فرزانه چوبسازمتخصص زنان و زایمان | تهران
- فریبا خطیرمتخصص زنان و زایمان | تهران
- آزاده اکبری سنهمتخصص زنان و زایمان | تهران
- فاطمه امیدی فرمتخصص زنان و زایمان | تهران
- آزاده افضل زادهمتخصص زنان و زایمان، فلوشیپ لاپاراسکوپی و هیستروسکوپی و اندومتریوز | تهران
- فاطمه لطفیمتخصص زنان و زایمان | تهران
- سارا نیک فرجاممتخصص و جراح زنان، زایمان و نازایی - لاپاراسکوپی - هیستروسکوپی - جراحی زیبایی زنان | تهران