آیا پس از جراحی سرکلاژ باید از داروهای خاصی استفاده کنم؟

راهنمای جامع مراقبتهای پس از جراحی سرکلاژ: داروها، بایدها و نبایدها
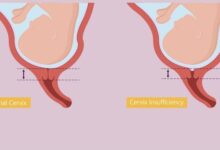
جراحی سرکلاژ دهانه رحم (Cerclage)، اقدامی حیاتی برای زنانی است که با چالش نارسایی دهانه رحم (Cervical Insufficiency) روبرو هستند. این وضعیت میتواند منجر به باز شدن بدون درد سرویکس و در نتیجه، زایمان زودرس یا سقط جنین در سه ماهه دوم بارداری شود. قرار دادن یک بخیه محکم دور دهانه رحم، به بسته ماندن آن کمک کرده و شانس رسیدن بارداری به یک دوره کامل را به شکل چشمگیری افزایش میدهد.
ما درک میکنیم که گذراندن این جراحی و دوره نقاهت پس از آن میتواند با استرس و سوالات بسیاری همراه باشد. “آیا باید داروی خاصی مصرف کنم؟”، “چه فعالیتهایی برای من ممنوع است؟”، “از کجا بفهمم یک علامت طبیعی است یا یک زنگ خطر؟”. هدف این مقاله، ارائه یک راهنمای کامل، دقیق و مبتنی بر شواهد علمی برای پاسخ به این سوالات است. ما به شما کمک میکنیم تا با آگاهی کامل، دوره پس از عمل را با آرامش و اطمینان بیشتری سپری کنید و نقش فعالی در حفظ سلامت خود و جنینتان ایفا نمایید.
سلب مسئولیت مهم: اطلاعات ارائه شده در این مقاله صرفاً جنبه آموزشی دارد و هرگز نباید جایگزین تشخیص، مشاوره و درمان توسط پزشک متخصص زنان و زایمان شود. وضعیت هر بیمار منحصربهفرد است و برنامه درمانی باید به صورت شخصیسازی شده توسط تیم درمانی شما تعیین گردد.
مدیریت دارویی بلافاصله پس از جراحی سرکلاژ
دوره بلافاصله پس از عمل سرکلاژ، یک بازه زمانی حیاتی برای پیشگیری از دو عارضه اصلی است: عفونت و انقباضات رحمی. به همین دلیل، پروتکلهای دارویی استاندارد به طور خاص بر این دو حوزه متمرکز هستند.
پروفیلاکسی آنتیبیوتیک: اولین خط دفاعی در برابر عفونت
هرگونه عمل جراحی، حتی جراحیهای کمتهاجمی، میتواند مسیری برای ورود باکتریها به بدن ایجاد کند. در مورد سرکلاژ، ریسک عفونت در محل بخیه یا عفونت پردههای جنینی (کوریوآمنیونیت) وجود دارد. برای به حداقل رساندن این خطر، تجویز پیشگیرانه (پروفیلاکتیک) آنتیبیوتیک یک استاندارد درمانی است.
- چرا لازم است؟ برای کاهش خطر عفونت باکتریایی که میتواند منجر به عوارض جدی مانند پارگی زودرس کیسه آب یا زایمان زودرس شود.
- چه دارویی تجویز میشود؟ رایجترین انتخاب، یک دوز واحد از یک آنتیبیوتیک وسیعالطیف مانند سفازولین (Cefazolin) است که به صورت وریدی (IV) همزمان با القای بیهوشی تزریق میشود.
- در صورت حساسیت: برای بیمارانی که به پنیسیلین یا سفالوسپورینها حساسیت دارند، داروی جایگزین مانند کلیندامایسین (Clindamycin) استفاده میشود.
- مدت زمان مصرف: در اکثر موارد، یک دوز واحد کافی است و نیازی به ادامه مصرف آنتیبیوتیک به صورت خوراکی پس از عمل نیست، مگر اینکه علائم عفونت وجود داشته باشد یا کشتهای قبل از عمل، وجود یک عفونت خاص را نشان داده باشند.
داروهای توکولیتیک (مهارکننده انقباض): آرام کردن رحم پس از جراحی
رحم یک عضله قدرتمند است و هرگونه دستکاری در ناحیه دهانه رحم میتواند آن را تحریک کرده و باعث ایجاد انقباضات خفیف (Subclinical) یا واضح شود. این انقباضات میتوانند به بخیه سرکلاژ فشار آورده و اثربخشی آن را کاهش دهند. داروهای توکولیتیک برای آرام کردن رحم و جلوگیری از این انقباضات استفاده میشوند.
- چرا لازم است؟ برای کاهش تحریکپذیری رحم و پیشگیری از انقباضاتی که میتوانند به بخیه فشار بیاورند.
- چه دارویی تجویز میشود؟ داروی انتخابی در این زمینه، ایندومتاسین (Indomethacin) است که یک داروی ضدالتهابی غیراستروئیدی (NSAID) با خواص توکولیتیک قوی است.
- مدت زمان و دوز مصرف: ایندومتاسین معمولاً برای یک دوره بسیار کوتاه، حداکثر به مدت ۲۴ تا ۴۸ ساعت پس از عمل تجویز میشود. یک پروتکل رایج شامل یک دوز اولیه ۵۰ میلیگرمی خوراکی بلافاصله پس از عمل و تکرار آن هر ۶ تا ۸ ساعت برای مجموع ۳ تا ۴ دوز است. استفاده طولانیمدت از این دارو به دلیل عوارض احتمالی برای جنین توصیه نمیشود.
| جدول: داروهای استاندارد پس از سرکلاژ (در غیاب عوارض) | |||
|---|---|---|---|
| نوع دارو | هدف از مصرف | مثال رایج | مدت زمان مصرف معمول |
| آنتیبیوتیک پروفیلاکتیک | پیشگیری از عفونت | سفازولین (وریدی) | یک دوز واحد حین عمل |
| توکولیتیک | پیشگیری از انقباضات رحمی | ایندومتاسین (خوراکی) | ۲۴ تا ۴۸ ساعت |
| مسکن ساده | کنترل درد خفیف | استامینوفن (خوراکی) | بر حسب نیاز (PRN) |
مدیریت درد: کدام مسکنها ایمن هستند؟
احساس درد خفیف، گرفتگی یا کرامپهای شبیه به دوران قاعدگی در ۲۴ تا ۴۸ ساعت اول پس از سرکلاژ کاملاً طبیعی است. این درد ناشی از دستکاری جراحی است.
- مسکن ایمن: داروی انتخابی برای کنترل این درد، استامینوفن (پاراستامول) است. این دارو در دوران بارداری ایمن تلقی میشود و به خوبی میتواند درد خفیف تا متوسط را کنترل کند.
- احتیاط: از مصرف خودسرانه سایر مسکنها، به خصوص داروهای دسته NSAID (مانند ایبوپروفن یا ناپروکسن) برای کنترل درد خودداری کنید، مگر اینکه توسط پزشک شما تجویز شده باشد.
مراقبتهای تکمیلی و سبک زندگی در دوره نقاهت
موفقیت سرکلاژ تنها به جراحی و داروها محدود نمیشود. رعایت نکات مربوط به سبک زندگی و فعالیتهای روزمره نقش بسیار مهمی در حفظ سلامت بخیه و ادامه بارداری دارد.
استراحت و فعالیت: از استراحت مطلق تا فعالیتهای روزمره
در گذشته، “استراحت مطلق” به طور گستردهای برای بیماران پس از سرکلاژ تجویز میشد. اما تحقیقات جدید نشان دادهاند که بیحرکتی طولانیمدت میتواند خطر لخته شدن خون را افزایش دهد و لزوماً نتایج بارداری را بهبود نمیبخشد. امروزه، رویکرد متعادلتری اتخاذ میشود:
- ۲۴ تا ۷۲ ساعت اول: معمولاً توصیه به استراحت در منزل و پرهیز از فعالیتهای غیرضروری میشود.
- هفته اول: پس از چند روز اول، میتوانید به تدریج فعالیتهای سبک روزمره را از سر بگیرید.
- محدودیتهای کلیدی (استراحت لگنی – Pelvic Rest):
- پرهیز از رابطه جنسی: این مورد معمولاً تا زمان برداشتن سرکلاژ یا طبق دستور پزشک ممنوع است.
- پرهیز از بلند کردن اجسام سنگین: از بلند کردن هر چیزی که باعث فشار به شکم شما شود (معمولاً بالای ۵ تا ۱۰ کیلوگرم) خودداری کنید.
- پرهیز از فعالیتهای ورزشی شدید: دویدن، پریدن و ورزشهای پربرخورد ممنوع هستند. پیادهروی سبک معمولاً مجاز است.
نظارت بر علائم هشداردهنده: چه زمانی باید فوراً با پزشک تماس گرفت؟
آگاهی شما از علائم خطر، کلیدیترین بخش مراقبت از خودتان است. در صورت مشاهده هر یک از علائم زیر، بدون درنگ با پزشک خود یا مرکز درمانی تماس بگیرید:
- انقباضات منظم و دردناک: انقباضاتی که با گذشت زمان قویتر، طولانیتر و نزدیکتر به هم میشوند (مثلاً هر ۵ تا ۱۰ دقیقه).
- خونریزی واژینال: لکهبینی خفیف قهوهای یا صورتی در چند روز اول طبیعی است. اما خونریزی قرمز روشن، شدید (مانند یک دوره قاعدگی) یا همراه با لخته، یک علامت خطر است.
- نشت مایع از واژن: هرگونه خروج ناگهانی یا نشت مداوم مایع شفاف و بیرنگ میتواند نشانه پارگی کیسه آب (PROM) باشد.
- تب و لرز: تب بالای ۳۸ درجه سانتیگراد میتواند نشانه عفونت باشد.
- ترشحات واژینال بدبو یا چرکی: تغییر رنگ (به سبز یا زرد) یا بوی نامطبوع ترشحات، علامت عفونت است.
- فشار شدید در لگن یا کمردرد مداوم.
نقش مکمل پروژسترون
بسیاری از زنانی که کاندید سرکلاژ هستند، به دلیل سابقه زایمان زودرس یا کوتاهی سرویکس، از قبل تحت درمان با پروژسترون (معمولاً به صورت شیاف واژینال یا آمپول) قرار دارند. پروژسترون به آرام نگه داشتن رحم و حفظ یکپارچگی سرویکس کمک میکند. انجام سرکلاژ دلیلی برای قطع این درمان نیست و پزشک شما به احتمال زیاد توصیه خواهد کرد که مصرف پروژسترون را تا حدود هفته ۳۶ بارداری ادامه دهید.
سناریوهای خاص و مدیریت عوارض احتمالی
مهم: اقدامات درمانی در شرایط پیچیده نیازمند ارزیابی دقیق توسط متخصص است. قبل از هرگونه اقدام، حتماً با پزشک خود مشورت کنید.
گاهی اوقات، با وجود تمام مراقبتها، ممکن است عوارضی رخ دهد. مدیریت صحیح این شرایط برای سلامت مادر و جنین حیاتی است.
- انقباضات مداوم: اگر انقباضات پس از دوره ۴۸ ساعته مصرف ایندومتاسین ادامه یابند، نیاز به ارزیابی بیشتر برای رد کردن دلایلی مانند عفونت یا شروع زایمان زودرس است. ممکن است نیاز به بستری در بیمارستان و استفاده از داروهای توکولیتیک قویتر باشد.
- پارگی زودرس کیسه آب (PROM): این یک وضعیت پیچیده است. از یک سو، وجود بخیه سرکلاژ در حالی که کیسه آب پاره شده، خطر عفونت را افزایش میدهد. از سوی دیگر، اگر بارداری هنوز خیلی زود است، ممکن است پزشکان تصمیم بگیرند برای مدتی سرکلاژ را نگه دارند تا فرصتی برای تجویز کورتیکواستروئیدها (مانند بتامتازون) فراهم شود. این داروها به بلوغ ریههای جنین کمک کرده و شانس بقای او را افزایش میدهند.
- کوریوآمنیونیت (عفونت پردههای جنینی): این یک اورژانس پزشکی است. علائم آن شامل تب مادر، ضربان قلب بالای مادر و جنین و حساسیت رحم است. در صورت تشخیص این عفونت، درمان فوری با آنتیبیوتیکهای وریدی وسیعالطیف آغاز شده و معمولاً سرکلاژ برداشته میشود و زایمان انجام میگیرد تا از سرایت عفونت به مادر و جنین جلوگیری شود.
زمان برداشتن سرکلاژ: آمادگی برای زایمان
بخیه سرکلاژ یک اقدام موقتی است و باید قبل از شروع زایمان طبیعی برداشته شود.
- زمانبندی: برداشتن سرکلاژ به صورت انتخابی (elective) معمولاً بین هفتههای ۳۶ تا ۳۷ بارداری انجام میشود. این کار به بدن اجازه میدهد تا به طور طبیعی برای زایمان آماده شود.
- فرایند برداشتن: این کار اغلب در مطب پزشک و بدون نیاز به بیهوشی انجام میشود. فرایند سریع است و ممکن است با کمی ناراحتی یا لکهبینی همراه باشد.
- شرایط خاص: اگر قبل از زمان مقرر، علائم زایمان فعال شروع شود یا کیسه آب پاره شود، سرکلاژ به صورت اورژانسی در بیمارستان برداشته خواهد شد تا از پارگی سرویکس در حین زایمان جلوگیری شود.
پرسشهای متداول (FAQ)
۱. لکهبینی خفیف بعد از سرکلاژ تا چند روز طبیعی است؟ لکهبینی خفیف به رنگ صورتی یا قهوهای برای ۲ تا ۳ روز پس از عمل طبیعی است. اگر خونریزی شدید، قرمز روشن یا مداوم بود، با پزشک خود تماس بگیرید.
۲. آیا بعد از سرکلاژ میتوانم به سر کار بروم؟ این بستگی به نوع شغل شما و توصیه پزشکتان دارد. برای مشاغل اداری و بدون نیاز به فعالیت فیزیکی، بازگشت به کار پس از یک هفته استراحت ممکن است امکانپذیر باشد. اما برای مشاغل نیازمند ایستادن طولانی یا فعالیت بدنی، ممکن است به استراحت بیشتری نیاز داشته باشید.
۳. آیا سرکلاژ موفقیت بارداری را تضمین میکند؟ سرکلاژ میزان موفقیت بارداری را در زنان مبتلا به نارسایی سرویکس به طور قابل توجهی (تا ۸۰-۹۰ درصد) افزایش میدهد، اما آن را تضمین نمیکند. همچنان خطر زایمان زودرس وجود دارد و به همین دلیل رعایت مراقبتها و هوشیاری نسبت به علائم خطر بسیار مهم است.
۴. تفاوت سرکلاژ اورژانسی با سرکلاژ انتخابی (elective) در مراقبتها چیست؟ سرکلاژ اورژانسی (rescue cerclage) زمانی انجام میشود که سرویکس از قبل شروع به باز شدن کرده است. ریسک عوارض مانند عفونت و پارگی کیسه آب در این نوع سرکلاژ بالاتر است و معمولاً نیاز به نظارت دقیقتر، بستری طولانیتر در بیمارستان و گاهی داروهای تهاجمیتر دارد.
۵. آیا در بارداریهای بعدی نیز به سرکلاژ نیاز خواهم داشت؟ اگر تشخیص نارسایی دهانه رحم برای شما قطعی شده باشد، به احتمال بسیار زیاد در بارداریهای آینده نیز به سرکلاژ نیاز خواهید داشت که به آن سرکلاژ پیشگیرانه یا انتخابی میگویند و معمولاً در حدود هفتههای ۱۲ تا ۱۴ بارداری انجام میشود.
راهکارهای نهایی برای یک دوره نقاهت ایمن و موفق
دوره پس از سرکلاژ، دورهای از همکاری نزدیک بین شما و تیم درمانیتان است. موفقیت این اقدام به همان اندازه که به مهارت جراح بستگی دارد، به پایبندی شما به دستورالعملها و مراقبت از خودتان نیز وابسته است.
نکات کلیدی را به خاطر بسپارید:
- به دستورات پزشک خود اعتماد کنید: برنامه دارویی و محدودیتهای فعالیتی خود را دقیقاً دنبال کنید.
- داروهای کوتاهمدت را جدی بگیرید: آنتیبیوتیک و ایندومتاسین نقش حیاتی در پیشگیری از عوارض فوری دارند.
- بدن خود را بشناسید: نسبت به علائم هشداردهنده هوشیار باشید و در صورت بروز هرگونه نگرانی، در تماس با پزشک خود تردید نکنید.
- حمایت روانی دریافت کنید: این دوره میتواند از نظر عاطفی چالشبرانگیز باشد. با شریک زندگی، دوستان، خانواده یا یک مشاور صحبت کنید.
با آگاهی و مراقبت صحیح، میتوانید شانس یک بارداری سالم و رسیدن به موعد مقرر را به حداکثر برسانید.
منابع:
- American College of Obstetricians and Gynecologists (ACOG) – Cervical Insufficiency and Cerclage
- Mayo Clinic – Incompetent Cervix
- Healthline – Cervical Cerclage
- UpToDate – Transvaginal cervical cerclage
- PubMed Central – Cervical cerclage: a review of the evidence
لیست پزشکان مرتبط:
- سکینه موید محسنیمتخصص زنان و زایمان | تهران
- حسین آصف جاهمتخصص زنان و زایمان | تهران
- طاهره لبافمتخصص زنان و زایمان | تهران
- فرزانه چوبسازمتخصص زنان و زایمان | تهران
- فریبا خطیرمتخصص زنان و زایمان | تهران
- آزاده اکبری سنهمتخصص زنان و زایمان | تهران
- فاطمه امیدی فرمتخصص زنان و زایمان | تهران
- آزاده افضل زادهمتخصص زنان و زایمان، فلوشیپ لاپاراسکوپی و هیستروسکوپی و اندومتریوز | تهران
- فاطمه لطفیمتخصص زنان و زایمان | تهران
- سارا نیک فرجاممتخصص و جراح زنان، زایمان و نازایی - لاپاراسکوپی - هیستروسکوپی - جراحی زیبایی زنان | تهران