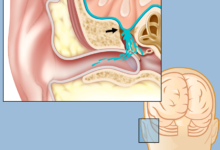
هیدروسفالی جنین چیست و در چند هفتگی مشخص میشود ؟
شنیدن یک تشخیص پزشکی غیرمنتظره در دوران بارداری میتواند برای هر پدر و مادری نگرانکننده و همراه با عدم قطعیت باشد. هیدروسفالی جنین، که گاهی به آن “آب آوردن مغز جنین” نیز گفته میشود، یکی از این شرایط است که سوالات و دغدغههای بسیاری را به همراه دارد. این وضعیت به معنای تجمع بیش از حد مایع در بطنهای مغزی جنین است که میتواند منجر به افزایش فشار بر بافتهای حساس و در حال رشد مغز شود. درک صحیح این عارضه، زمان و نحوه تشخیص آن و گزینههای مدیریتی موجود، اولین و مهمترین قدم برای والدین در مسیر پیش رو است. خوشبختانه، پیشرفتهای چشمگیر در فناوری تصویربرداری جنین به ما این امکان را میدهد که این وضعیت را زودتر از همیشه تشخیص دهیم و خانوادهها را برای اقدامات پس از تولد آماده کنیم.
هدف این مقاله، ارائه یک راهنمای کامل، دقیق و مبتنی بر شواهد علمی در مورد هیدروسفالی جنین است. ما به بررسی عمیق علل ایجاد این وضعیت، روشهای تشخیصی پیش از تولد و پاسخ به این سوال کلیدی که هیدروسفالی جنین در چند هفتگی مشخص میشود، خواهیم پرداخت. همچنین، جدیدترین رویکردهای درمانی، چالشهای احتمالی و چشمانداز آینده برای نوزادان مبتلا را به تفصیل مرور خواهیم کرد. این اطلاعات به شما کمک میکند تا با آگاهی کامل و دیدی واقعبینانه، در گفتگو با تیم پزشکی خود مشارکت فعال داشته باشید و بهترین تصمیمها را برای سلامت فرزندتان اتخاذ کنید.
سلب مسئولیت پزشکی توجه: این مقاله صرفاً جهت اطلاعرسانی و افزایش آگاهی تهیه شده است و هرگز نباید جایگزین مشاوره، تشخیص یا درمان توسط پزشک متخصص، جراح مغز و اعصاب اطفال یا متخصص پریناتولوژی (طب مادر و جنین) شود. وضعیت هر جنین منحصربهفرد است و تمام تصمیمات تشخیصی و درمانی باید پس از ارزیابی کامل و تحت نظر یک تیم پزشکی مجرب گرفته شود.
نکات کلیدی در یک نگاه
- زمان تشخیص: هیدروسفالی جنین معمولاً در سونوگرافیهای روتین بارداری، بهویژه سونوگرافی آنومالی اسکن که بین هفتههای ۱۸ تا ۲۲ بارداری انجام میشود، با بیشترین دقت قابل تشخیص است.
- علت اصلی: این عارضه ناشی از اختلال در تعادل میان تولید و جذب مایع مغزی-نخاعی (CSF) است که میتواند به دلیل انسداد مسیر جریان، ناهنجاریهای ژنتیکی، عفونتهای مادرزادی یا مشکلات ساختاری مغز رخ دهد.
- معیار تشخیصی: اندازهگیری قطر بطنهای مغزی (بهخصوص بطنهای جانبی) در سونوگرافی، کلیدیترین معیار برای تشخیص، دستهبندی شدت و پیگیری وضعیت است.
- درمان اصلی: درمان قطعی پس از تولد انجام میشود و رایجترین روش آن، جراحی برای کارگذاری یک لوله نازک به نام “شنت” است که مایع اضافی را از مغز به بخش دیگری از بدن (معمولاً حفره شکمی) منتقل میکند.
- پیشآگهی: چشمانداز آینده برای کودکان مبتلا به هیدروسفالی بسیار متغیر است و به شدت بیماری، علت زمینهای، وجود سایر ناهنجاریهای احتمالی و زمانبندی و موفقیت درمان بستگی دارد.
هیدروسفالی جنین چیست؟ درک مفاهیم پایه
برای فهمیدن اینکه هیدروسفالی چگونه رخ میدهد، ابتدا باید با ساختار طبیعی مغز و مایعی که از آن محافظت میکند، به صورت دقیقتر آشنا شویم.
مایع مغزی-نخاعی (CSF) و نقش حیاتی آن
مغز انسان در داخل جمجمه شناور است، اما نه در یک فضای خالی. این عضو حیاتی توسط مایع شفاف و بیرنگی به نام مایع مغزی-نخاعی احاطه شده است. این مایع به طور مداوم توسط شبکهای از رگهای خونی به نام شبکه کوروئید که در حفرههای داخلی مغز به نام بطنها قرار دارد، تولید میشود.
مغز دارای چهار بطن اصلی است: دو بطن جانبی، بطن سوم و بطن چهارم. مایع CSF پس از تولید در بطنهای جانبی، از طریق یک مسیر مشخص به گردش در میآید:
- از بطنهای جانبی به بطن سوم (از طریق سوراخ مونرو).
- از بطن سوم به بطن چهارم (از طریق مجرای سیلویوس).
- از بطن چهارم به فضای اطراف مغز و نخاع (فضای زیر عنکبوتیه).
- در نهایت، توسط ساختارهای ویژهای به نام پرزهای عنکبوتیه به جریان خون وریدی بازجذب میشود.
این چرخه تولید، گردش و جذب به طور مداوم و با تعادل کامل در حال انجام است. مایع CSF چندین وظیفه کلیدی بر عهده دارد:
- محافظت فیزیکی: مانند یک ضربهگیر هیدرولیکی عمل کرده و از مغز در برابر آسیبهای ناشی از حرکات ناگهانی سر محافظت میکند.
- تغذیه و پاکسازی: مواد مغذی ضروری را به بافت مغز میرساند و مواد زائد حاصل از متابولیسم سلولی را از آن دور میکند.
- تنظیم فشار: حجم این مایع به تنظیم فشار داخل جمجمه کمک کرده و محیطی پایدار برای عملکرد سلولهای عصبی فراهم میکند.
وقتی تعادل به هم میخورد: مکانیسم ایجاد هیدروسفالی
در حالت طبیعی، بدن یک تعادل دقیق بین میزان تولید و جذب CSF برقرار میکند (حدود ۵۰۰ میلیلیتر در روز تولید و به همان میزان جذب میشود). هیدروسفالی زمانی اتفاق میافتد که این تعادل به هم بخورد و مایع CSF در بطنهای مغزی جمع شود. این تجمع باعث گشاد شدن یا اتساع بطنها میشود (وضعیتی که به آن ونتیکولومگالی میگویند) و فشار داخل جمجمه را افزایش میدهد. افزایش فشار میتواند به بافت نرم و آسیبپذیر مغز فشار آورده و آن را فشرده کند.
میتوان این فرآیند را به یک سیستم لولهکشی پیچیده تشبیه کرد:
- شیر آب (تولید CSF): اگر شیر بیش از حد باز باشد (تولید بیش از حد)، سیستم سرریز میکند.
- لولهها (مسیر گردش): اگر در جایی از مسیر لولهها گرفتگی وجود داشته باشد (انسداد)، فشار در بالادست افزایش مییابد.
- راه آب خروجی (جذب CSF): اگر راه آب اصلی نتواند آب را با سرعت کافی تخلیه کند (جذب ضعیف)، باز هم سیستم دچار آبگرفتگی میشود.
این عدم تعادل میتواند به یکی از سه دلیل اصلی زیر رخ دهد:
- انسداد : این شایعترین علت است. یک مانع فیزیکی مانند یک تومور، کیست، لخته خون یا یک نقص ساختاری مادرزادی، مسیر طبیعی جریان CSF را مسدود میکند.
- جذب ضعیف : التهاب یا آسیب به پرزهای عنکبوتیه (مثلاً به دنبال عفونت یا خونریزی) میتواند ظرفیت آنها را برای بازجذب مایع کاهش دهد.
- تولید بیش از حد : این علت بسیار نادر است و معمولاً به دلیل نوع خاصی از تومور در شبکه کوروئید (پاپیلومای شبکه کوروئید) رخ میدهد.
چرا هیدروسفالی در جنین رخ میدهد؟ علل و عوامل خطر
هیدروسفالی که قبل از تولد ایجاد میشود، هیدروسفالی مادرزادی نام دارد. دلایل مختلفی میتوانند باعث این وضعیت شوند که شناسایی آنها برای تعیین پیشآگهی و برنامه درمانی اهمیت زیادی دارد.
هیدروسفالی مادرزادی و علل شایع آن
- تنگی مجرای سیلویوس : این شایعترین علت هیدروسفالی انسدادی در جنین است. در این حالت، کانال باریکی که بطن سوم و چهارم مغز را به هم متصل میکند (مجرای سیلویوس)، به دلایل ژنتیکی (مانند فرم وابسته به کروموزوم X)، به دنبال عفونت یا به دلایل نامشخص، تنگ یا مسدود است و اجازه عبور مایع را نمیدهد.
- ناهنجاریهای ساختاری مغز: برخی از اختلالات تکاملی مغز میتوانند مسیر جریان CSF را مختل کنند. دو مورد از شایعترین آنها عبارتند از:
- ناهنجاری کیاری : به ویژه نوع II آن که تقریباً همیشه با اسپاینا بیفیدا همراه است. در این حالت، بخشی از مخچه و ساقه مغز به داخل کانال نخاعی گردن کشیده شده و خروجی بطن چهارم را مسدود میکند.
- سندرم دندی-واکر : این سندرم با یک سهگانه تشخیصی مشخص میشود: عدم تشکیل کامل بخشی از مخچه (ورمیس مخچه)، اتساع کیستیک بطن چهارم و بزرگ شدن حفره خلفی جمجمه. این مجموعه ناهنجاریها جریان CSF را به شدت مختل میکند.
- نقایص لوله عصبی : شرایطی مانند اسپاینا بیفیدا ، که در آن ستون فقرات به درستی در دوران جنینی بسته نمیشود، به دلیل همراهی با ناهنجاری کیاری نوع II، یکی از دلایل اصلی هیدروسفالی مادرزادی است.
- عفونتهای مادرزادی : اگر مادر در دوران بارداری به عفونتهای خاصی مبتلا شود، این عفونتها میتوانند از طریق جفت به جنین منتقل شده و باعث التهاب مغز و مننژها (مننگوانسفالیت) شوند. این التهاب منجر به ایجاد بافت اسکار (چسبندگی) شده و میتواند مجاری باریک CSF را مسدود کند یا به ساختارهای جاذب آسیب برساند. مهمترین این عفونتها عبارتند از: توکسوپلاسموز، سیتومگالوویروس (CMV)، هرپس و سرخجه.
- سندرمهای ژنتیکی و اختلالات کروموزومی: حدود ۵ درصد موارد هیدروسفالی به دلایل ژنتیکی واضح رخ میدهند، مانند هیدروسفالی وابسته به کروموزوم X. همچنین، اختلالات کروموزومی مانند تریزومی ۱۳، ۱۸ و ۲۱ (سندرم داون) نیز میتوانند با افزایش ریسک هیدروسفالی و سایر ناهنجاریهای مغزی همراه باشند.
- خونریزی داخل بطنی : خونریزی در مغز جنین (که میتواند به دلایل مختلفی رخ دهد) باعث ورود خون به سیستم بطنی میشود. لختههای خون میتوانند مسیر CSF را مسدود کنند و التهاب ناشی از آن نیز میتواند به پرزهای جاذب آسیب بزند.
عوامل خطری که والدین باید بدانند
اگرچه در بسیاری از موارد علت دقیقی یافت نمیشود و به صورت یک اتفاق تصادفی رخ میدهد، برخی عوامل میتوانند ریسک بروز هیدروسفالی را افزایش دهند، از جمله:
- سابقه خانوادگی: وجود مورد قبلی هیدروسفالی یا نقایص لوله عصبی در خانواده.
- عفونتهای مادر: ابتلای مادر به عفونتهای گروه TORCH یا حتی تب بالا و عفونتهای باکتریایی شدید در دوران بارداری.
- کمبودهای تغذیهای: کمبود شدید اسید فولیک قبل و در اوایل بارداری، یک عامل خطر شناختهشده برای نقایص لوله عصبی است که خود عامل ثانویه هیدروسفالی است. به همین دلیل مصرف مکمل اسید فولیک برای تمام زنان در سنین باروری توصیه میشود.
- قرار گرفتن در معرض برخی داروها یا مواد: مصرف برخی داروهای خاص (مانند والپروئیک اسید) یا سوءمصرف مواد در دوران بارداری.
تشخیص هیدروسفالی جنین: پاسخ به سؤال اصلی شما

یکی از بزرگترین پیشرفتهای پزشکی مدرن، توانایی ارزیابی سلامت جنین در داخل رحم است. سونوگرافی به عنوان ابزاری ایمن، در دسترس و دقیق، نقش اصلی را در تشخیص هیدروسفالی جنین ایفا میکند.
سونوگرافی: پنجرهای به سوی مغز جنین
در طول بارداری، چندین سونوگرافی برای بررسی رشد و سلامت جنین انجام میشود. در این اسکنها، رادیولوژیست یا متخصص پریناتولوژی ساختارهای مختلف بدن جنین، از جمله مغز را به دقت بررسی میکند. یکی از بخشهای استاندارد این ارزیابی، مشاهده و اندازهگیری ساختارهایی مانند بطنهای مغزی، مخچه، و سایر قسمتهای کلیدی سیستم عصبی مرکزی است.
زمانبندی تشخیص: هیدروسفالی در چند هفتگی مشخص میشود؟
پاسخ دقیق به این سوال به شدت و علت زمینهای بیماری بستگی دارد، اما یک زمانبندی کلی وجود دارد:
- اواخر سه ماهه اول (بعد از هفته ۱۳): در موارد بسیار شدید، ممکن است اولین نشانههای گشاد شدن بطنها در سونوگرافی NT یا اواخر سه ماهه اول دیده شود. با این حال، این اتفاق نادر است زیرا ساختارهای مغز هنوز بسیار کوچک هستند و ارزیابی دقیق آنها دشوار است.
- سه ماهه دوم (هفته ۱۸ تا ۲۲): این دوره، زمان طلایی و استاندارد برای تشخیص هیدروسفالی جنین است. سونوگرافیای که در این بازه زمانی انجام میشود، آنومالی اسکن نام دارد. در این مرحله، آناتومی مغز جنین به اندازه کافی رشد کرده است تا بتوان اندازهگیریهای دقیق و قابل اعتمادی از بطنها انجام داد. متخصص میتواند ساختارهایی مانند بطنهای جانبی، بطن سوم، مخچه و مایع پشت مخچه (سیسترنا مگنا) را به وضوح ببیند و هرگونه اتساع غیرطبیعی را شناسایی کند.
- سه ماهه سوم: برخی از موارد هیدروسفالی ماهیت پیشرونده دارند. یعنی ممکن است در آنومالی اسکن هفته ۲۰ همه چیز طبیعی یا در محدوده بالای نرمال به نظر برسد، اما در سونوگرافیهای پیگیری در سه ماهه سوم، بطنها به تدریج شروع به بزرگ شدن کنند. این حالت ممکن است به دنبال یک رویداد ثانویه مانند عفونت یا خونریزی در اواخر بارداری رخ دهد. به همین دلیل، در صورت وجود هرگونه شک یا عامل خطر، ممکن است سونوگرافیهای پیگیری در اواخر بارداری نیز توصیه شود.
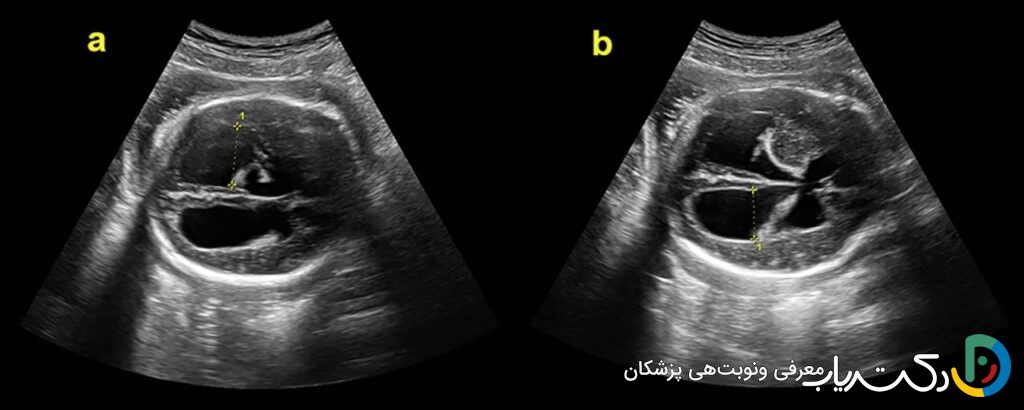
معیارهای تشخیصی در سونوگرافی: اعداد چه میگویند؟
متخصصان برای تشخیص و طبقهبندی شدت بزرگی بطنها، عرض دهلیز بطنهای جانبی را اندازهگیری میکنند. این بخش از بطنها به راحتی قابل مشاهده و اندازهگیری است و اندازه آن در نیمه دوم بارداری تقریباً ثابت باقی میماند.
- وضعیت نرمال: اندازه بطن کمتر از ۱۰ میلیمتر طبیعی تلقی میشود.
- ونتیکولومگالی خفیف : اندازه بین ۱۰ تا ۱۵ میلیمتر. این وضعیت همیشه به معنای هیدروسفالی فعال نیست، اما یک یافته مهم است که نیازمند بررسیهای دقیقتر و پیگیریهای مکرر است.
- هیدروسفالی آشکار یا شدید : اندازه بزرگتر از ۱۵ میلیمتر به وضوح نشاندهنده هیدروسفالی است و معمولاً با پیشآگهی جدیتری همراه است.
| دستهبندی | اندازه بطن (میلیمتر) | اهمیت بالینی و اقدامات لازم |
|---|---|---|
| نرمال | کمتر از 10 mm | وضعیت طبیعی، ادامه مراقبتهای روتین بارداری. |
| ونتیکولومگالی خفیف | 10 – 15 mm | نیاز به سونوگرافیهای دقیق و سریالی برای ارزیابی روند، مشاوره با متخصص پریناتولوژی، و بررسیهای تکمیلی مانند MRI جنین و آمنیوسنتز برای رد کردن علل زمینهای. |
| هیدروسفالی آشکار | بزرگتر از 15 mm | نشاندهنده هیدروسفالی متوسط تا شدید. نیاز به ارزیابی کامل توسط تیم چندتخصصی، برنامهریزی برای زایمان در مرکز مجهز و مشاوره با جراح مغز و اعصاب اطفال برای اقدامات پس از تولد. |
نقش MRI جنین و آزمایشهای تکمیلی
پس از تشخیص اولیه بزرگی بطنها در سونوگرافی، پزشک ممکن است آزمایشهای بیشتری را برای کسب اطلاعات کاملتر توصیه کند:
- MRI جنین : این روش تصویربرداری از امواج مغناطیسی به جای امواج صوتی استفاده میکند و تصاویر بسیار دقیقتری از ساختارهای مغز جنین ارائه میدهد. MRI میتواند به شناسایی علت اصلی هیدروسفالی (مانند انسداد، خونریزی یا ناهنجاریهای ساختاری ظریف مانند مشکلات تکامل قشر مغز) که ممکن است در سونوگرافی دیده نشوند، کمک کند. این اطلاعات در تعیین پیشآگهی بسیار حیاتی است.
- آمنیوسنتز : در این روش، نمونه کوچکی از مایع آمنیوتیک اطراف جنین گرفته میشود. این نمونه برای بررسی اختلالات کروموزومی (کاریوتایپ) و عفونتهای مادرزادی (با استفاده از تست PCR برای ویروسهایی مانند CMV) مورد آزمایش قرار میگیرد. نتایج این آزمایش در تعیین علت و پیشآگهی بیماری بسیار ارزشمند است.
- مشاوره با تیم چندتخصصی: پس از تشخیص، خانواده به یک تیم شامل متخصص طب مادر و جنین، جراح مغز و اعصاب اطفال، متخصص نوزادان (نئوناتولوژیست) و مشاور ژنتیک ارجاع داده میشوند تا یک دید کامل از وضعیت، گزینههای موجود و آنچه باید پس از تولد انتظار داشته باشند، به دست آورند.
مدیریت و گزینههای درمانی برای هیدروسفالی جنین
رویکرد درمانی برای هیدروسفالی جنین یک فرآیند چندمرحلهای است که از دوران بارداری آغاز شده و تا پس از تولد ادامه مییابد.
یادآوری مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک متخصص مغز و اعصاب اطفال و تیم پریناتولوژی (طب مادر و جنین) خود مشورت کنید. آنها میتوانند بهترین گزینهها را بر اساس شرایط منحصربهفرد فرزند شما ارائه دهند.
نظارت و پایش در دوران بارداری
در حال حاضر، به جز در موارد بسیار خاص و تحقیقاتی، درمان مؤثری برای هیدروسفالی قبل از تولد وجود ندارد. بنابراین، تمرکز اصلی در دوران بارداری بر موارد زیر است:
- سونوگرافیهای سریالی: انجام سونوگرافیهای منظم (معمولاً هر ۲ تا ۴ هفته) برای نظارت بر اندازه بطنها، سرعت رشد دور سر جنین و ضخامت بافت باقیمانده مغز . این کار به تیم پزشکی کمک میکند تا روند پیشرفت بیماری را ارزیابی کرده و بهترین زمان برای زایمان را تعیین کنند.
- برنامهریزی برای زایمان: زایمان باید در یک بیمارستان سطح سوم که دارای بخش مراقبتهای ویژه نوزادان (NICU) و دسترسی فوری به جراح مغز و اعصاب اطفال است، برنامهریزی شود. تصمیمگیری در مورد نوع زایمان (طبیعی یا سزارین) به اندازه سر جنین و شرایط مادر بستگی دارد. اگر دور سر بیش از حد بزرگ باشد (ماکروسفالی)، برای جلوگیری از آسیب به جنین حین زایمان و بروز مشکلات برای مادر، سزارین انتخاب ارجح است.
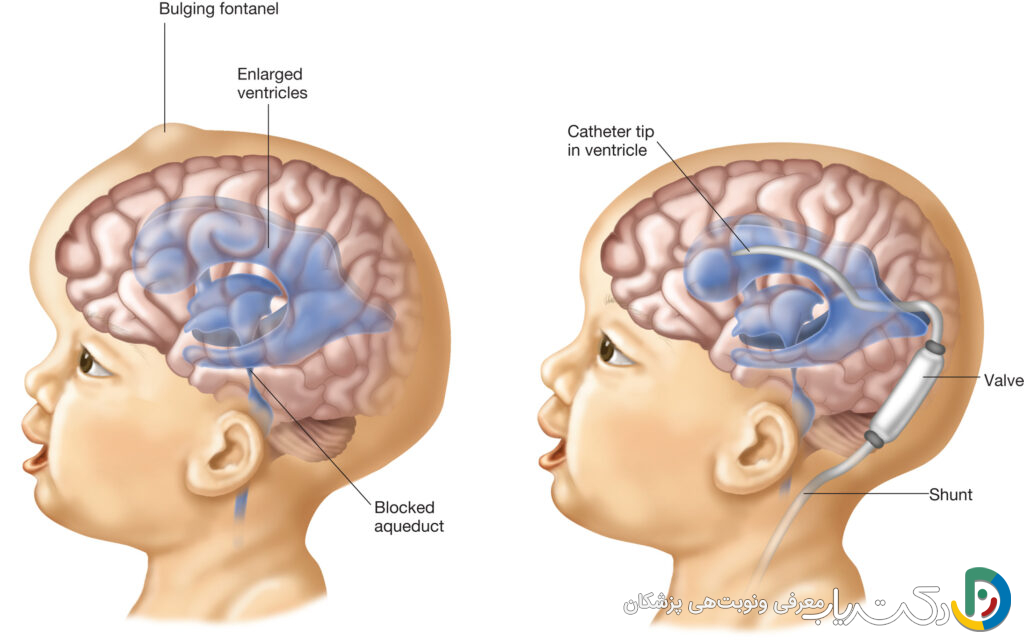
درمان پس از تولد: شنتگذاری
این روش، رایجترین و استانداردترین درمان برای اکثر موارد هیدروسفالی پس از تولد است. شنت یک سیستم تخلیه مکانیکی است که مایع اضافی را از مغز به جای دیگری در بدن که قابلیت جذب آن را دارد، منتقل میکند. این سیستم متشکل از سه بخش است:
- کاتتر بطنی: یک لوله نازک و انعطافپذیر که از طریق یک سوراخ کوچک در جمجمه، در یکی از بطنهای مغزی قرار میگیرد.
- دریچه : یک مکانیزم کنترل فشار که زیر پوست سر قرار میگیرد. این دریچه فقط زمانی باز میشود که فشار مایع در مغز از حد معینی بالاتر برود و از تخلیه بیش از حد مایع جلوگیری میکند. برخی دریچهها قابل برنامهریزی هستند و میتوان فشار آنها را از روی پوست تنظیم کرد.
- کاتتر دیستال: یک لوله دیگر که به دریچه متصل است و از زیر پوست گردن و قفسه سینه عبور کرده و به حفره شکمی ختم میشود.
مایع مغزی-نخاعی اضافی از طریق این سیستم به حفره شکم تخلیه میشود، جایی که به طور طبیعی توسط بدن جذب میگردد. شنتگذاری یک جراحی نجاتبخش است که با کاهش فشار داخل جمجمه، از آسیب بیشتر به مغز جلوگیری کرده و به آن اجازه رشد و تکامل طبیعیتر را میدهد. با این حال، شنتها ممکن است دچار عوارضی مانند انسداد، عفونت یا شکستگی شوند که نیازمند جراحی مجدد هستند.
روش نوینتر: ونتریکولوستومی سوم اندوسکوپیک (ETV)
ETV یک روش جراحی جایگزین است که در موارد خاصی، به ویژه در هیدروسفالیهای انسدادی (مانند تنگی مجرای سیلویوس)، قابل استفاده است. در این روش، جراح با استفاده از یک دوربین بسیار کوچک (اندوسکوپ) که از طریق یک سوراخ ریز وارد بطنهای مغز میشود، یک سوراخ کوچک در کف بطن سوم مغز ایجاد میکند. این سوراخ یک مسیر جدید برای خروج CSF ایجاد کرده و مسیر انسداد را دور میزند و اجازه میدهد مایع به محل طبیعی جذب خود برود. مزیت اصلی ETV این است که هیچ جسم خارجی (مانند شنت) در بدن باقی نمیماند و ریسک عفونت و انسداد مکانیکی در درازمدت کمتر است. اما این روش برای همه بیماران، به خصوص نوزادان نارس، مناسب نیست.
آیا جراحی جنین یک گزینه است؟
جراحی جنین برای درمان هیدروسفالی به صورت مستقل، هنوز در مراحل تحقیقاتی قرار دارد و یک درمان استاندارد محسوب نمیشود. این روش خطرات قابل توجهی برای مادر و جنین دارد. با این حال، در موارد هیدروسفالی ناشی از اسپاینا بیفیدا، نتایج مطالعات بزرگ (مانند MOMS Trial) نشان داده است که جراحی جنین برای ترمیم نقص ستون فقرات میتواند به طور قابل توجهی شدت ناهنجاری کیاری را بهبود بخشد و در نتیجه نیاز به شنتگذاری پس از تولد را کاهش داده یا به تأخیر بیندازد.
پیشآگهی و چشمانداز آینده برای نوزادان مبتلا
پیشآگهی برای کودکی که با هیدروسفالی متولد میشود، بسیار متغیر است و به یک عامل واحد بستگی ندارد. امروزه با پیشرفتهای درمانی، اکثر کودکان مبتلا زنده میمانند، اما کیفیت زندگی آنها به عوامل متعددی بستگی دارد:
- علت زمینهای: این مهمترین عامل است. هیدروسفالی ناشی از یک عفونت شدید یا یک سندرم ژنتیکی پیچیده با ناهنجاریهای متعدد مغزی، معمولاً پیشآگهی ضعیفتری نسبت به یک انسداد ساده و ایزوله دارد.
- شدت بزرگی بطنها و ضخامت قشر مغز: هرچه در زمان تشخیص، بطنها بزرگتر و بافت مغز (کورتکس) نازکتر باشد، احتمال آسیب دائمی به سلولهای عصبی بیشتر است.
- وجود سایر ناهنجاریها: اگر هیدروسفالی با سایر مشکلات ساختاری در مغز یا سایر ارگانها همراه باشد، چشمانداز پیچیدهتر خواهد بود.
- موفقیت و زمانبندی درمان: تشخیص به موقع و درمان موفقیتآمیز و بدون عارضه پس از تولد، نقش حیاتی در به حداقل رساندن آسیبهای بعدی دارد.
بسیاری از کودکانی که برای هیدروسفالی درمان میشوند، میتوانند به مدرسه بروند، تحصیل کنند و زندگی کامل و معناداری داشته باشند. با این حال، برخی از آنها ممکن است با چالشهای مادامالعمر مواجه شوند، از جمله:
- چالشهای فیزیکی: مشکلات تعادل، هماهنگی حرکتی و ضعف عضلانی.
- چالشهای شناختی: مشکلات یادگیری، اختلال در تمرکز و حافظه و مشکلات در عملکرد اجرایی (برنامهریزی و حل مسئله).
- مشکلات بینایی: به دلیل فشار بر روی عصبهای بینایی.
به همین دلیل، مداخلات زودهنگام مانند فیزیوتراپی، کاردرمانی، گفتاردرمانی و برنامههای آموزشی ویژه برای حمایت از تکامل کودک از اهمیت فوقالعادهای برخوردار است.
پرسشهای متداول
۱. آیا ونتیکولومگالی خفیف (بطن ۱۰-۱۵ میلیمتر) همیشه به معنای هیدروسفالی است؟ خیر، لزوماً اینطور نیست. در بسیاری از موارد (حدود ۸۰-۹۰ درصد) ونتیکولومگالی خفیف و ایزوله (بدون وجود ناهنجاری دیگر)، پایدار باقی میماند یا حتی خودبهخود برطرف میشود و هیچ تأثیری بر رشد کودک ندارد. با این حال، این یافته همیشه نیازمند نظارت دقیق و بررسیهای تکمیلی است تا اطمینان حاصل شود که به سمت هیدروسفالی شدید پیشرفت نمیکند یا با مشکلات ظریف دیگری که در ابتدا مشخص نبودهاند، همراه نیست.
۲. آیا هیدروسفالی جنین بر هوش کودک تأثیر میگذارد؟ این یکی از بزرگترین نگرانیهای والدین است. پاسخ به این سوال پیچیده است. با درمان به موقع که فشار را از روی مغز برمیدارد، بسیاری از کودکان میتوانند هوش طبیعی یا نزدیک به طبیعی داشته باشند. با این حال، ریسک بروز مشکلات یادگیری خاص (مانند اختلال در ریاضیات یا درک فضایی) و اختلال کمتوجهی-بیشفعالی (ADHD) در این کودکان بیشتر است. شدت آسیب مغزی قبل از درمان، عامل اصلی تعیینکننده نتایج شناختی است.
۳. آیا راهی برای پیشگیری از هیدروسفالی جنین وجود دارد؟ در بسیاری از موارد، پیشگیری ممکن نیست زیرا ناشی از ناهنجاریهای تکاملی تصادفی یا ژنتیکی است. اما اقداماتی مانند مصرف کافی اسید فولیک (حداقل ۴۰۰ میکروگرم در روز) قبل و در اوایل بارداری میتواند خطر نقایص لوله عصبی (یکی از علل هیدروسفالی) را به شدت کاهش دهد. همچنین، پیشگیری از عفونتهای TORCH از طریق رعایت بهداشت (شستن دستها، پرهیز از گوشت خام و تماس با فضولات گربه) و واکسیناسیون (سرخجه) قبل از بارداری میتواند به کاهش ریسک کمک کند.
۴. آیا شنت مغزی دائمی است؟ بله، در اکثر موارد شنت یک وسیله دائمی است و فرد تا پایان عمر به آن نیاز دارد. با این حال، شنتها سیستمهای مکانیکی هستند و ممکن است دچار نقص فنی، انسداد یا عفونت شوند. تخمین زده میشود که حدود ۴۰ درصد شنتها در دو سال اول نیاز به جراحی مجدد دارند. والدین باید علائم نقص عملکرد شنت (مانند سردرد، استفراغ، خوابآلودگی، تحریکپذیری، تشنج یا تورم در مسیر شنت) را بشناسند و در صورت مشاهده به سرعت به پزشک مراجعه کنند.
۵. زایمان طبیعی برای مادری که جنین مبتلا به هیدروسفالی دارد، ممکن است؟ بله، در صورتی که اندازه دور سر جنین (ماکروسفالی) بیش از حد بزرگ نباشد و مانعی برای عبور از کانال زایمان ایجاد نکند، زایمان طبیعی ممکن و حتی گاهی ارجح است. تصمیمگیری نهایی توسط تیم پزشکی و بر اساس ارزیابیهای سونوگرافیک در هفتههای پایانی بارداری انجام میشود. اگر سر بیش از حد بزرگ باشد، برای جلوگیری از آسیب به جنین و مادر، سزارین برنامهریزی شده توصیه میشود.
راهکارهای نهایی برای مدیریت هیدروسفالی جنین
دریافت خبر ابتلای جنین به هیدروسفالی بدون شک یک سفر پراضطراب و چالشبرانگیز برای والدین است. با این حال، آگاهی و اقدام به موقع میتواند تفاوت چشمگیری در نتیجه ایجاد کند. به یاد داشته باشید که شما در این مسیر تنها نیستید. یک تیم پزشکی چندتخصصی شامل متخصص طب مادر و جنین، متخصص نوزادان، جراح مغز و اعصاب اطفال و مشاوران ژنتیک، شما را در هر مرحله راهنمایی خواهند کرد و به شما کمک میکنند تا برای آینده آماده شوید.
مهمترین گام، تمرکز بر اطلاعات دقیق و معتبر و پرهیز از جستجوهای بیرویه در منابع نامعتبر است. هر کودک و هر شرایطی منحصربهفرد است. تشخیص به موقع از طریق سونوگرافی آنومالی، پیگیریهای منظم، درک عمیق از وضعیت خاص فرزندتان و برنامهریزی دقیق برای تولد و درمان، بهترین شانس را برای یک نتیجه مطلوب فراهم میکند. پذیرش این واقعیت و تبدیل شدن به یک حامی آگاه برای فرزندتان، قدرتمندترین ابزاری است که در اختیار دارید.
تشخیص هیدروسفالی جنین میتواند تجربهای نگرانکننده باشد. برای دریافت اطلاعات دقیق و متناسب با شرایط خاص خود و برنامهریزی بهترین مسیر پیش رو، حتماً با تیم پزشکی متخصص خود مشورت کنید.
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- سید سهراب هاشمی فشارکیمتخصص مغز و اعصاب (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهران مهیارمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه شعبانیمتخصص مغز و اعصاب (نورولوژی) | تهران