از کجا بفهمیم در خواب تشنج کردیم ؟ (8 نکته مهم)

از کجا بفهمیم در خواب تشنج کردهایم؟
تشنجهایی که در طول شب و هنگام خواب رخ میدهند (تشنجهای شبانه) ممکن است تشخیص داده نشوند، زیرا فرد از وقوع آنها آگاه نیست. این تشنجها اغلب در مراحل گذار بین خواب و بیداری رخ میدهند، زمانی که فعالیت الکتریکی مغز در حال تغییر است. با این حال، برخی سرنخهای فیزیکی و رفتاری در هنگام صبح میتوانند به وقوع آنها اشاره کنند:
- بیدار شدن با سردرد شدید و ضرباندار یا حالت تهوع.
- دردهای عضلانی غیرقابل توضیح و شدید، بهخصوص در شانهها و کمر، که شبیه به درد پس از یک تمرین ورزشی سنگین است.
- وجود کبودیها، بریدگیها یا آسیبهای دیگری که دلیل آنها را نمیدانید و ممکن است ناشی از افتادن از تخت یا برخورد با اشیاء باشد.
- گاز گرفتن شدید زبان (معمولاً لبههای کناری) یا داخل گونه که باعث درد و زخم شده است.
- بیاختیاری ادرار (شبادراری) که قبلاً سابقه آن را نداشتهاید.
- مشاهده بههمریختگی غیرعادی تختخواب، افتادن بالشها یا حتی بیدار شدن روی زمین.
- احساس خستگی شدید، گیجی و “مه مغزی” در طول روز، با وجود اینکه به نظر میرسد به اندازه کافی خوابیدهاید. این به دلیل اختلال در معماری طبیعی خواب توسط فعالیت تشنجی است.
- اگر فرد دیگری در کنار شما میخوابد، ممکن است صداهای غیرعادی (مانند ناله کردن، خرخر کردن بلند)، حرکات پرشی ناگهانی یا دورههای توقف تنفس شما را گزارش دهد.
تصور اغلب ما از تشنج، فردی است که روی زمین افتاده و بدنش بهشدت میلرزد. در حالی که این یکی از شدیدترین انواع تشنج است، حقیقت این است که علائم تشنج میتواند بسیار متنوع، ظریف و گاهی غیرقابل تشخیص باشد. برخی تشنجها ممکن است تنها چند ثانیه طول بکشند و بهصورت یک خیرگی کوتاه، یک حرکت غیرارادی در دست، یا احساسی عجیب و غیرقابل توصیف ظاهر شوند. بنابراین، این سؤال که “از کجا بفهمیم تشنج کردیم؟” یک پرسش حیاتی است که پاسخ آن میتواند به تشخیص زودهنگام و مدیریت صحیح این عارضه پیچیده کمک کند.
تشنج در واقع یک طوفان الکتریکی ناگهانی، موقت و کنترلنشده در مغز است. سلولهای مغزی (نورونها) بهطور معمول از طریق سیگنالهای الکتریکی منظم و هماهنگ با یکدیگر ارتباط برقرار میکنند و عملکرد بدن و ذهن را کنترل مینمایند. اما گاهی این سیگنالها دچار اختلال شده و گروهی از نورونها بهصورت انفجاری و همزمان فعال میشوند که نتیجه آن بروز علائم جسمی، حسی، شناختی و هیجانی تشنج است. این پدیده را میتوان به یک ارکستر تشبیه کرد که در آن، ناگهان همه نوازندگان بدون هماهنگی و با بالاترین صدا شروع به نواختن میکنند و یک صدای ناهنجار و گوشخراش تولید میشود.
درک این علائم نهتنها برای کسی که آنها را تجربه میکند، بلکه برای اطرافیان او نیز اهمیت دارد. شناخت نشانههای یک حمله قریبالوقوع یا تشخیص یک تشنج ظریف میتواند به دریافت کمک پزشکی بهموقع و ارائه کمکهای اولیه صحیح منجر شود و از آسیبهای احتمالی جلوگیری کند. این مقاله یک راهنمای جامع برای کمک به شما در شناسایی انواع علائم تشنج، درک تفاوتهای آنها و اقدامات ضروری در هنگام مواجهه با آن است.
سلب مسئولیت پزشکی مهم: اطلاعات ارائه شده در این مقاله صرفاً جهت افزایش آگاهی عمومی است و هرگز نباید جایگزین مشاوره، تشخیص یا درمان توسط پزشک متخصص شود. اگر شما یا فرد دیگری علائم تشنج را تجربه میکنید، ضروری است که در اسرع وقت به پزشک مراجعه کرده یا با اورژانس (۱۱۵) تماس بگیرید.
نکات کلیدی در یک نگاه
- تشنج همیشه با لرزش شدید بدن (تشنج تونیک-کلونیک) همراه نیست؛ علائمی مانند خیره شدن به یک نقطه، سردرگمی ناگهانی، یا حرکات تکراری غیرارادی (مانند ملچملوچ کردن) نیز میتوانند نشانه تشنج باشند.
- شناسایی دقیق علائم “قبل، حین و بعد” از حمله اطلاعات بسیار ارزشمندی را برای تشخیص نوع تشنج در اختیار پزشک قرار میدهد. برخی علائم حسی یا هیجانی ممکن است به عنوان “اورا” یا پیشدرآمد تشنج عمل کنند.
- تجربه یک تشنج لزوماً به معنای ابتلا به بیماری صرع نیست. عواملی مانند تب بسیار بالا (بهویژه در کودکان)، آسیب شدید به سر، عفونتها، افت شدید قند خون یا ترک ناگهانی الکل نیز میتوانند باعث بروز تشنج شوند.
- هنگام مشاهده تشنج در فرد دیگر، اولویت اصلی حفظ ایمنی اوست. او را به پهلو بچرخانید، اجسام خطرناک را دور کنید و مدت زمان تشنج را یادداشت کنید. هرگز چیزی در دهان او قرار ندهید. این یک باور غلط و خطرناک است.
تشنج چیست؟ نگاهی عمیقتر به فعالیت الکتریکی مغز
مغز انسان یک شبکه پیچیده و شگفتانگیز متشکل از میلیاردها سلول عصبی به نام نورون است. این نورونها برای انجام هر کاری، از فکر کردن و حرکت کردن گرفته تا احساس کردن، از طریق ارسال سیگنالهای الکتریکی و شیمیایی با یکدیگر ارتباط برقرار میکنند. برای حفظ تعادل و هماهنگی، مغز دارای دو نوع سیگنال اصلی است: سیگنالهای تحریکی که نورونها را فعال میکنند و سیگنالهای مهاری که آنها را آرام میسازند. یک مغز سالم، تعادل دقیقی بین این دو نوع سیگنال برقرار میکند.
تشنج زمانی رخ میدهد که این تعادل به هم میخورد و فعالیت تحریکی بهطور چشمگیری بر فعالیت مهاری غلبه میکند. در این حالت، گروهی از نورونها در یک یا چند ناحیه از مغز بهطور ناگهانی و همزمان شروع به ارسال سیگنالهای الکتریکی بیش از حد و غیرطبیعی میکنند. این “اتصال کوتاه” یا “طوفان الکتریکی” عملکرد طبیعی مغز را بهطور موقت مختل میکند و بسته به اینکه کدام قسمت از مغز درگیر شده باشد، علائم متفاوتی را ایجاد میکند.
مهم است که بین دو مفهوم “تشنج” و “صرع” تمایز قائل شویم:
- تشنج : یک رویداد منفرد و موقتی از فعالیت الکتریکی غیرطبیعی در مغز است. تشنج میتواند تحریکشده باشد، یعنی در پاسخ به یک عامل موقتی مانند تب بالا، ضربه به سر، یا افت قند خون رخ دهد. یک فرد ممکن است در طول زندگی خود تنها یک بار دچار چنین تشنجی شود.
- صرع : یک بیماری عصبی مزمن است که مشخصه آن استعداد فرد برای داشتن تشنجهای مکرر و تحریکنشده است. این یعنی تشنجها به صورت خودبهخودی و بدون وجود یک عامل محرک خارجی مشخص رخ میده دهند. تشخیص صرع معمولاً پس از دو یا چند تشنج تحریکنشده که با فاصله بیش از ۲۴ ساعت از هم اتفاق میافتند، گذاشته میشود.
علائم اصلی تشنج: چگونه یک حمله را تشخیص دهیم؟
علائم تشنج بسیار گستردهتر از آن چیزی است که عموم مردم تصور میکنند. این علائم را میتوان به سه دسته اصلی تقسیم کرد: حرکتی، غیرحرکتی و علائم پس از تشنج.
علائم حرکتی: قابل مشاهدهترین نشانهها
این علائم شامل تغییرات واضح در حرکات بدن هستند و معمولاً توسط اطرافیان بهراحتی دیده میشوند.
- تشنج تونیک-کلونیک (Tonic-Clonic Seizure): این نوع که قبلاً “تشنج بزرگ” یا “گرندمال” نامیده میشد، شناختهشدهترین نوع تشنج است. این حمله دو مرحله دارد:
- فاز تونیک (Tonic): عضلات بدن ناگهان سفت و منقبض میشوند. ممکن است فرد صدایی شبیه ناله یا فریاد از خود خارج کند که ناشی از خروج ناگهانی هوا از ریهها به دلیل انقباض عضلات قفسه سینه است. فرد هوشیاری خود را از دست داده و به زمین میافتد. تنفس ممکن است متوقف شده و رنگ پوست به دلیل کمبود اکسیژن به کبودی بزند (سیانوز). این مرحله معمولاً کوتاه است.
- فاز کلونیک (Clonic): دستها و پاها شروع به حرکات پرشی و لرزشی ریتمیک و شدید میکنند. این مرحله ممکن است چند دقیقه طول بکشد. گاز گرفتن زبان و بیاختیاری ادرار یا مدفوع نیز ممکن است رخ دهد.
- حرکات اتوماتیک (Automatisms): اینها حرکات غیرارادی، تکراری و به ظاهر هدفمند هستند که فرد کنترلی بر آنها ندارد. این حرکات نشان میدهند که مغز در تلاش برای انجام یک رفتار پیچیده است اما به دلیل فعالیت تشنجی دچار اختلال شده است. نمونههای آن عبارتاند از:
- ملچملوچ کردن، جویدن یا بلعیدن مکرر
- مالیدن دستها به یکدیگر یا بازی کردن با دکمههای لباس
- کندن یا برداشتن اشیاء خیالی از روی لباس
- راه رفتن یا دویدن بیهدف و بدون آگاهی از محیط
- سفتی یا شلی ناگهانی عضلات:
- تشنج تونیک : تنها مرحله سفتی عضلات رخ میدهد و فرد ممکن است ناگهان مانند یک تکه چوب خشک به عقب یا جلو بیفتد که خطر آسیب به سر را افزایش میدهد.
- تشنج آتونیک : فرد بهطور ناگهانی تمام تون عضلانی خود را از دست میدهد و مانند یک عروسک پارچهای روی زمین میافتد. به این حالت “حمله سقوط” نیز میگویند که بسیار ناگهانی است و میتواند منجر به جراحات جدی شود.
- تشنج میوکلونیک (Myoclonic Seizure): این تشنجها به صورت پرشهای عضلانی بسیار کوتاه، سریع و شبیه به شوک الکتریکی در یک یا چند گروه عضلانی ظاهر میشوند. این حرکات ممکن است آنقدر خفیف باشند که با یک پرش عادی اشتباه گرفته شوند یا آنقدر شدید که فرد چیزی را که در دست دارد، پرتاب کند.
علائم غیرحرکتی (Non-Motor Symptoms): نشانههای پنهان و ظریف
این علائم ممکن است هیچ نشانه خارجی واضحی نداشته باشند و تشخیص آنها دشوارتر است. بسیاری از این علائم حسی به عنوان “اورا”شناخته میشوند که در واقع خود یک تشنج کانونی کوچک است و میتواند به عنوان یک هشدار قبل از شروع یک تشنج بزرگتر عمل کند.
- تغییرات حسی و ادراکی: فرد ممکن است تجربیات حسی غیرواقعی داشته باشد، مانند:
- شنوایی: شنیدن صداهایی که وجود ندارند، مانند وزوز، زنگ زدن، موسیقی یا حتی صداهای پیچیدهتر.
- بینایی: دیدن جرقههای نور، الگوهای هندسی رنگی، یا حتی تصاویر و صحنههای پیچیده (توهمات بینایی).
- بویایی و چشایی: احساس بوها (فانتوسمیا) یا طعمهای عجیب و اغلب ناخوشایند، مانند بوی لاستیک سوخته، فلز یا مواد شیمیایی.
- لامسه: احساس مورمور شدن، بیحسی، سوزنسوزن شدن یا حس حرکت الکتریکی در بخشی از بدن.
- ادراکی: تجربه دژاوو (احساس قوی که این لحظه را قبلاً تجربه کردهاید) یا ژامهوو (احساس ناآشنایی کامل با محیط یا فردی که کاملاً برایتان آشناست).
- تغییرات شناختی و رفتاری:
- تشنج ابسنس یا غیابی : که قبلاً “تشنج کوچک” یا “پتیمال” نامیده میشد، بیشتر در کودکان شایع است و اغلب با خیالپردازی اشتباه گرفته میشود. فرد برای چند ثانیه (معمولاً کمتر از ۱۵ ثانیه) از محیط اطراف خود جدا میشود، به یک نقطه خیره میماند و به محرکها پاسخ نمیدهد. سپس ناگهان به حالت عادی بازمیگردد و چیزی از آن چند ثانیه به یاد نمیآورد. این وقفههای مکرر میتواند بر یادگیری و عملکرد تحصیلی کودک تأثیر منفی بگذارد.
- توقف ناگهانی در رفتار یا گفتار : فرد ناگهان قادر به صحبت کردن یا ادامه دادن یک فعالیت نیست.
- سردرگمی ناگهانی، صحبت کردن نامفهوم یا تکرار یک کلمه یا عبارت.
- تغییرات هیجانی: برخی افراد درست قبل یا حین تشنج دچار احساسات شدید و ناگهانی میشوند که هیچ ارتباطی با شرایط واقعی آنها ندارد. این احساسات ناشی از فعالیت تشنجی در مراکز هیجانی مغز (مانند آمیگدال) است و میتواند شامل موجی از ترس، اضطراب، وحشتزدگی (پانیک)، خشم یا حتی شادی و سرخوشی بیدلیل باشد.
- از دست دادن هوشیاری یا آگاهی: در برخی تشنجها، فرد ممکن است چشمانش باز باشد و حتی حرکاتی انجام دهد، اما نسبت به محیط اطراف خود آگاه نباشد (اختلال در آگاهی) و بعداً چیزی را به خاطر نیاورد.
علائم پس از تشنج : سرنخهای مهم بعد از حمله
دوره بهبودی بلافاصله پس از پایان فعالیت الکتریکی تشنج را حالت پس از تشنج مینامند. این دوره میتواند از چند دقیقه تا چندین ساعت طول بکشد و علائم آن سرنخهای مهمی برای تأیید وقوع تشنج هستند:
- گیجی و سردرگمی شدید: فرد نمیداند کجاست، چه ساعتی است و چه اتفاقی افتاده است. این حالت میتواند شبیه به بیدار شدن از بیهوشی عمومی باشد.
- خستگی مفرط و نیاز شدید به خواب: مغز و بدن در طول تشنج انرژی فوقالعادهای مصرف میکنند. به همین دلیل، خستگی عمیق و خوابآلودگی پس از آن بسیار شایع است.
- سردرد شدید که گاهی شبیه میگرن است و میتواند بسیار ناتوانکننده باشد.
- درد عضلانی در سراسر بدن، بهویژه پس از انقباضات شدید در تشنج تونیک-کلونیک.
- مشکل در پیدا کردن کلمات یا صحبت کردن (آفازی پس از تشنج).
- ضعف موقت در یک طرف بدن (فلج تاد ): این حالت نادر است و معمولاً ظرف ۴۸ ساعت برطرف میشود، اما میتواند نگرانکننده باشد زیرا علائم آن شبیه سکته مغزی است.
- عدم به یاد آوردن رویداد تشنج و وقایع بلافاصله قبل یا بعد از آن.
- احساس تهوع، تشنگی یا تغییرات خلقی مانند غمگینی یا تحریکپذیری.
انواع اصلی تشنج کدامند؟
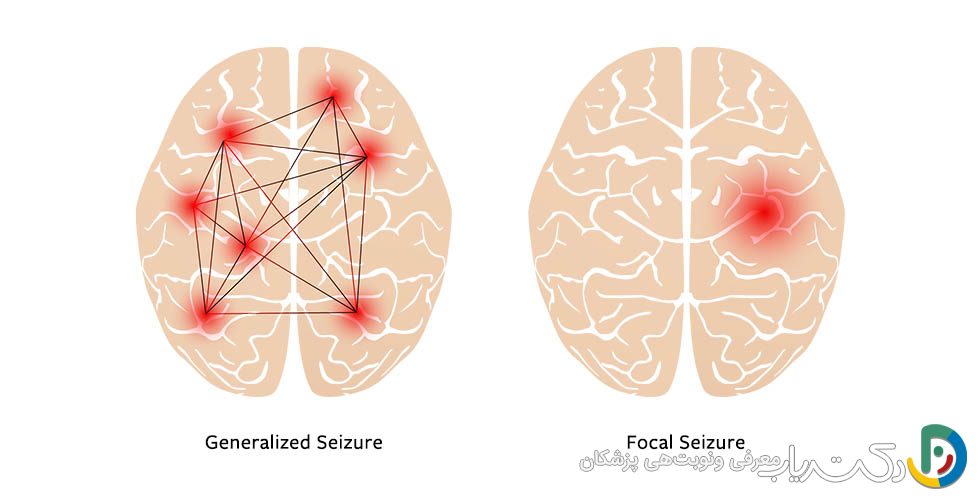
پزشکان تشنجها را بر اساس محل شروع آنها در مغز به دو گروه اصلی تقسیم میکنند. شناخت این دستهبندی به درک بهتر علائم کمک میکند.
تشنجهای کانونی
این تشنجها از یک ناحیه یا شبکه عصبی خاص در یکی از نیمکرههای مغز شروع میشوند. به همین دلیل به آنها تشنج “با شروع کانونی” نیز گفته میشود. علائم این نوع تشنج به عملکرد آن ناحیه از مغز بستگی دارد. برای مثال، تشنجی که از لوب تمپورال (مرکز حافظه و هیجان) شروع شود، ممکن است باعث احساسات عجیب یا دژاوو شود. یک تشنج کانونی میتواند گسترش یابد و به هر دو نیمکره مغز سرایت کند که در این صورت به آن “تشنج کانونی به دوطرفه تونیک-کلونیک” میگویند. این نوع تشنج با علائم کانونی (مانند اورا) شروع شده و سپس به یک تشنج تونیک-کلونیک کامل تبدیل میشود.
تشنجهای کانونی خود به دو دسته تقسیم میشوند:
- تشنج کانونی با حفظ آگاهی: فرد در طول تشنج کاملاً هوشیار و آگاه است و بعداً میتواند آن را توصیف کند.
- تشنج کانونی با اختلال در آگاهی: آگاهی فرد در طول تشنج مختل میشود و او پس از تشنج، چیزی از آن را به یاد نمیآورد.
تشنجهای عمومی
این تشنجها از همان ابتدا شبکههای عصبی در هر دو نیمکره مغز را بهطور همزمان درگیر میکنند و تقریباً همیشه با از دست دادن هوشیاری همراه هستند، حتی اگر این حالت فقط برای چند ثانیه باشد.
| ویژگی | تشنج کانونی | تشنج عمومی |
|---|---|---|
| منشأ در مغز | یک ناحیه یا شبکه خاص در یک نیمکره | شبکههای گسترده در هر دو نیمکره مغز از ابتدا |
| سطح هوشیاری | میتواند با حفظ یا اختلال در آگاهی باشد | تقریباً همیشه با از دست دادن هوشیاری همراه است |
| گستردگی علائم | علائم معمولاً به یک بخش از بدن یا یک حس خاص محدود است (مگر اینکه گسترش یابد) | علائم کل بدن را تحت تأثیر قرار میدهد |
| مثالها | پرش یک دست، احساس بوی عجیب، حرکات اتوماتیک | تشنج تونیک-کلونیک، تشنج ابسنس (خیره شدن)، تشنج میوکلونیک |
کمکهای اولیه هنگام تشنج: چه کاری باید انجام دهیم و چه کاری نباید انجام دهیم؟
مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک یا داروساز خود مشورت کنید.
دیدن فردی که در حال تشنج است میتواند ترسناک باشد، اما حفظ خونسردی و دانستن اقدامات صحیح میتواند از آسیب دیدن او جلوگیری کند.
بایدها :
- خونسرد بمانید و در کنار فرد بمانید. حضور آرامشبخش شما پس از به هوش آمدن فرد بسیار مهم است.
- زمان را نگاه کنید. به محض شروع تشنج، زمان را یادداشت کنید. اگر تشنج بیش از ۵ دقیقه طول کشید، این یک وضعیت اورژانسی است.
- محیط را ایمن کنید. فرد را به آرامی به روی زمین هدایت کنید. مبلمان، اشیاء تیز یا سخت را از اطراف او دور کنید.
- زیر سر او یک جسم نرم قرار دهید. یک ژاکت تا شده یا یک بالش کوچک برای جلوگیری از آسیب به سر در اثر برخورد با زمین کافی است.
- عینک او را بردارید و هر چیزی که دور گردنش بسته شده (مانند کراوات، روسری یا گردنبند) را شل کنید تا تنفس راحتتر شود.
- پس از پایان لرزشها، او را به آرامی به پهلو بچرخانید (وضعیت ریکاوری). این کار بسیار حیاتی است زیرا به خروج بزاق و ترشحات دهان کمک کرده و از ورود آنها به ریهها (آسپیراسیون) و خفگی جلوگیری میکند.
نبایدها :
- هرگز سعی نکنید فرد را مهار کنید یا جلوی حرکات او را بگیرید. انقباضات عضلانی در حین تشنج بسیار قوی هستند و مقاومت در برابر آنها میتواند باعث شکستگی استخوان یا دررفتگی مفاصل او شود.
- هرگز، تحت هیچ شرایطی، چیزی در دهان او قرار ندهید. این باور غلط که فرد زبانش را میبلعد، از نظر آناتومیک غیرممکن است. قرار دادن جسم سخت در دهان او میتواند باعث شکستن دندانها، آسیب به فک و لثه یا حتی مسدود شدن راه هوایی و خفگی شود.
- تا زمانی که فرد کاملاً هوشیار، بیدار و قادر به بلعیدن نشده، به او آب یا غذا ندهید.
چه زمانی با اورژانس (۱۱۵) تماس بگیریم؟
- اگر تشنج بیش از ۵ دقیقه طول کشید.
- اگر فرد بلافاصله پس از تشنج اول، دچار تشنج دوم شد بدون اینکه بین آنها به هوش بیاید (وضعیت صرعی).
- اگر فرد پس از پایان تشنج بهسختی نفس میکشد یا تنفس او به حالت عادی بازنمیگردد.
- اگر فرد در حین تشنج آسیب جدی دیده است (مانند آسیب به سر).
- اگر تشنج در آب (مانند استخر یا وان) رخ داده است.
- اگر فرد باردار است، بیماری دیابت، بیماری قلبی یا فشار خون بالا دارد.
- اگر این اولین تشنج فرد است و سابقه قبلی ندارد.
پرسشهای متداول
۱. آیا هر تشنجی به معنای بیماری صرع است؟ خیر. تشنج یک علامت است، نه یک بیماری. همانطور که تب میتواند علامت عفونت باشد، تشنج نیز میتواند ناشی از عوامل مختلفی باشد. بیماری صرع تنها زمانی تشخیص داده میشود که فرد مستعد تشنجهای مکرر و بدون تحریک خارجی باشد. در حدود نیمی از موارد صرع، هیچ علت مشخصی یافت نمیشود.
۲. آیا استرس و کمخوابی میتوانند باعث تشنج شوند؟ بله. برای افرادی که مبتلا به صرع تشخیص داده شدهاند، استرس شدید، کمبود خواب، خستگی مفرط، بیماری، تغییرات هورمونی، نورهای چشمکزن (در صرع حساس به نور)، و مصرف یا ترک الکل از شایعترین محرکها برای بروز تشنج هستند. در افراد سالم، این عوامل بهتنهایی بهندرت باعث تشنج میشوند، مگر اینکه آستانه تشنج مغز به دلایل دیگری پایین باشد.
۳. آیا ممکن است فرد در حین تشنج زبان خود را ببلعد؟ خیر، این یک باور غلط و خطرناک است. از نظر آناتومیک غیرممکن است که فردی زبان خود را ببلعد زیرا زبان توسط یک بافت محکم به نام فرنولوم به کف دهان متصل است. با این حال، ممکن است به دلیل انقباض شدید عضلات فک، زبان خود را گاز بگیرد. تلاش برای قرار دادن چیزی در دهان فرد بسیار خطرناکتر از خود گاز گرفتن زبان است.
۴. تفاوت بین غش کردن و تشنج چیست؟ غش کردن (سنکوپ) ناشی از کاهش موقتی جریان خون به مغز است، در حالی که تشنج ناشی از فعالیت الکتریکی غیرطبیعی است. با این حال، افتراق آنها گاهی دشوار است. در غش کردن، فرد معمولاً احساس سبکی سر، تهوع و تاری دید دارد، رنگش میپرد و بدنش شل و بیحرکت است. بهبودی پس از دراز کشیدن سریع است. در تشنج تونیک-کلونیک، بدن سفت شده و میلرزد، رنگ پوست ممکن است کبود شود و دوره گیجی پس از آن طولانیتر است. حرکات پرشی کوتاهی (تشنج سنکوپی) ممکن است در هنگام غش کردن نیز رخ دهد که تشخیص را پیچیدهتر میکند.
۵. پزشک با چه روشهایی تشنج را تشخیص میدهد؟ تشخیص یک فرآیند چند مرحلهای است. اولین و مهمترین قدم، گرفتن شرح حال دقیق از بیمار و هر کسی است که شاهد تشنج بوده است. توصیف دقیق علائم قبل، حین و بعد از حمله بسیار حیاتی است. ابزارهای تشخیصی اصلی شامل نوار مغز یا الکتروانسفالوگرام (EEG) برای ثبت فعالیت الکتریکی مغز (که ممکن است بین تشنجها نرمال باشد) و تصویربرداری مغزی (MRI یا CT Scan) برای بررسی ساختار مغز و رد کردن علل ساختاری مانند تومور، سکته یا ناهنجاریهای مادرزادی است. آزمایش خون نیز برای بررسی مشکلات متابولیک یا عفونتها انجام میشود.
راهکارهای نهایی برای مدیریت تشنج
شناسایی علائم تشنج اولین و مهمترین قدم برای مدیریت آن است. همانطور که دیدیم، این علائم میتوانند از حرکات لرزشی شدید تا یک خیرگی کوتاه یا یک احساس عجیب متغیر باشند. توجه به نشانههای غیرمعمول، بهویژه اگر تکرار شوند، و همچنین آگاهی از علائم پس از حمله مانند گیجی و خستگی، میتواند به شما و پزشکتان در رسیدن به یک تشخیص دقیق کمک کند. به یاد داشته باشید که هر تشنجی، صرفنظر از شدت آن، یک رویداد پزشکی جدی است که نیازمند بررسی دقیق برای یافتن علت زمینهای آن است.
اگر شما یا یکی از عزیزانتان هر یک از علائم ذکرشده در این مقاله را تجربه کردهاید، نادیده گرفتن آن میتواند پیامدهای جدی برای ایمنی و سلامت شما به همراه داشته باشد. برای ارزیابی دقیق شرایط، شناسایی علت زمینهای و دریافت یک برنامه درمانی مناسب، در اسرع وقت با یک پزشک عمومی یا متخصص مغز و اعصاب مشورت کنید. تشخیص و درمان بهموقع نهتنها میتواند به کنترل تشنجها کمک کند، بلکه کیفیت زندگی شما را به میزان قابل توجهی بهبود میبخشد و از عوارض احتمالی آینده جلوگیری میکند.
منابع
- Mayo Clinic. (2023). Seizures. https://www.mayoclinic.org
- Centers for Disease Control and Prevention (CDC). (2022). Seizure First Aid. https://www.cdc.gov
- World Health Organization (WHO). (2023). Epilepsy. https://www.who.int
- Epilepsy Foundation. (n.d.). Types of Seizures. https://www.epilepsy.com
- MedlinePlus. (2022). Seizures. https://medlineplus.gov
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- سید سهراب هاشمی فشارکیمتخصص مغز و اعصاب (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهران مهیارمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه شعبانیمتخصص مغز و اعصاب (نورولوژی) | تهران