دیسک کمر چه علائمی دارد؟ + روشهای درمان آن
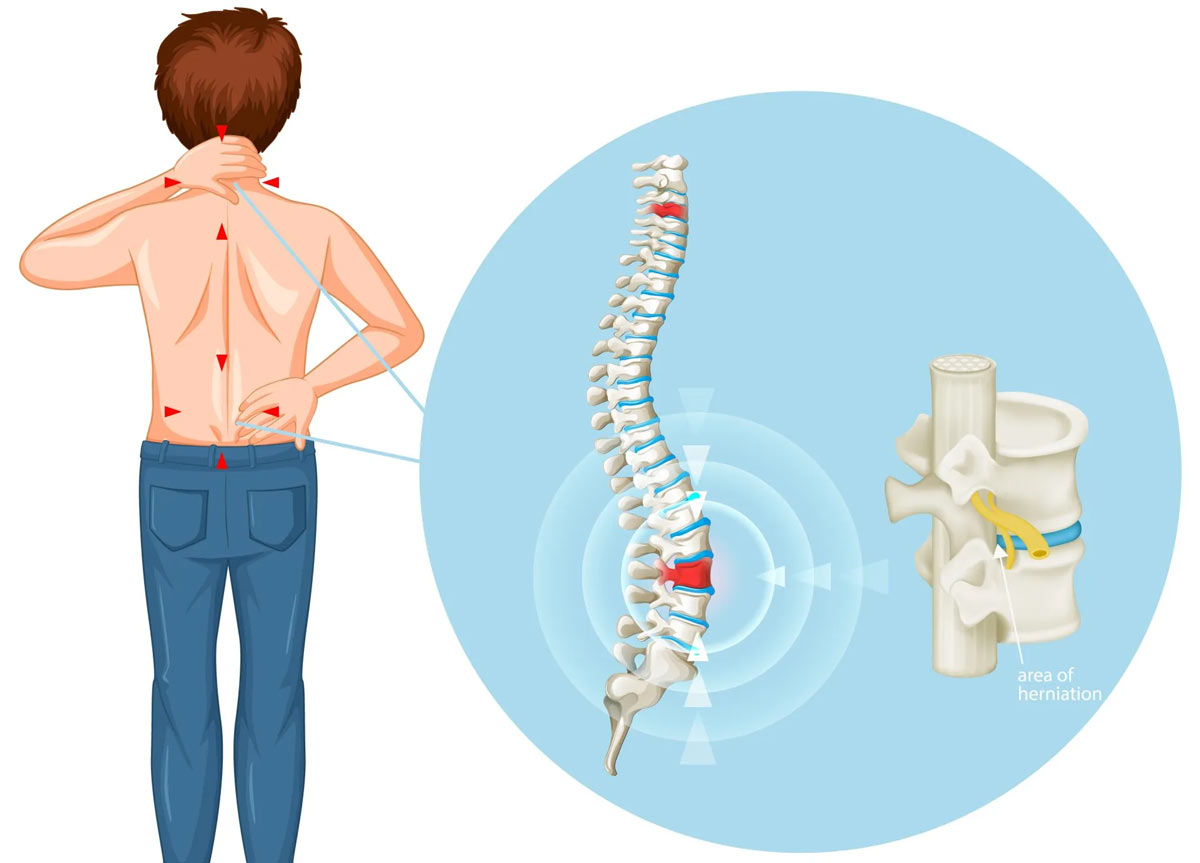
دیسک کمر یا بیماری دیسک بین مهرهای، یکی از شایعترین علل درد کمر و کمردرد است که میتواند بر کیفیت زندگی فرد تأثیر بگذارد. در این مقاله، ما به بررسی جامع این بیماری، علائم، دلایل بروز، روشهای تشخیص، درمانهای موجود و راهکارهای پیشگیری میپردازیم.
تعریف دیسک کمر
دیسک کمر، که با نامهای بیرونزدگی دیسک یا هرنی دیسک نیز شناخته میشود، به بیماری ای گفته میشود که در آن بخشی از دیسک بین مهرهای ستون فقرات، که نقش کاهنده فشار و جاذب ضربه را دارد، دچار آسیب دیدگی و بیرونزدگی میشود. این حالت میتواند به فشار بر روی ریشههای عصبی نزدیک و در نهایت به درد شدید و مشکلات عصبی منجر شود.
ساختار دیسک بین مهرهای
دیسکهای بین مهرهای از دو بخش اصلی تشکیل شدهاند:
نوکلئوس پولپوزوس (هسته ژلاتینی): این بخش مرکزی و نرم دیسک است که عمدتاً از آب و پروتئوگلیکانها تشکیل شده است. این بخش به دیسک اجازه میدهد که نیروهای فشاری را جذب و توزیع کند.
آنولوس فیبروزوس (حلقه فیبری): یک لایه محافظ سخت و فیبری که نوکلئوس پولپوزوس را احاطه کرده است. این لایه مرکب از چندین لایه کلاژن است که استحکام و پایداری دیسک را فراهم میکند.
چرا دیسک کمر اتفاق میافتد؟
بیرونزدگی دیسک معمولاً به دلیل ترکیبی از فرسودگی طبیعی و فشار فیزیکی روی دیسک رخ میدهد. با بالا رفتن سن، دیسکها کمکم آب خود را از دست میدهند و کمتر انعطافپذیر میشوند، که به این فرایند دژنراسیون دیسک گفته میشود. این دژنراسیون میتواند دیسک را بیشتر مستعد پارگی یا بیرونزدگی کند، خصوصاً وقتی فشار اضافی مانند بلند کردن اشتباه اجسام سنگین، تصادفات یا ضربات به کمر وارد شود.
علائم دیسک کمر
علائم دیسک کمر میتواند متفاوت باشد بسته به اینکه کدام دیسک بین مهرهای آسیب دیده و آیا دیسک بر روی اعصاب فشار وارد میکند یا خیر. در ادامه، به تفصیل و با جزئیات کاملتر در مورد علائم رایج و نحوه تأثیرگذاری آنها بر زندگی روزمره افراد بحث خواهیم کرد:
۱. درد شدید
درد میتواند در نواحی مختلف بدن احساس شود که شامل کمر، باسن، رانها و پاها است. درد ممکن است به صورت زیر باشد:
درد ناگهانی و تیز: این نوع درد ممکن است هنگام انجام فعالیتهای خاص مانند بلند کردن چیزی سنگین یا پس از نشستن برای مدت طولانی رخ دهد.
درد مداوم یا خفیف تر: این درد معمولاً در یک ناحیه محدود میشود و ممکن است با گذشت زمان تشدید یابد.
۲. بیحسی و سوزن سوزن شدن
آسیب به دیسک میتواند بر اعصاب فشار وارد آورده و باعث بیحسی یا احساس سوزن سوزن شدن در نواحی که این اعصاب به آنها سیگنال میفرستند، شود. این علائم معمولاً در پاها، رانها و گاهی اوقات در بازوها و دستها دیده میشود.
۳. ضعف عضلانی
تحت فشار قرار گرفتن اعصاب میتواند به ضعف عضلانی منجر شود. این ضعف ممکن است در انجام فعالیتهای روزمره مانند راه رفتن، بلند کردن اشیاء یا حتی نگه داشتن اشیاء تأثیر بگذارد.
۴. تغییر در راه رفتن
اختلال در عملکرد عصبی میتواند تغییراتی در الگوی راه رفتن فرد ایجاد کند. این ممکن است به عنوان لنگیدن یا عدم توانایی در حفظ تعادل نمایان شود.
۵. دردی که با حرکات خاص تشدید میشود
علائم دیسک کمر ممکن است با حرکات خاص مانند خم شدن، برداشتن اشیاء، سرفه کردن، عطسه یا حتی خندیدن تشدید شوند. این افزایش درد به دلیل فشار بیشتر بر مهرهها و دیسکها در حین این حرکات است.
۶. تشدید درد در شب
برخی افراد ممکن است تجربه کنند که دردشان در شبها تشدید مییابد، به خصوص زمانی که سعی در خوابیدن دارند. این ممکن است نتیجهی فشار طولانی مدت بر روی دیسک در طول روز باشد.
نکات کاربردی برای مدیریت علائم
استراحت کافی: استراحت کردن به مدت کوتاهی میتواند به کاهش فشار وارد بر دیسکها کمک کند.
استفاده از گرما یا سرما: کمپرس گرم یا سرد میتواند در کاهش التهاب و تسکین درد مؤثر باشد.
تنظیم محیط خواب: استفاده از تشک مناسب و حفظ وضعیت مناسب بدن هنگام خواب میتواند در کاهش درد شبانه کمک کننده باشد.
با داشتن درک بهتر از علائم دیسک کمر و اتخاذ رویکردهای مناسب برای مدیریت آنها، افراد میتوانند به کاهش شدت علائم و بهبود کیفیت زندگی خود کمک کنند.
روشهای تشخیص دیسک کمر
تشخیص دیسک کمر اغلب شامل ارزیابیهای بالینی و تستهای تصویربرداری است تا علت دقیق درد کمر و مشکلات عصبی مشخص شود. در ادامه، به تفصیل در مورد روشهای تشخیصی مورد استفاده برای دیسک کمر و جزئیات هر کدام میپردازیم:
بررسی پزشکی
ابتدا، پزشک سابقه پزشکی بیمار را جمعآوری کرده و سوالاتی در مورد علائم، شدت درد، و نحوه شروع آن میپرسد. پزشک همچنین ارزیابی فیزیکی انجام میدهد که شامل بررسی وضعیت بدن، قدرت عضلانی، حس، و رفلکسها میشود.
تستهای تصویربرداری
تصویربرداری بخش مهمی از تشخیص دیسک کمر است و میتواند به دقت علت درد و مشکلات ساختاری را نشان دهد.
امآرآی (MRI)
MRI یکی از رایجترین تستهای تصویربرداری است که برای تشخیص دیسک کمر استفاده میشود. این روش میتواند تصاویر دقیقی از بافت نرم، دیسکها، و ساختارهای عصبی ارائه دهد. MRI به پزشکان این امکان را میدهد که ببینند آیا دیسکی برآمده شده و اعصاب را تحت فشار قرار داده است یا خیر.
سیتی اسکن (CT Scan)
CT Scan یک روش دیگر تصویربرداری است که میتواند تصاویر مقطعی از ستون فقرات را ارائه دهد. این تست معمولاً زمانی توصیه میشود که MRI قابل انجام نباشد یا نیاز به دیدن جزئیات بیشتری از استخوانها باشد.
میلوگرافی
در میلوگرافی، یک رنگ خاص به کانال نخاعی تزریق میشود و سپس تصاویر رادیوگرافی یا CT انجام میشود. این تکنیک میتواند به تشخیص فشار بر روی نخاع و ریشههای عصبی کمک کند، به خصوص اگر MRI یا CT نتواند تصویر کافی ارائه دهد.
تستهای الکتریکی
این تستها شامل الکترومیوگرافی (EMG) و مطالعه هدایت عصبی (NCS) هستند که میتوانند در تشخیص آسیبهای عصبی کمککننده باشند. EMG عملکرد الکتریکی عضلات را ارزیابی میکند، در حالی که NCS سرعت و کیفیت پیامهای عصبی را بررسی میکند.
تستهای دیسکوگرافی
در برخی موارد نادر، پزشک ممکن است یک دیسکوگرافی را توصیه کند، که در آن یک رنگ به دیسکهای بین مهرهای تزریق شده و سپس تصویربرداری انجام میشود. این تست میتواند به تعیین اینکه آیا درد ناشی از دیسک خاصی است یا خیر، کمک کند.
درمانهای موجود دیسک کمر

درمان دیسک کمر بستگی به شدت علائم، موقعیت دیسک آسیب دیده و وضعیت سلامتی کلی فرد دارد. در اینجا به بررسی گزینههای درمانی مختلف، از درمانهای غیر جراحی گرفته تا جراحیهای احتمالی، با جزئیات بیشتری میپردازیم:
درمانهای غیر جراحی
۱. داروهای مسکن
برای کاهش درد و التهاب، پزشکان معمولاً داروهای ضد التهاب غیر استروئیدی (NSAIDs) مانند ایبوپروفن یا ناپروکسن را تجویز میکنند. در موارد شدیدتر، داروهای کورتیکواستروئیدی ممکن است برای کاهش التهاب و درد به صورت خوراکی یا تزریقی تجویز شوند.
۲. فیزیوتراپی
فیزیوتراپی نقش مهمی در درمان دیسک کمر دارد. فیزیوتراپیستها با استفاده از تمرینات کششی، تقویتی و آموزش وضعیتهای صحیح بدن به بیماران کمک میکنند تا قدرت و انعطافپذیری خود را بازیابند. همچنین، تکنیکهای فیزیوتراپی میتوانند به کاهش فشار روی دیسکها کمک کرده و از بروز مجدد آسیب جلوگیری کنند.
۳. تغییرات سبک زندگی
اصلاحاتی در سبک زندگی مانند کاهش وزن، اجتناب از فعالیتهایی که فشار زیادی به کمر وارد میکنند و داشتن فعالیت بدنی منظم میتواند در کاهش علائم و بهبود عملکرد فرد مؤثر باشد.
۴. تزریقات کورتیکواستروئید
برای کاهش التهاب و درد در ناحیه آسیب دیده، ممکن است تزریقات استروئیدی مستقیماً به فضای اپیدورال (فضای اطراف اعصاب ستون فقرات) انجام شود. این تزریقات معمولاً تحت نظر پزشک و با کمک تصویربرداری دقیق انجام میشود تا اطمینان حاصل شود که دارو به درستی در محل مورد نظر قرار میگیرد.
درمانهای جراحی
۱. دیسککتومی
این عمل جراحی شامل برداشندن بخشی از دیسک آسیب دیده که بر روی اعصاب فشار وارد میکند است. دیسککتومی میتواند به صورت جراحی باز یا با استفاده از تکنیکهای کم تهاجمی مانند میکرو دیسککتومی انجام شود که باعث کاهش زمان بهبودی و خطرات مرتبط با جراحیهای بزرگتر میشود.
۲. لامینکتومی
در این روش، بخشی از استخوانهایی که بخشی از ساختار ستون فقرات را تشکیل میدهند (لامینا) برداشته میشود تا فضای بیشتری برای اعصاب فراهم شود و فشار از روی آنها برداشته شود.
۳. فیوژن ستون فقرات
این جراحی شامل اتصال دائمی دو یا چند مهره به یکدیگر است تا از حرکت آنها و فشار بر دیسکها جلوگیری شود. این روش معمولاً برای مواردی استفاده میشود که سایر درمانها مؤثر واقع نشدهاند.
راهکارهای پیشگیری
پیشگیری از دیسک کمر شامل اقدامات مختلفی است که به حفظ سلامت ستون فقرات و کاهش خطر آسیب دیدگی کمک میکند. در ادامه، به تفصیل و با جزئیات کاملتر در مورد راهکارهای کاربردی برای پیشگیری از این بیماری بحث خواهیم کرد:
۱. اصلاح وضعیت بدنی
حفظ وضعیت صحیح بدن در طول روز بسیار مهم است. این شامل:
نشستن صحیح: استفاده از صندلیهایی که پشتیبانی خوبی برای کمر دارند، قرار دادن پاها بر روی زمین و نگه داشتن زانوها در سطح بالاتر از رانها.
استفاده از تکنیکهای صحیح هنگام بلند کردن اجسام: همیشه از زانوها برای خم شدن استفاده کنید نه از کمر، و اجسام را نزدیک به بدن نگه دارید.
۲. ورزش منظم
انجام ورزشهایی که به تقویت عضلات کمر و شکم کمک میکنند، برای حفظ ثبات و حمایت از ستون فقرات ضروری است. ورزشهای توصیه شده عبارتند از:
پیلاتس و یوگا: تمریناتی که بر روی انعطافپذیری و تقویت مرکز بدن تمرکز دارند.
شنا و آب درمانی: فعالیتهایی که فشار کمی بر روی ستون فقرات دارند.
پیادهروی و دویدن: بهبود گردش خون و تقویت عضلات پا و کمر.
۳. کاهش وزن
برای افرادی که اضافه وزن دارند، کاهش وزن میتواند فشار وارد بر ستون فقرات و دیسکها را کاهش دهد. این کار با اجتناب از مصرف غذاهای پرکالری و افزایش فعالیت بدنی امکانپذیر است.
۴. مدیریت استرس
استرس میتواند به تنش عضلانی و در نتیجه افزایش فشار بر کمر منجر شود. استفاده از تکنیکهای کاهش استرس مانند:
- مدیتیشن و تنفس عمیق
- یوگا
- مشاوره و گفتگو درمانی
۵. مراقبتهای پزشکی منظم
انجام چکاپهای منظم پزشکی میتواند به زودی علائم احتمالی مشکلات ستون فقرات را شناسایی کرده و به جلوگیری از پیشرفت بیماریهای جدیتر کمک کند.
۶. دوری از فعالیتهای پرخطر
اجتناب از انجام فعالیتهایی که ریسک بالایی برای آسیب دیدگی کمر دارند، مانند ورزشهای تماسی سنگین یا بلند کردن اجسام بسیار سنگین به تنهایی.
۷. استفاده از تجهیزات حمایتی
در مواقع نیاز، استفاده از تجهیزات حمایتی مانند کمربندهای حمایتی میتواند در پیشگیری از آسیبها و کاهش فشار بر ستون فقرات مفید باشد.
با اتخاذ این راهکارها، افراد میتوانند خطر آسیب دیدگی به دیسکهای کمری خود را کاهش دهند و به حفظ سلامت عمومی ستون فقرات خود کمک کنند.
نتیجهگیری
دیسک کمر میتواند تأثیر قابل توجهی بر زندگی روزمره افراد داشته باشد، اما با درک صحیح علل و علائم، همراه با پیادهسازی استراتژیهای مؤثر درمانی و پیشگیری، میتوان تأثیرات آن را به حداقل رساند. توجه به سلامت کمر و انجام تدابیر پیشگیرانه میتواند به حفظ سلامتی و بهبود کیفیت زندگی کمک کند.
لیست پزشکان مرتبط:
- خدامراد جمشیدیمتخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- رضا شهریار کامرانیمتخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- سید رامین حاج زرگر باشیفوق تخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- غلامعلی عکاشهمتخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- خلیل اله ناظممتخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- مهرداد مستحفظمتخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- بهرام بدوحیمتخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- افشین امین زاده گوهریمتخصص جراح استخوان و مفاصل (ارتوپد) | تهران
- مجید محسنی کبیرمتخصص ارتوپدی ، جراح استحوان و مفاصل و جراح دست، شانه و زانو | تهران
- سید فرید نقشبندیمتخصص ارتوپدی، جراح لگن و زانو | تهران

