آیا مننژیت با آزمایش خون مشخص میشود ؟
آیا تشخیص مننژیت تنها با آزمایش خون امکانپذیر است؟
مننژیت، یا التهاب پردههای محافظ مغز و نخاع، یکی از جدیترین و ترسناکترین وضعیتهای پزشکی است که نیاز به تشخیص و درمان فوری دارد. وقتی علائم نگرانکنندهای مانند تب بالا، سردرد شدید و سفتی گردن به طور ناگهانی ظاهر میشوند، یکی از اولین سوالاتی که برای بیماران و خانوادههایشان پیش میآید این است: “چگونه پزشکان مننژیت را تشخیص میدهند؟” و “آیا یک آزمایش خون ساده میتواند وجود این بیماری خطرناک را مشخص کند؟”
این نگرانی کاملاً قابل درک است، زیرا سرعت در تشخیص، نقشی حیاتی در پیشگیری از عوارض شدید و دائمی این بیماری ایفا میکند. اگرچه آزمایش خون یک ابزار مهم و جداییناپذیر در فرآیند ارزیابی بیمار مشکوک به مننژیت است، اما پاسخ کوتاه به سوال بالا “خیر” است. آزمایش خون بهتنهایی نمیتواند تشخیص مننژیت را تأیید یا رد کند. این آزمایش تنها بخشی از یک پازل تشخیصی بزرگتر است که به پزشکان کمک میکند تصویر کاملی از وضعیت بیمار به دست آورند. سیستم عصبی مرکزی توسط سد خونی-مغزی محافظت میشود و آزمایش خون تنها اتفاقات خارج از این سد را نشان میدهد، در حالی که مننژیت یک بحران در داخل آن است.
در این مقاله جامع و گسترده، ما به تفصیل به نقش آزمایشهای خونی در تشخیص مننژیت، محدودیتهای ذاتی آنها، و روش “استاندارد طلایی” که برای تشخیص قطعی این بیماری به کار میرود، یعنی پونکسیون کمری (کشیدن مایع نخاع)، خواهیم پرداخت. همچنین سایر ابزارهای تشخیصی پیشرفته که ممکن است در این مسیر استفاده شوند را بررسی خواهیم کرد تا شما درک کاملی از این فرآیند پیچیده اما حیاتی داشته باشید.
سلب مسئولیت مهم: اطلاعات ارائهشده در این مقاله صرفاً برای اهداف آموزشی و اطلاعرسانی است و نباید به عنوان جایگزین مشاوره، تشخیص یا درمان حرفهای پزشکی در نظر گرفته شود. هرگز توصیههای پزشک خود را نادیده نگیرید و در صورت مشاهده علائم مشکوک، فوراً با پزشک یا مرکز فوریتهای پزشکی تماس بگیرید.
نکات کلیدی در یک نگاه
- آزمایش خون بهتنهایی نمیتواند مننژیت را تشخیص دهد یا رد کند؛ این آزمایش یک ابزار غربالگری و حمایتی است.
- نقش اصلی آزمایش خون، ارزیابی نشانههای عمومی عفونت و التهاب در بدن، شناسایی باکتری در جریان خون (سپسیس) و بررسی عملکرد ارگانهای حیاتی است.
- استاندارد طلایی و تنها راه تشخیص قطعی مننژیت، پونکسیون کمری (کشیدن مایع نخاع) و آنالیز مایع مغزی-نخاعی (CSF) است.
- کشت خون (Blood Culture) میتواند عامل باکتریایی مسبب مننژیت را در صورت ورود به خون شناسایی کند، اما نتیجه آن زمانبر است و منفی بودن آن، بیماری را رد نمیکند.
- تشخیص سریع و افتراق بین مننژیت باکتریایی (یک اورژانس پزشکی) و مننژیت ویروسی (معمولاً کمخطرتر) برای شروع درمان مناسب و جلوگیری از عوارض شدید، حیاتی است.
مننژیت چیست؟ نگاهی به التهاب پردههای مغزی
برای درک فرآیند تشخیص، ابتدا باید بدانیم مننژیت دقیقاً چیست و چرا اینقدر اهمیت دارد. مغز و نخاع ما، که مرکز فرماندهی بدن هستند، توسط سه لایه غشای محافظ بسیار ظریف به نام مننژ پوشانده شدهاند. این سه لایه عبارتند از: سختشامه، عنکبوتیه و نرمشامه . فضای بین لایه عنکبوتیه و نرمشامه با مایعی به نام مایع مغزی-نخاعی پر شده است. این مایع شفاف وظایف حیاتی متعددی دارد: به عنوان یک ضربهگیر هیدرولیکی از مغز محافظت میکند، مواد مغذی را به سلولهای عصبی میرساند، و مواد زائد را از آنها دور میکند.
مننژیت به زبان ساده، التهاب این پردههای محافظ و مایع اطراف آنها است که معمولاً در اثر یک عفونت ایجاد میشود. این التهاب باعث تورم بافتها و افزایش فشار داخل جمجمه میشود که میتواند به سلولهای حساس مغز آسیب برساند و عملکرد طبیعی آنها را مختل کند.
انواع مننژیت: باکتریایی، ویروسی، قارچی و غیرعفونی
مننژیت بر اساس عامل ایجادکننده آن به انواع مختلفی تقسیم میشود که شناخت آنها برای انتخاب روش درمانی صحیح و پیشبینی نتیجه بیماری بسیار مهم است:
- مننژیت باکتریایی: این نوع، خطرناکترین و جدیترین شکل مننژیت است و به عنوان یک اورژانس پزشکی شناخته میشود. باکتریها میتوانند از طریق جریان خون (مثلاً از یک عفونت در گوش یا سینوس) یا به صورت مستقیم (در اثر شکستگی جمجمه) به مننژ راه پیدا کنند. این بیماری میتواند به سرعت، گاهی ظرف چند ساعت، پیشرفت کند. اگر به سرعت با آنتیبیوتیکهای وریدی قوی درمان نشود، میتواند منجر به آسیب دائمی مغز، از دست دادن شنوایی، تشنج، ناتوانیهای یادگیری یا حتی مرگ شود. باکتریهای شایعی مانند استرپتوکوک پنومونیه (پنوموکوک) و نایسریا مننژیتیدیس (مننگوکوک) از عوامل اصلی آن هستند و در محیطهای شلوغ مانند پادگانها یا خوابگاههای دانشجویی راحتتر منتقل میشوند.
- مننژیت ویروسی: این نوع شایعتر از مننژیت باکتریایی است و خوشبختانه معمولاً علائم خفیفتری دارد. سیستم ایمنی بدن اغلب قادر است ویروس را بدون نیاز به درمان ضدویروسی خاصی کنترل کند و بیشتر افراد به طور کامل بهبود مییابند. ویروسهای رایجی مانند انتروویروسها (که باعث بیماریهای گوارشی خفیف میشوند)، ویروس هرپس سیمپلکس (عامل تبخال) و ویروس واریسلا زوستر (عامل آبله مرغان و زونا) میتوانند باعث آن شوند.
- انواع دیگر:
- مننژیت قارچی: این نوع نادر است و بیشتر افراد با سیستم ایمنی ضعیف (مانند بیماران مبتلا به ایدز، گیرندگان اعضای پیوندی یا افرادی که داروهای سرکوبکننده ایمنی مصرف میکنند) را درگیر میکند. قارچهایی مانند کریپتوکوکوس که در خاک یا فضولات پرندگان یافت میشود، میتواند عامل آن باشد.
- مننژیت غیرعفونی: گاهی التهاب مننژ بدون وجود عفونت رخ میدهد. این حالت میتواند ناشی از بیماریهای خودایمنی (مانند لوپوس)، برخی سرطانها که به مغز گسترش یافتهاند، یا واکنش به برخی داروها (مانند داروهای ضدالتهابی غیراستروئیدی) باشد.
نقش کلیدی آزمایش خون در پازل تشخیصی مننژیت
وقتی بیماری با علائم مشکوک به مننژیت به مرکز درمانی مراجعه میکند، آزمایش خون یکی از اولین و سریعترین اقداماتی است که انجام میشود. میتوان آزمایش خون را به یک “گزارش اولیه از میدان نبرد” تشبیه کرد؛ این گزارش نشان میدهد که در بدن یک درگیری (عفونت) در جریان است، اما نمیتواند محل دقیق و شدت نبرد در “قلعه فرماندهی” (یعنی سیستم عصبی مرکزی) را مشخص کند.
در ادامه به مهمترین آزمایشهای خونی و اطلاعاتی که ارائه میدهند، اشاره میکنیم:
شمارش کامل خون (Complete Blood Count – CBC)
این آزمایش یکی از پایهایترین و در عین حال مهمترین آزمایشهای خون است. در زمینه مننژیت، CBC اطلاعات زیر را فراهم میکند:
- تعداد گلبولهای سفید (WBC): افزایش تعداد گلبولهای سفید خون، که سربازان سیستم ایمنی بدن هستند، معمولاً اولین و واضحترین نشانه وجود یک عفونت در بدن است.
- افتراق گلبولهای سفید: این بخش از آزمایش، نوع گلبولهای سفید را مشخص میکند و سرنخهای مهمی به دست میدهد. افزایش نوتروفیلها (نوعی گلبول سفید که اولین خط دفاعی در برابر باکتریها هستند)، معمولاً به نفع یک عفونت باکتریایی است. گاهی اصطلاح شیفت به چپ نیز به کار میرود که به معنای وجود تعداد زیادی نوتروفیل نابالغ در خون است و نشاندهنده تلاش مغز استخوان برای تولید سریع سرباز برای مقابله با یک عفونت باکتریایی شدید است. در مقابل، افزایش لنفوسیتها بیشتر در عفونتهای ویروسی دیده میشود.
- پلاکتها: شمارش پلاکتها نیز مهم است. کاهش شدید پلاکتها میتواند نشانهای از یک عارضه خطرناک به نام انعقاد داخل عروقی منتشر (DIC) باشد که گاهی در سپسیس شدید ناشی از مننژیت مننگوکوکی رخ میدهد.
نشانگرهای التهابی (CRP و پروکلسیتونین)
بدن در پاسخ به التهاب و عفونت، پروتئینهای خاصی را در کبد تولید و در خون آزاد میکند. اندازهگیری سطح این پروتئینها میتواند شدت التهاب را نشان دهد.
- پروتئین واکنشی C (C-Reactive Protein – CRP): سطح CRP در پاسخ به هر نوع التهاب یا عفونتی به سرعت بالا میرود. سطح بسیار بالای آن (مثلاً بالای ۱۰۰) ظن به وجود یک عفونت باکتریایی جدی را به شدت تقویت میکند، هرچند که اختصاصی نیست.
- پروکلسیتونین (Procalcitonin – PCT): این نشانگر نسبت به CRP برای عفونتهای باکتریایی اختصاصیتر است. سطح PCT به طور خاص در پاسخ به سموم تولید شده توسط باکتریها افزایش مییابد و در عفونتهای ویروسی معمولاً پایین باقی میماند. بنابراین، سطح بالای PCT یک شاخص قوی برای عفونتهای باکتریایی سیستمیک مانند سپسیس است.
کشت خون
هدف از کشت خون، شناسایی مستقیم خود میکروب مهاجم است. در این آزمایش، دو نمونه از خون بیمار از دو رگ مختلف گرفته شده و در بطریهای حاوی محیط کشت ویژه قرار داده میشود تا هرگونه باکتری موجود در آن رشد کند.
- کاربرد: اگر باکتری در خون رشد کند (نتیجه مثبت)، میتوان نوع دقیق آن را شناسایی کرد و با انجام تست حساسیت آنتیبیوتیکی (آنتیبیوگرام)، بهترین و مؤثرترین آنتیبیوتیک برای مقابله با آن را تعیین نمود.
- محدودیت: بزرگترین محدودیت کشت خون، زمانبر بودن آن است. دریافت نتیجه اولیه ممکن است ۲۴ تا ۴۸ ساعت و نتیجه نهایی حتی بیشتر طول بکشد. منفی بودن کشت خون نیز مننژیت باکتریایی را رد نمیکند، زیرا ممکن است عفونت هنوز وارد جریان خون نشده باشد یا بیمار قبل از آزمایش آنتیبیوتیک مصرف کرده باشد. به همین دلیل، درمان هرگز تا آماده شدن جواب کشت خون به تعویق نمیافتد.
سایر آزمایشهای خونی
پزشکان ممکن است آزمایشهای دیگری را برای ارزیابی وضعیت عمومی سلامت بیمار و تأثیر عفونت بر ارگانهای حیاتی درخواست کنند:
- الکترولیتها و عملکرد کلیه: عفونت شدید میتواند تعادل مایعات و نمکهای بدن (مانند سدیم) را به هم بزند و به کلیهها آسیب برساند.
- سطح قند خون: این اندازهگیری برای مقایسه با سطح قند مایع مغزی-نخاعی ضروری است و یکی از کلیدهای تشخیص افتراقی محسوب میشود.
- تستهای عملکرد کبد و فاکتورهای انعقادی: برای ارزیابی سلامت کبد و بررسی خطر اختلالات خونریزیدهنده.
- گازهای خون شریانی و لاکتات: برای ارزیابی سطح اکسیژنرسانی به بافتها و تشخیص شوک سپتیک.
محدودیتهای آزمایش خون: چرا بهتنهایی برای تشخیص کافی نیست؟
با وجود تمام اطلاعات مفیدی که آزمایش خون ارائه میدهد، تکیه صرف بر آن برای تشخیص مننژیت میتواند بسیار گمراهکننده و خطرناک باشد. درک این محدودیتها برای فهم ضرورت انجام سایر آزمایشها حیاتی است.
- عدم اختصاصی بودن : این بزرگترین محدودیت است. افزایش گلبولهای سفید و نشانگرهای التهابی مانند CRP، نشانههای عمومی و غیراختصاصی عفونت هستند. یک عفونت شدید ادراری (پیلونفریت)، ذاتالریه، یا حتی یک التهاب غیرعفونی شدید مانند پانکراتیت میتواند باعث نتایج مشابهی در آزمایش خون شود و علائمی شبیه به مننژیت ایجاد کند.
- نتایج نرمال کاذب : در مراحل بسیار اولیه مننژیت، بهویژه در نوع ویروسی، ممکن است بدن هنوز پاسخ التهابی قابلتوجهی نشان نداده باشد و نتایج آزمایش خون کاملاً طبیعی به نظر برسد. همچنین، در افراد با نقص ایمنی (مانند سالمندان یا افرادی که شیمیدرمانی میشوند)، پاسخ ایمنی بدن ممکن است آنقدر ضعیف باشد که نتواند باعث تغییرات واضح در آزمایش خون شود. یک نتیجه نرمال هرگز نمیتواند وجود مننژیت را با اطمینان رد کند.
- عدم امکان بررسی مستقیم سیستم عصبی مرکزی: این مهمترین نکته است. آزمایش خون آنچه را که در گردش خون عمومی بدن اتفاق میافتد، اندازهگیری میکند. اما مننژیت یک بیماری است که در پشت سد خونی-مغزی رخ میدهد. این سد یک فیلتر محافظتی بسیار پیشرفته است که از ورود مواد مضر از خون به مغز جلوگیری میکند. آزمایش خون نمیتواند به طور مستقیم التهاب، فشار، تعداد سلولها و ترکیبات شیمیایی مایع مغزی-نخاعی را در آن سوی این سد اندازهگیری کند.
استاندارد طلایی تشخیص: پونکسیون کمری (LP) و آنالیز مایع مغزی-نخاعی (CSF)
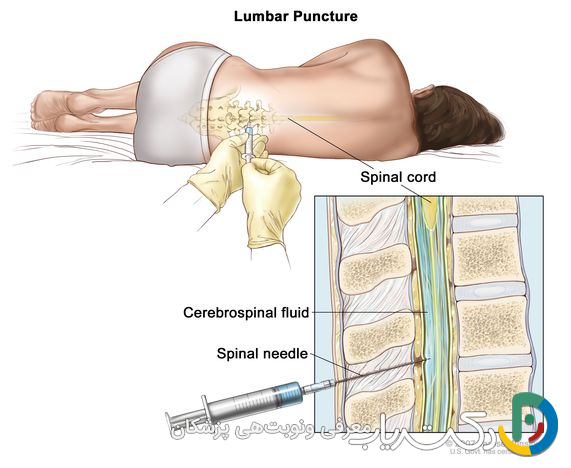
تنها راه قطعی برای تأیید تشخیص مننژیت، تعیین نوع آن (باکتریایی یا ویروسی) و در نهایت انتخاب درمان صحیح، انجام پونکسیون کمری است که در بین عموم به “کشیدن مایع نخاع” معروف است. این روش به پزشکان اجازه میدهد تا به طور مستقیم به فضای پشت سد خونی-مغزی دسترسی پیدا کرده و نمونهای از مایع مغزی-نخاعی (CSF) را برای آنالیز به آزمایشگاه بفرستند.
این آزمایش چگونه انجام میشود؟
بسیاری از افراد نگران دردناک یا خطرناک بودن این روش هستند، اما LP یک روش پزشکی روتین و در دستان متخصص، بسیار ایمن است.
- بیمار به پهلو دراز میکشد و زانوهای خود را به سمت سینه جمع میکند (وضعیت جنینی) یا روی لبه تخت مینشیند و به جلو خم میشود. این وضعیت به باز شدن فضای بین مهرههای کمر کمک میکند.
- پزشک ناحیه کمر را با ماده ضدعفونیکننده تمیز کرده و با تزریق یک داروی بیحسی موضعی، پوست و بافتهای زیرین را کاملاً بیحس میکند.
- سپس یک سوزن نازک و مخصوص را در فضای بین دو مهره در قسمت پایینی کمر (معمولاً بین مهره L3-L4 یا L4-L5) وارد میکند. این ناحیه بسیار پایینتر از انتهای طناب نخاعی در بزرگسالان است، بنابراین خطر آسیب به نخاع عملاً وجود ندارد.
- پزشک ممکن است در ابتدا فشار مایع نخاعی (فشار باز شدن) را با یک مانومتر اندازهگیری کند. سپس چند میلیلیتر از مایع CSF که به آرامی از انتهای سوزن خارج میشود را در لولههای استریل جمعآوری کرده و سوزن را خارج میکند. کل فرآیند معمولاً کمتر از ۳۰ دقیقه طول میکشد.
چه اطلاعاتی از تحلیل CSF به دست میآید؟
آنالیز مایع مغزی-نخاعی اطلاعات بسیار دقیق و حیاتی را برای تشخیص فراهم میکند که مانند مقایسه اثر انگشت مجرمان مختلف است:
- ظاهر مایع: CSF طبیعی، شفاف و بیرنگ مانند آب است. در مننژیت باکتریایی، این مایع به دلیل وجود تعداد بسیار زیاد گلبولهای سفید (چرک) و باکتریها، اغلب کدر، شیری یا زرد رنگ میشود.
- تعداد و نوع سلولهای سفید: افزایش شدید گلبولهای سفید (گاهی هزاران سلول) با برتری نوتروفیلها (بیش از ۸۰٪) مشخصه کلاسیک مننژیت باکتریایی است. در مقابل، افزایش خفیف تا متوسط (دهها تا صدها سلول) با برتری لنفوسیتها به نفع مننژیت ویروسی است.
- سطح پروتئین: التهاب، نفوذپذیری سد خونی-مغزی را افزایش میدهد و باعث نشت پروتئین از خون به CSF میشود. در هر دو نوع مننژیت، سطح پروتئین افزایش مییابد، اما این افزایش در نوع باکتریایی معمولاً بسیار شدیدتر است.
- سطح گلوکز (قند): این یکی از مهمترین شاخصهای افتراقی است. باکتریها برای رشد و تکثیر از گلوکز به عنوان منبع انرژی استفاده میکنند. بنابراین، در مننژیت باکتریایی، سطح گلوکز در CSF به شدت کاهش مییابد. ویروسها از گلوکز استفاده نمیکنند، لذا در مننژیت ویروسی سطح آن معمولاً طبیعی است. پزشکان همیشه سطح گلوکز CSF را با سطح گلوکز خون مقایسه میکنند؛ نسبت CSF/خون کمتر از 0.4 قویاً به نفع نوع باکتریایی است.
- رنگآمیزی گرم و کشت CSF: نمونه CSF را میتوان زیر میکروسکوپ رنگآمیزی و بررسی کرد (رنگآمیزی گرم) که گاهی میتواند نوع باکتری را در عرض کمتر از یک ساعت نشان دهد. همچنین، نمونه برای کشت فرستاده میشود تا عامل دقیق بیماری شناسایی و حساسیت آن به آنتیبیوتیکها مشخص شود.
| ویژگی | حالت طبیعی | مننژیت باکتریایی | مننژیت ویروسی |
|---|---|---|---|
| ظاهر مایع | شفاف و بیرنگ | کدر، شیری یا زرد رنگ | معمولاً شفاف |
| فشار اولیه | 70-180 mmH₂O | معمولاً بالا (بیش از 200) | نرمال یا کمی بالا |
| تعداد گلبول سفید (WBC) | کمتر از ۵ سلول در میکرولیتر | بالا (معمولاً > ۱۰۰۰) | کمی بالا (معمولاً < ۱۰۰۰) |
| نوع سلول غالب | لنفوسیت | نوتروفیل | لنفوسیت |
| سطح پروتئین | 15-45 mg/dL | بالا (معمولاً > ۱۰۰) | نرمال یا کمی بالا |
| سطح گلوکز | 50-80 mg/dL (حدود ۶۰٪ قند خون) | پایین (معمولاً < ۴۰) | معمولاً نرمال |
سایر ابزارهای تشخیصی تکمیلی
علاوه بر آزمایش خون و پونکسیون کمری، ممکن است از روشهای دیگری نیز برای تکمیل فرآیند تشخیص یا بررسی عوارض احتمالی استفاده شود:
تصویربرداری مغز (CT Scan یا MRI)
این روشها معمولاً برای تشخیص خود التهاب مننژ استفاده نمیشوند، زیرا ممکن است در مراحل اولیه طبیعی باشند. کاربرد اصلی آنها در شرایط خاص، بهویژه قبل از انجام پونکسیون کمری، است. اگر بیمار علائم عصبی خاصی مانند تشنج، فلج موضعی یا کاهش سطح هوشیاری شدید داشته باشد، پزشک ابتدا یک سیتی اسکن از مغز درخواست میکند. هدف از این کار، رد کردن شرایطی مانند تومور مغزی، آبسه، خونریزی یا تورم شدید مغز (ادم مغزی) است که میتوانند باعث افزایش شدید فشار داخل جمجمه شده باشند. در چنین شرایطی، انجام LP میتواند خطرناک باشد. MRI جزئیات بیشتری از بافت نرم مغز نشان میدهد و برای ارزیابی عوارض بعدی مننژیت مانند هیدروسفالی (تجمع مایع در مغز) مفید است.
آزمایشهای مولکولی (PCR)
واکنش زنجیرهای پلیمراز انقلابی در تشخیص بیماریهای عفونی ایجاد کرده است. این آزمایش بسیار حساس و سریع میتواند روی نمونه مایع مغزی-نخاعی انجام شود. PCR با تکثیر و شناسایی ماده ژنتیکی (DNA یا RNA) ویروسها یا باکتریها، میتواند عامل بیماری را با دقت بسیار بالایی در عرض چند ساعت مشخص کند. امروزه پنلهای PCR چندگانه وجود دارند که میتوانند به طور همزمان چندین عامل شایع باکتریایی و ویروسی مسبب مننژیت را از یک نمونه کوچک CSF بررسی کنند. این سرعت و دقت به پزشکان کمک میکند تا درمان را هدفمند کرده و از مصرف بیرویه آنتیبیوتیکها در موارد ویروسی جلوگیری کنند.
پرسشهای متداول
۱. آیا آزمایش خون میتواند نوع مننژیت (باکتریایی یا ویروسی) را مشخص کند؟ خیر، به طور قطعی نمیتواند. اگرچه الگوهای خاصی در آزمایش خون (مانند افزایش شدید نوتروفیلها، CRP و پروکلسیتونین) ظن به مننژیت باکتریایی را بسیار قویتر میکند، اما این نتایج تنها سرنخ هستند. تشخیص نهایی و قطعی نوع مننژیت فقط و فقط با آنالیز مایع مغزی-نخاعی (CSF) که از طریق پونکسیون کمری به دست میآید، امکانپذیر است.
۲. پونکسیون کمری (کشیدن مایع نخاع) چقدر دردناک و خطرناک است؟ این روش با استفاده از بیحسی موضعی انجام میشود، بنابراین درد آن در حین انجام عمل حداقل است و بیشتر شبیه به یک فشار احساس میشود. در دستان یک پزشک باتجربه، LP یک روش بسیار ایمن است و خطر عوارض جدی مانند عفونت، خونریزی یا آسیب عصبی بسیار پایین است. شایعترین عارضه آن سردرد پس از انجام عمل است که در اثر نشت مقدار کمی CSF ایجاد میشود و معمولاً با استراحت در حالت درازکش، نوشیدن مایعات فراوان و مصرف کافئین بهبود مییابد.
۳. علائم اصلی مننژیت که باید به آنها توجه کرد چیست؟ علائم کلاسیک مننژیت شامل سهگانه تب ناگهانی و بالا، سردرد شدید و طاقتفرسا، و سفتی گردن (عدم توانایی در خم کردن چانه به سمت سینه) است. علائم دیگر میتواند شامل تهوع و استفراغ، حساسیت شدید به نور (فتوفوبیا)، گیجی و خوابآلودگی، و بثورات پوستی بنفش یا قرمز رنگ که با فشار محو نمیشوند (بهویژه در مننژیت مننگوکوکی) باشد. در نوزادان و شیرخواران، علائم ممکن است غیراختصاصی و شامل بیقراری و گریه مداوم، خوب شیر نخوردن، استفراغ، سستی و بیحالی، یا برآمدگی و سفت شدن ملاج (نقطه نرم روی سر) باشد.
۴. آیا مننژیت واگیردار است؟ بله، انواع عفونی (باکتریایی و ویروسی) مننژیت میتوانند از فردی به فرد دیگر منتقل شوند. راه انتقال معمولاً از طریق قطرات تنفسی (عطسه، سرفه)، بوسیدن یا به اشتراک گذاشتن ظروف غذا و نوشیدنی با فرد آلوده است. با این حال، همه انواع آن به یک اندازه مسری نیستند. مننژیت باکتریایی ناشی از نایسریا مننژیتیدیس (مننگوکوک) و هموفیلوس آنفلوآنزا بسیار واگیردار هستند و برای اطرافیان نزدیک بیمار ممکن است نیاز به مصرف آنتیبیوتیک پیشگیرانه باشد.
۵. چه مدت طول میکشد تا نتایج آزمایشهای تشخیصی مننژیت آماده شوند؟ نتایج آزمایش خون معمولاً ظرف یک تا دو ساعت آماده میشوند. آنالیز اولیه مایع مغزی-نخاعی (شمارش سلول، پروتئین، گلوکز و رنگآمیزی گرم) نیز به سرعت، معمولاً در کمتر از یک ساعت، انجام میشود و به پزشک در تصمیمگیری اولیه برای شروع درمان کمک میکند. نتایج دقیقتر مانند تست PCR ممکن است چند ساعت و نتایج کشت خون و کشت CSF که برای شناسایی دقیق باکتری و حساسیت آنتیبیوتیکی به کار میروند، ممکن است ۲۴ تا ۷۲ ساعت یا بیشتر زمان ببرد.
راهنمای نهایی شما برای درک فرآیند تشخیص مننژیت
در پایان، باید یک بار دیگر بر این نکته کلیدی تأکید کنیم که اگرچه آزمایش خون یک ابزار ارزشمند، سریع و ضروری در ارزیابی اولیه بیماران مشکوک به مننژیت است، اما هرگز نمیتواند به تنهایی برای تشخیص قطعی این بیماری مورد استناد قرار گیرد. آزمایش خون به پزشکان کمک میکند تا شدت التهاب را بسنجند، به وجود عفونت سیستمیک پی ببرند و وضعیت کلی بیمار را ارزیابی کنند، اما این تنها فصل اول داستان است.
تشخیص قطعی و افتراق حیاتی بین مننژیت باکتریایی مرگبار و مننژیت ویروسی کمخطرتر، تنها از طریق پونکسیون کمری و آنالیز دقیق مایع مغزی-نخاعی امکانپذیر است. مننژیت، بهویژه نوع باکتریایی آن، یک مسابقه با زمان است و هر لحظه در تشخیص و شروع درمان اهمیت دارد. درک فرآیند تشخیصی به شما کمک میکند تا اهمیت اقدامات سریع و گاهی تهاجمی تیم پزشکی را درک کرده و با آنها همکاری کنید.
اگر شما یا یکی از عزیزانتان علائم نگرانکنندهای را تجربه میکنید، از مراجعه به پزشک یا نزدیکترین مرکز اورژانس تردید نکنید. برای ارزیابی دقیق شرایط و دریافت تشخیص صحیح، حتماً با یک متخصص مغز و اعصاب مشورت کنید تا بهترین و سریعترین اقدامات درمانی برای شما انجام شود.
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- اکبر سلطان زادهمتخصص مغز و اعصاب (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهران مهیارمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه شعبانیمتخصص مغز و اعصاب (نورولوژی) | تهران

