تومورهای مغزی چگونه بوجود می آیند ؟ از یک سلول تا یک توده
تومورهای مغزی: راهنمای جامع علتها، انواع و فرآیند تشکیل
مغز انسان، پیچیدهترین ساختار شناختهشده در جهان، مرکز فرماندهی بدن ماست. این عضو شگفتانگیز با شبکهای متشکل از میلیاردها سلول عصبی، مسئول افکار، احساسات، حرکات و تمام عملکردهای حیاتی ما، از تنفس ناخودآگاه تا خلق یک اثر هنری، است. اما گاهی اوقات، در این مرکز کنترل فوقالعاده منظم، فرآیندها دچار اختلال میشوند و سلولها مسیری غیرطبیعی و خطرناک را در پیش میگیرند. یکی از جدیترین این اختلالات، تشکیل تومور مغزی است؛ یعنی رشد کنترلنشده و غیرطبیعی سلولها در داخل یا اطراف مغز.
درک اینکه چگونه یک سلول سالم و طبیعی میتواند به یک توده بالقوه خطرناک تبدیل شود، سوالی است که ذهن بسیاری از افراد را به خود مشغول میکند. این فرآیند، که در سطح مولکولی و ژنتیکی آغاز میشود، پیامدهای عمیقی بر سلامت فرد دارد و میتواند پیچیدهترین عملکردهای انسانی را تحت تأثیر قرار دهد. در عصری که اطلاعات نادرست پزشکی به راحتی منتشر میشود، دسترسی به دانش مبتنی بر شواهد اهمیت دوچندان مییابد. هدف این مقاله، ابهامزدایی از این موضوع پیچیده و ارائه یک راهنمay جامع، دقیق و علمی در مورد چگونگی، چرایی و فرآیند تشکیل تومورهای مغزی است.
سلب مسئولیت پزشکی اطلاعات ارائه شده در این مقاله صرفاً جنبه آموزشی دارد و نباید جایگزین مشاوره، تشخیص یا درمان حرفهای پزشکی شود. برای هرگونه سوال یا نگرانی در مورد وضعیت سلامتی خود، همیشه با پزشک یا یک متخصص مغز و اعصاب مشورت کنید.
نکات کلیدی در یک نگاه
- منشأ مولکولی: تومورهای مغزی از جهشهای ژنتیکی در DNA سلولها آغاز میشوند که منجر به تقسیم و رشد کنترلنشده آنها میگردد.
- طبقهبندی اصلی: تومورها به دو دسته اصلی تقسیم میشوند: اولیه (که از خود مغز شروع میشوند) و ثانویه (متاستاتیک، که از سایر نقاط بدن به مغز گسترش مییابند).
- عوامل خطر محدود: عوامل خطر قطعی برای تومورهای مغزی نادر هستند و عمدتاً شامل قرار گرفتن در معرض دوز بالای پرتوهای یونیزان و برخی سندرمهای ژنتیکی ارثی میشوند.
- علت بروز علائم: علائم تومور مغزی به دلیل اثر فشاری توده بر بافت سالم مغز و افزایش فشار داخل جمجمه ایجاد میشود و بسته به محل تومور، بسیار متنوع است.
تومور مغزی چیست؟ تعریف اولیه و طبقهبندی
تومور مغزی به هرگونه توده یا رشد غیرطبیعی سلولها در داخل جمجمه اطلاق میشود. این تومورها را میتوان بر اساس معیارهای مختلفی طبقهبندی کرد، اما دو مورد از مهمترین دستهبندیها بر اساس منشأ و رفتار بیولوژیکی (گرید یا درجه تهاجمی بودن) آنهاست.
تومورهای اولیه در مقابل تومورهای ثانویه (متاستاتیک)
- تومورهای مغزی اولیه : این تومورها مستقیماً از سلولهای خود مغز یا بافتهای مجاور آن منشأ میگیرند. این سلولها شامل سلولهای گلیال (که از نورونها حمایت میکنند و منجر به تومورهایی به نام گلیوم میشوند)، سلولهای مننژ (پردههای محافظ مغز که منجر به مننژیوم میشوند)، سلولهای شوان (که غلاف اعصاب را میسازند و منجر به شوانوما میشوند) یا غده هیپوفیز (که منجر به آدنوم هیپوفیز میشود) هستند.
- تومورهای مغزی ثانویه : این تومورها شایعتر از تومورهای اولیه هستند و زمانی رخ میدهند که سلولهای سرطانی از یک تومور بدخیم در ناحیه دیگری از بدن از طریق جریان خون به مغز میرسند. مغز به دلیل جریان خون غنی، یک محل رایج برای متاستاز است. شایعترین سرطانهایی که به مغز متاستاز میدهند عبارتند از: سرطان ریه، سینه، پوست (ملانوما)، کلیه و روده بزرگ. تومورهای مغزی ثانویه همیشه بدخیم هستند زیرا از یک سرطان اولیه نشأت گرفتهاند.
تومورهای خوشخیم در مقابل تومورهای بدخیم (گریدبندی WHO)
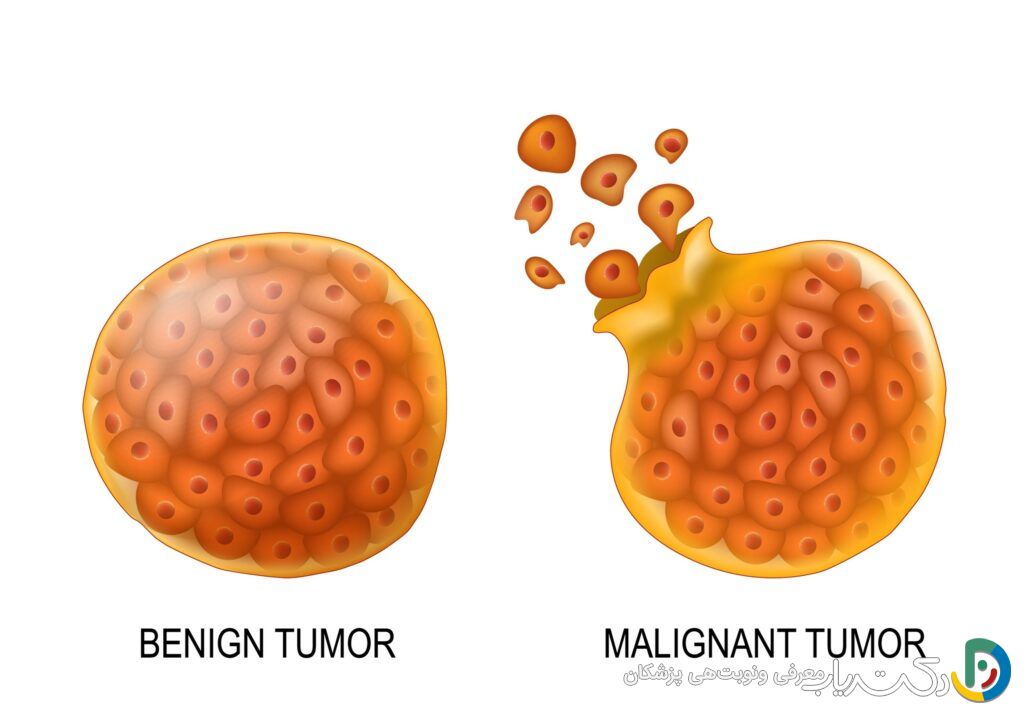
تمایز بین تومورهای خوشخیم و بدخیم برای تعیین برنامه درمانی و پیشآگهی بیمار حیاتی است. سازمان بهداشت جهانی (WHO) تومورهای سیستم عصبی مرکزی را بر اساس رفتار بیولوژیکیشان از گرید I (کمترین تهاجم) تا گرید IV (تهاجمیترین) طبقهبندی میکند.
- تومورهای خوشخیم (Benign – گرید I): این تومورها از سلولهایی با ظاهر تقریباً طبیعی تشکیل شدهاند، رشد بسیار آهستهای دارند و دارای مرزهای کاملاً مشخصی هستند. آنها به بافتهای اطراف تهاجم نمیکنند. مننژیوم گرید I یک مثال کلاسیک است. با این حال، همانطور که ذکر شد، عبارت “خوشخیم” در مغز میتواند گمراهکننده باشد. یک تومور خوشخیم بزرگ در نزدیکی ساقه مغز (که تنفس و ضربان قلب را کنترل میکند) میتواند کشنده باشد.
- تومورهای بدخیم (Malignant – گرید II تا IV): این تومورها سرطانی هستند، رشد سریعتری دارند و به بافتهای سالم مغز نفوذ کرده و آنها را تخریب میکنند. گلیوبلاستوما ، که یک گلیوم گرید IV است، تهاجمیترین و شایعترین تومور بدخیم اولیه در بزرگسالان محسوب میشود.
| ویژگی | تومور خوشخیم (Benign) | تومور بدخیم (Malignant) |
|---|---|---|
| سرعت رشد | آهسته | سریع |
| مرزها | مشخص و واضح | نامشخص و نفوذی |
| تهاجم به بافت اطراف | ندارد (فشار میآورد) | دارد (نفوذ و تخریب میکند) |
| قابلیت متاستاز | ندارد | میتواند (در موارد نادر) |
| عود پس از درمان | کمتر شایع است | شایعتر است |
هسته اصلی مشکل: چگونه یک سلول طبیعی سرطانی میشود؟
در قلب فرآیند تشکیل هر توموری، مجموعهای از اختلالات در سطح ژنتیکی قرار دارد. سلولهای بدن ما به طور طبیعی یک چرخه زندگی منظم شامل رشد، تقسیم و در نهایت مرگ برنامهریزیشده (فرآیندی به نام آپوپتوز) را دنبال میکنند. این چرخه به دقت توسط دستورالعملهای موجود در DNA سلول کنترل میشود.
نقش حیاتی DNA و جهشهای ژنتیکی
DNA مانند یک کتابچه راهنمای عظیم برای سلول عمل میکند. جهش ژنتیکی به هرگونه تغییر دائمی در توالی DNA گفته میشود. این جهشها به دو دسته تقسیم میشوند: جهشهای ارثی که از والدین به ارث میرسند و در تمام سلولهای بدن وجود دارند، و جهشهای اکتسابی که در طول زندگی فرد در سلولهای خاصی رخ میدهند و ارثی نیستند. اکثریت قریب به اتفاق جهشهایی که منجر به تومور مغزی میشوند، از نوع اکتسابی هستند.
از کار افتادن کنترلکنندههای چرخه سلولی
چرخه سلولی دارای چندین نقطه بازرسی است که مانند کنترل کیفیت در یک کارخانه عمل میکنند و اطمینان میدهند که سلول تنها زمانی تقسیم میشود که همه چیز درست باشد. وقتی جهشها در ژنهای کلیدی که این نقاط بازرسی را کنترل میکنند رخ میدهند، تعادل به هم میریزد. سلول ممکن است سیگنالهای “توقف” برای تقسیم را نادیده بگیرد یا از فرآیند “مرگ برنامهریزیشده” فرار کند. علاوه بر این، سلولهای سرطانی با فعال کردن آنزیمی به نام تلومراز، از کوتاه شدن تلومرها (کلاهکهای محافظ انتهای کروموزومها) جلوگیری کرده و به نوعی “جاودانگی” دست مییابند و میتوانند بینهایت بار تقسیم شوند.
تفاوت بین ژنهای سرکوبگر تومور و انکوژنها
برای درک بهتر این فرآیند، میتوان از استعاره “خودرو” استفاده کرد:
- ژنهای سرکوبگر تومور : این ژنها مانند ترمز و کمربند ایمنی خودرو عمل میکنند. آنها تقسیم سلولی را کند میکنند، DNA آسیبدیده را ترمیم میکنند و در صورت لزوم، دستور آپوپتوز را صادر میکنند. برای اینکه این سیستم ایمنی از کار بیفتد، معمولاً هر دو نسخه از ژن (یکی از پدر و دیگری از مادر) باید جهش پیدا کنند (که به آن فرضیه دو ضربه یا Two-Hit Hypothesis میگویند). ژن
TP53معروفترین نمونه است که در بسیاری از سرطانها، از جمله تومورهای مغزی، جهش یافته است. - انکوژنها : این ژنها در حالت طبیعی (پروتو-انکوژن) مانند پدال گاز عمل کرده و به رشد و تقسیم طبیعی سلول کمک میکنند. جهش تنها در یک نسخه از این ژنها کافی است تا آن را به یک انکوژن تبدیل کند، که مانند گیر کردن پدال گاز است و رشد سلولی را به شدت و به طور مداوم تسریع میبخشد. گیرنده فاکتور رشد اپیدرمی (
EGFR) نمونهای از یک پروتو-انکوژن است که در گلیوبلاستوما اغلب به یک انکوژن فعال تبدیل میشود.
تشکیل یک تومور مغزی معمولاً نیازمند انباشت چندین جهش در ژنهای مختلف طی سالها است که هم “ترمزها” را از کار میاندازد و هم “پدال گاز” را فشرده میکند.
نکته مهم: قبل از بررسی عوامل خطر، لازم است بدانید که برای اکثر قریب به اتفاق تومورهای مغزی اولیه، علت دقیقی شناسایی نشده است. با این حال، تحقیقات برخی عوامل را مشخص کردهاند که میتوانند خطر را افزایش دهند.
عوامل خطر (ریسک فاکتورها): چه چیزی احتمال تشکیل تومور مغزی را افزایش میدهد؟

عوامل خطر اثباتشده
تنها چند عامل خطر به طور قطعی با افزایش احتمال ابتلا به تومور مغزی مرتبط شناخته شدهاند:
- قرار گرفتن در معرض پرتوهای یونیزان : این قویترین عامل خطر محیطی شناختهشده است. منظور از آن، دوزهای بالای تابش درمانی است که برای درمان سرطانهای دیگر (مانند لوسمی در دوران کودکی) به کار میرود. این تومورها معمولاً یک دوره نهفتگی طولانی دارند و ممکن است ۱۰ تا ۲۰ سال پس از تابش اولیه ظاهر شوند.
- سابقه خانوادگی و سندرمهای ژنتیکی: در درصد کمی از موارد (حدود ۵ تا ۱۰ درصد)، تومورهای مغزی با سندرمهای ژنتیکی ارثی مرتبط هستند. این سندرمها به دلیل به ارث بردن یک نسخه جهشیافته از یک ژن سرکوبگر تومور ایجاد میشوند:
- نوروفیبروماتوز (نوع ۱ و ۲): NF1 خطر ابتلا به گلیوم عصب بینایی را افزایش میدهد، در حالی که NF2 مشخصاً با شوانومای دهلیزی دوطرفه (تومورهای عصب شنوایی) مرتبط است.
- سندرم Li-Fraumeni: ناشی از جهش ارثی در ژن
TP53است و خطر ابتلا به انواع مختلف سرطان، از جمله گلیوم و سایر تومورهای مغزی را به شدت افزایش میدهد. - توبروس اسکلروزیس : وضعیتی که باعث ایجاد تومورهای خوشخیم (به نام هامارتوم) در بسیاری از اندامها از جمله مغز میشود.
عوامل خطر احتمالی و بحثبرانگیز
- استفاده از تلفن همراه: با وجود نگرانیهای عمومی، اکثر مطالعات بزرگ اپیدمیولوژیک، از جمله مطالعه بزرگ INTERPHONE، نتوانستهاند ارتباط قطعی و ثابتی بین استفاده از تلفن همراه و افزایش خطر تومور مغزی پیدا کنند. مطالعه اثرات بلندمدت (بیش از ۱۵-۲۰ سال) همچنان ادامه دارد.
- آسیب و ضربه به سر: اگرچه در گذشته تصور میشد ضربه به سر میتواند خطر مننژیوم را افزایش دهد، اما مطالعات مدرن شواهد قوی برای حمایت از این ایده ارائه نکردهاند.
- قرار گرفتن در معرض مواد شیمیایی: تحقیقات در مورد ارتباط مواد شیمیایی مانند آفتکشها، وینیل کلراید یا شیرینکنندههای مصنوعی (مانند آسپارتام) نتایج متناقضی داشته و هیچ ارتباط قطعی اثبات نشده است.
فرآیند رشد و تهاجم تومور در مغز
تشکیل توده و اثر فشاری
جمجمه یک محفظه استخوانی ثابت است. با رشد تومور، این توده به بافتهای سالم مغز فشار وارد میکند (اثر فشاری). این فشار همچنین میتواند با آسیب رساندن به سد خونی-مغزی ، باعث نشت مایع از رگها به بافت مغز شود که به آن اِدِم وازوژنیک میگویند. ترکیب توده و ادم، فشار داخل جمجمه را به شدت بالا میبرد و میتواند منجر به فتق مغزی شود؛ وضعیتی مرگبار که در آن بخشهایی از مغز به دلیل فشار شدید از جای طبیعی خود جابجا میشوند.
آنژیوژنز: رگزایی برای تغذیه تومور
یک تومور برای رشد فراتر از اندازه ۱ تا ۲ میلیمتر، به منبع خون اختصاصی نیاز دارد. برای این کار، تومورها سیگنالهای شیمیایی، به ویژه فاکتور رشد اندوتلیال عروقی (VEGF)، ترشح میکنند. این سیگنالها بدن را وادار به ساخت شبکهای از رگهای خونی جدید و ناقص به سمت توده میکند. این فرآیند آنژیوژنز نام دارد و هدف برخی از درمانهای مدرن (داروهای ضد آنژیوژنز) قرار میگیرد.
تهاجم به بافتهای اطراف (مخصوص تومورهای بدخیم)
سلولهای تومور بدخیم، به ویژه در گلیومهای با گرید بالا، توانایی نفوذ به بافتهای سالم مجاور را دارند. آنها مانند شاخکهای میکروسکوپی در طول مسیرهای ماده سفید مغز حرکت میکنند. این ویژگی تهاجمی باعث میشود که مرز واقعی تومور فراتر از آن چیزی باشد که در MRI دیده میشود و برداشتن کامل تومور از طریق جراحی تقریباً غیرممکن است. به همین دلیل، درمانهای کمکی مانند رادیوتراپی و شیمیدرمانی پس از جراحی برای هدف قرار دادن این سلولهای باقیمانده ضروری است.
علائم تومور مغزی از کجا ناشی میشوند؟
علائم عمومی ناشی از افزایش فشار داخل جمجمه (ICP)
- سردرد: معمولاً صبحها شدیدتر است (به دلیل تجمع مایع در حالت درازکش)، با سرفه یا زور زدن بدتر میشود و به مسکنهای معمولی پاسخ نمیدهد.
- تهوع و استفراغ: بهویژه استفراغهای جهنده که ممکن است با سردرد همراه نباشد.
- تغییرات بینایی: افزایش فشار داخل جمجمه میتواند به عصب بینایی فشار وارد کرده و باعث تورم دیسک بینایی (پاپیلادما) شود که منجر به تاری دید، دوبینی یا از دست دادن دید محیطی میشود.
- خوابآلودگی و لتارژی: کاهش سطح هوشیاری که میتواند تا کما پیشرفت کند.
علائم اختصاصی بسته به محل تومور
| محل تومور | عملکرد اصلی | علائم احتمالی |
|---|---|---|
| لوب پیشانی (Frontal) | شخصیت، قضاوت، حرکت، تکلم | تغییرات شخصیتی (بیتفاوتی، بیقیدی)، اختلال در قضاوت، ضعف در یک طرف بدن، مشکل در بیان کلمات (آفازی بروکا) |
| لوب گیجگاهی (Temporal) | حافظه، شنوایی، درک زبان | مشکلات حافظه کوتاهمدت، تشنجهای پیچیده (با احساسات عجیب، بوها یا دژاوو)، مشکل در درک کلام (آفازی ورنیکه) |
| لوب آهیانه (Parietal) | حس لامسه، جهتیابی، محاسبات | بیحسی یا گزگز، مشکل در تشخیص چپ و راست، مشکل در خواندن و نوشتن (آلکسیا، آگرافیا)، نادیده گرفتن یک طرف بدن (همینگلکت) |
| لوب پسسری (Occipital) | بینایی | از دست دادن بخشی از میدان دید (همیآنوپی)، دیدن جرقههای نور، توهمات بینایی |
| مخچه (Cerebellum) | تعادل و هماهنگی | مشکلات تعادل (آتاکسی)، لرزش هنگام حرکت هدفمند، گفتار بریده بریده (دیزآرتری) |
| ساقه مغز (Brainstem) | کنترل عملکردهای حیاتی | مشکلات بلع (دیسفاژی)، دوبینی، ضعف صورت، عدم هماهنگی، تغییر در الگوی تنفس یا ضربان قلب |
تشنج نیز یکی از علائم شایع است که میتواند در اثر تحریک الکتریکی غیرطبیعی قشر مغز توسط تومور ایجاد شود و گاهی اولین علامت بیماری است.
پرسشهای متداول
آیا تومور مغزی ارثی است؟
در اکثر موارد (بیش از ۹۰ درصد)، خیر. تومورهای مغزی معمولاً به صورت پراکنده (اسپورادیک) و به دلیل جهشهای اکتسابی رخ میدهند. تنها درصد کمی از موارد با سندرمهای ژنتیکی ارثی نادر (مانند نوروفیبروماتوز) مرتبط هستند که خطر ابتلا را افزایش میدهند.
آیا استرس میتواند باعث تومور مغزی شود؟
هیچ مدرک علمی معتبری وجود ندارد که نشان دهد استرس روانی بتواند مستقیماً باعث ایجاد جهشهای ژنتیکی لازم برای تشکیل تومور مغزی شود.
شایعترین نوع تومور مغزی در بزرگسالان کدام است؟
در مجموع، تومورهای متاستاتیک شایعترین نوع تومور مغزی هستند. در میان تومورهای اولیه، مننژیوم (که اغلب خوشخیم است) شایعترین است. با این حال، در میان تومورهای بدخیم اولیه، گلیوبلاستوما شایعترین و تهاجمیترین نوع است.
آیا تومور مغزی خوشخیم میتواند خطرناک باشد؟
بله، قطعاً. یک تومور خوشخیم (گرید I) میتواند با رشد در یک ناحیه حیاتی و غیرقابل جراحی مغز (مانند ساقه مغز) یا با بزرگ شدن و افزایش شدید فشار داخل جمجمه، تهدیدکننده حیات باشد و نیاز به درمان فوری داشته باشد.
آیا میتوان از تومور مغزی پیشگیری کرد؟
از آنجایی که علت دقیق اکثر تومورهای مغزی اولیه ناشناخته است، هیچ راه اثباتشدهای برای پیشگیری از آنها وجود ندارد. تنها راهکار عملی، اجتناب از قرار گرفتن در معرض دوزهای بالای پرتوهای یونیزان غیرضروری به سر است.
درک جامع فرآیند تشکیل تومور مغزی و اقدامات لازم
فرآیند تشکیل تومور مغزی یک رویداد پیچیده و چندمرحلهای است که از یک جهش ژنتیکی منفرد در یک سلول آغاز میشود و با تکثیر کنترلنشده، به تشکیل یک توده با اثرات گسترده بر عملکرد عصبی ختم میگردد. اگرچه بسیاری از جنبههای این بیماری هنوز در دست تحقیق است، اما درک این فرآیند به ما کمک میکند تا اهمیت تشخیص زودهنگام را بهتر درک کنیم. پیشرفتهای علم پزشکی در زمینه ژنتیک تومورها، جراحیهای پیشرفته و درمانهای هدفمند، چشمانداز بهتری را برای بیماران فراهم کرده است.
مهمترین گام، آگاهی از علائم هشداردهنده و عدم نادیده گرفتن تغییرات مداوم و غیرعادی در وضعیت جسمی و روانی است. اگر علائم نگرانکنندهای مانند سردردهای شدید و غیرمعمول، تشنج، تغییرات شخصیتی یا مشکلات عصبی جدید را تجربه میکنید، برای ارزیابی دقیق و تشخیص صحیح، در اسرع وقت به پزشک متخصص مغز و اعصاب مراجعه کنید. تشخیص به موقع، کلید دسترسی به بهترین گزینههای درمانی توسط یک تیم پزشکی چند رشتهای (شامل جراح مغز و اعصاب، انکولوژیست و متخصص رادیوتراپی) و مدیریت موثر بیماری است.
منابع
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- اکبر سلطان زادهمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه طاهریانمتخصص مغز و اعصاب و ستون فقرات (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهران مهیارمتخصص مغز و اعصاب (نورولوژی) | تهران

