هیستروسکوپی چیست و چگونه انجام میشود؟
هیستروسکوپی: از تشخیص تا درمان؛ راهنمای کامل برای بیماران
هیستروسکوپی یک روش پزشکی پیشرفته و کمتهاجمی است که به پزشکان اجازه میدهد تا به طور مستقیم به داخل رحم شما نگاه کنند. این تکنیک که انقلابی در حوزه سلامت زنان ایجاد کرده، هم برای تشخیص دقیق مشکلات رحمی و هم برای درمان آنها به کار میرود. اگر با مسائلی مانند خونریزیهای غیرطبیعی، سقطهای مکرر یا مشکلات ناباروری دست و پنجه نرم میکنید، هیستروسکوپی میتواند کلید یافتن پاسخ و راه حل درمانی باشد. این روش با استفاده از یک ابزار بسیار نازک و مجهز به دوربین، نیاز به جراحیهای باز و تهاجمی را در بسیاری از موارد از بین برده و به بهبودی سریعتر بیماران کمک شایانی کرده است.
درک این فرایند ممکن است در ابتدا کمی نگرانکننده به نظر برسد، اما هدف این مقاله جامع، رفع تمام ابهامات شماست. ما به زبانی ساده و دقیق، شما را با تمام جنبههای هیستروسکوپی، از تعریف و کاربردهای آن گرفته تا آمادگیهای قبل از عمل و مراقبتهای دوره نقاهت، آشنا خواهیم کرد. در این راهنما، تفاوت بین هیستروسکوپی تشخیصی و درمانی را روشن کرده و به شما نشان میدهیم که چگونه این روش مدرن میتواند به بهبود کیفیت زندگی و سلامت شما کمک کند.
هزینه عمل هیسترکتومی در تهران (تعرفه های دولتی و خصوصی)
سلب مسئولیت مهم (Disclaimer) اطلاعات ارائه شده در این مقاله صرفاً جنبه آموزشی دارد و نباید جایگزین مشاوره، تشخیص یا درمان حرفهای پزشکی شود. تصمیمگیری در مورد روشهای درمانی باید بر اساس شرایط فردی و پس از ارزیابی کامل توسط متخصص انجام گیرد. برای دریافت راهنماییهای دقیق و متناسب با وضعیت پزشکی خود، حتماً با پزشک متخصص یا جراح خود مشورت کنید.
نکات کلیدی در یک نگاه
- هیستروسکوپی چیست؟ یک روش کلیدی برای مشاهده مستقیم داخل رحم با استفاده از ابزار نازکی به نام هیستروسکوپ است که از طریق واژن و دهانه رحم وارد میشود.
- انواع اصلی: این روش به دو نوع اصلی تقسیم میشود: هیستروسکوپی تشخیصی (برای یافتن علت مشکل) و هیستروسکوپی درمانی یا عملیاتی (برای رفع همزمان مشکل).
- کاربردهای شایع: دلایل اصلی انجام آن شامل مدیریت خونریزی غیرطبیعی، تشخیص علت ناباروری، برداشتن پولیپ یا فیبرومهای زیرمخاطی و اصلاح ناهنجاریهای ساختاری رحم است.
- فرایند و بهبودی: هیستروسکوپی معمولاً یک عمل سرپایی با دوره نقاهت کوتاه (۱ تا ۲ روز) است، اما مانند هر روش پزشکی دیگری، ریسکهای احتمالی نیز دارد که البته نادر هستند.
- اهمیت مشاوره: مشورت کامل با پزشک قبل از عمل برای درک دقیق فرایند، مزایا، خطرات و انتخاب بهترین روش درمانی، امری ضروری و حیاتی است.
هیستروسکوپی چیست؟ نگاهی دقیق به یک روش مدرن
هیستروسکوپی یک روش آندوسکوپی است که به طور خاص برای بررسی حفره رحم (Uterine Cavity) طراحی شده است. ابزار اصلی این روش، هیستروسکوپ نام دارد؛ یک لوله بسیار نازک و بلند که قطری کمتر از یک مداد دارد. این دستگاه مجهز به یک منبع نور سرد و یک دوربین با کیفیت بالا در نوک خود است.
وقتی پزشک هیستروسکوپ را به آرامی از طریق واژن و دهانه رحم (سرویکس) وارد رحم میکند، دوربین تصاویر زنده و بزرگنمایی شده از فضای داخلی رحم را به یک مانیتور ارسال میکند. این کار به جراح اجازه میدهد تا آندومتر (Endometrium)، یعنی لایه پوشاننده دیواره داخلی رحم، و همچنین دهانه لولههای فالوپ (Fallopian Tubes) را با وضوح و جزئیات فوقالعادهای مشاهده کند.
برای اینکه دیوارههای رحم که به طور طبیعی روی هم خوابیدهاند از هم باز شوند و دید بهتری فراهم گردد، پزشک از یک مایع استریل (مانند محلول نمکی یا سالین) یا گاز دیاکسید کربن (CO2) برای متسع کردن (باز کردن) حفره رحم استفاده میکند. این ویژگی، هیستروسکوپی را به ابزاری بینظیر برای تشخیص دقیق مشکلاتی تبدیل کرده است که با روشهای دیگر مانند سونوگرافی ممکن است به وضوح دیده نشوند.
انواع هیستروسکوپی؛ تشخیصی در مقابل درمانی
هیستروسکوپی بر اساس هدف آن به دو دسته اصلی تقسیم میشود که درک تفاوت آنها بسیار مهم است:
۱. هیستروسکوپی تشخیصی (Diagnostic Hysteroscopy)
همانطور که از نامش پیداست، هدف اصلی این نوع هیستروسکوپی، تشخیص است. پزشک از آن برای یافتن علت علائمی مانند خونریزی غیرطبیعی، دردهای لگنی، سقط مکرر یا ناباروری استفاده میکند. در این روش، صرفاً مشاهده و بررسی دقیق ساختار رحم انجام میشود. گاهی ممکن است پزشک در حین هیستروسکوپی تشخیصی، یک نمونه کوچک از بافت آندومتر بردارد که به آن بیوپسی (Biopsy) گفته میشود. این نوع هیستروسکوپی اغلب با ابزارهای نازکتری انجام شده و بسته به شرایط بیمار و تجهیزات، حتی میتواند در مطب پزشک و با بیحسی موضعی نیز صورت گیرد.
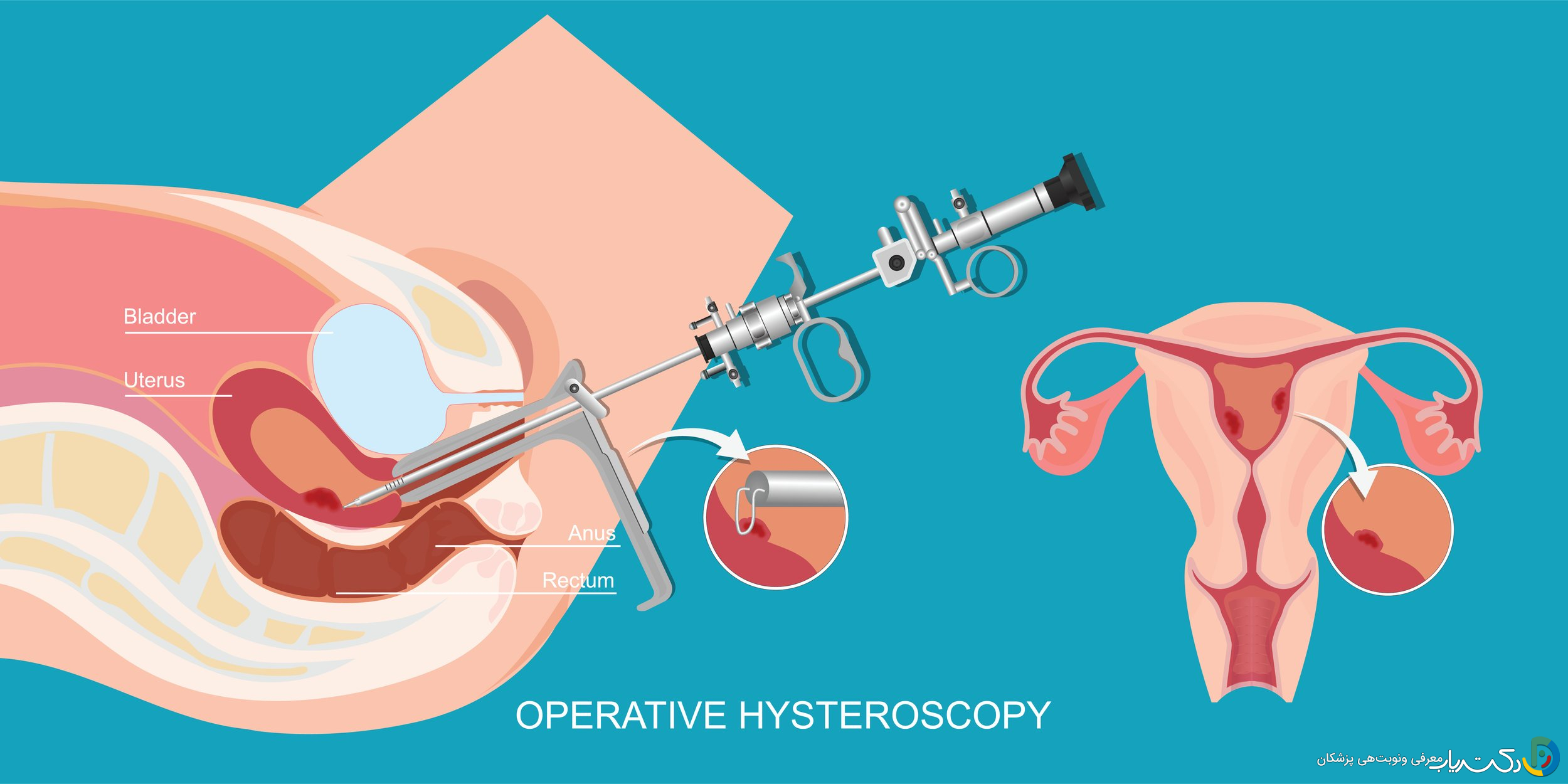
۲. هیستروسکوپی درمانی یا عملیاتی (Operative Hysteroscopy)
این نوع هیستروسکوپی یک گام فراتر میرود و علاوه بر تشخیص، امکان درمان همزمان را نیز فراهم میکند. اگر پزشک در حین بررسی مشکلی را شناسایی کند که قابل رفع باشد، میتواند ابزارهای جراحی بسیار کوچکی را از طریق یک کانال مخصوص در هیستروسکوپ وارد رحم کرده و اقدام درمانی را انجام دهد. این روش معمولاً در اتاق عمل بیمارستان یا مراکز جراحی سرپایی و تحت بیحسی منطقهای (نخاعی) یا بیهوشی عمومی انجام میشود.
برخی از اقدامات درمانی رایج در هیستروسکوپی عملیاتی عبارتند از:
- پولیپکتومی: برداشتن پولیپهای آندومتر.
- میومکتومی: برداشتن فیبرومهای رحمی (میومها) که در داخل حفره رحم رشد کردهاند (نوع زیرمخاطی یا سابموکوزال).
- متروپلاستی: اصلاح ناهنجاریهای مادرزادی رحم، مانند برداشتن سپتوم (دیواره) رحمی.
- ابلیشن آندومتر: تخریب لایه داخلی رحم برای درمان خونریزیهای بسیار شدید.
- لیز چسبندگیها: از بین بردن بافتهای اسکار یا چسبندگیهای داخل رحمی (سندرم آشرمن).
| ویژگی | هیستروسکوپی تشخیصی | هیستروسکوپی درمانی (عملیاتی) |
|---|---|---|
| هدف اصلی | مشاهده، بررسی و یافتن علت مشکل | تشخیص و درمان همزمان مشکل |
| محل انجام | مطب پزشک یا مرکز جراحی | بیمارستان یا مرکز جراحی سرپایی |
| نوع بیحسی/بیهوشی | بیحسی موضعی یا بدون بیحسی | بیحسی منطقهای یا بیهوشی عمومی |
| ابزارهای مورد استفاده | فقط هیستروسکوپ | هیستروسکوپ به همراه ابزارهای جراحی کوچک |
| مدت زمان تقریبی | ۵ تا ۱۵ دقیقه | ۱۵ تا ۶۰ دقیقه (بسته به پیچیدگی) |
چرا پزشک هیستروسکوپی را تجویز میکند؟ (کاربردها و دلایل)
هیستروسکوپی به عنوان “استاندارد طلایی” برای ارزیابی حفره رحم شناخته میشود و در شرایط مختلفی تجویز میگردد:
- خونریزی غیرطبیعی رحم (Abnormal Uterine Bleeding – AUB): این شایعترین دلیل انجام هیستروسکوپی است. این خونریزیها میتواند به شکل پریودهای بسیار سنگین و طولانی (منوراژی)، خونریزی بین دو پریود یا خونریزی پس از یائسگی باشد. هیستروسکوپی به پزشک اجازه میدهد تا علت اصلی را به طور مستقیم مشاهده کند.
- پولیپها و فیبرومها (میومها): پولیپها تودههای نرم و انگشتمانندی هستند که از آندومتر رشد میکنند. فیبرومها نیز تودههای عضلانی خوشخیم هستند. نوعی از فیبرومها به نام سابموکوزال (Submucosal) به داخل حفره رحم برجسته میشوند. هر دوی این موارد میتوانند باعث خونریزی شدید و ناباروری شوند و هیستروسکوپی بهترین روش برای تشخیص و برداشتن قطعی آنهاست.
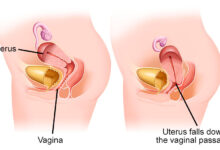
- ناباروری و سقط مکرر: بر اساس آمارها، ناهنجاریهای ساختاری رحم در حدود ۱۰ تا ۱۵ درصد از زنانی که دچار سقط مکرر میشوند، نقش دارد. هیستروسکوپی میتواند مشکلاتی مانند سپتوم رحمی (یک دیواره اضافی در داخل رحم)، چسبندگیها یا سایر مشکلاتی که مانع لانهگزینی موفق جنین یا رشد آن میشوند را شناسایی و درمان کند.
- چسبندگیهای داخل رحمی (سندرم آشرمن): این عارضه که معمولاً به دنبال جراحیهای قبلی رحم (مانند کورتاژ) یا عفونتهای شدید ایجاد میشود، باعث چسبیدن دیوارههای رحم به یکدیگر میگردد. این چسبندگیها میتوانند منجر به قطع پریود (آمنوره) و ناباروری شوند. هیستروسکوپی تنها راه تشخیص قطعی و درمان این سندرم است.
- ناهنجاریهای مادرزادی رحم (Müllerian Anomalies): برخی زنان با رحمهایی با ساختار غیرطبیعی مانند رحم سپتومدار یا رحم دوشاخ متولد میشوند. این ناهنجاریها میتوانند بر باروری تأثیر بگذارند و هیستروسکوپی به تشخیص و اصلاح آنها (بهویژه سپتوم) کمک میکند.
- خارج کردن IUD جابجا شده: اگر نخ دستگاه داخل رحمی (IUD) قابل مشاهده نباشد و با روشهای معمول نتوان آن را خارج کرد، هیستروسکوپی امکان یافتن و بیرون آوردن ایمن آن را فراهم میکند.
- بیوپسی هدفمند (Directed Biopsy): در صورتی که در سونوگرافی یا سایر تصویربرداریها یک ناحیه مشکوک در آندومتر دیده شود، پزشک میتواند با هیستروسکوپ مستقیماً به آن ناحیه رفته و نمونهبرداری دقیقی انجام دهد. این کار دقت تشخیص سرطان آندومتر را نسبت به کورتاژ کور (Blind D&C) به مراتب بالاتر میبرد.
آمادگی برای هیستروسکوپی؛ گام به گام تا روز عمل
آمادگی مناسب، به موفقیتآمیز بودن عمل و کاهش استرس شما کمک زیادی میکند.
- زمانبندی عمل: بهترین زمان برای انجام هیستروسکوپی، در هفته اول پس از پایان دوره قاعدگی است. در این زمان، لایه آندومتر نازک است و پزشک دید واضح و کاملی از حفره رحم خواهد داشت.
- مشاوره با پزشک: قبل از عمل، یک جلسه مشاوره با پزشک خود خواهید داشت. در این جلسه، حتماً لیست تمام داروهایی که مصرف میکنید (شامل داروهای تجویزی، بدون نسخه، ویتامینها و مکملهای گیاهی) را در اختیار او قرار دهید. داروهای رقیقکننده خون مانند آسپرین، وارفارین یا کلوپیدوگرل ممکن است نیاز به قطع شدن برای چند روز داشته باشند. همچنین هرگونه آلرژی دارویی را به پزشک اطلاع دهید.
- آزمایشات لازم: پزشک ممکن است برای اطمینان از شرایط شما، انجام آزمایش خون، تست بارداری (Beta-hCG) و گاهی بررسی برای عفونتهای واژینال را درخواست کند. انجام هیستروسکوپی در دوران بارداری ممنوع است.
- دستورالعملهای قبل از عمل:
- ناشتا بودن: اگر قرار است عمل شما با بیهوشی عمومی یا بیحسی نخاعی انجام شود، از شما خواسته میشود که از حدود ۸ ساعت قبل از عمل چیزی نخورید و نیاشامید.
- داروهای کمکی: در برخی موارد، پزشک ممکن است یک یا دو ساعت قبل از عمل، مصرف یک داروی مسکن مانند ایبوپروفن را برای کاهش گرفتگیهای احتمالی پس از عمل توصیه کند. همچنین گاهی داروهایی مانند میزوپروستول برای نرم و باز شدن دهانه رحم تجویز میشود.
- هماهنگی برای بازگشت: از آنجایی که پس از عمل (بهویژه در صورت دریافت بیهوشی) قادر به رانندگی نخواهید بود، حتماً با یکی از دوستان یا اعضای خانواده برای همراهی و بازگشت به خانه هماهنگ کنید.
فرایند هیستروسکوپی چگونه انجام میشود؟ (مراحل عمل)
دانستن مراحل عمل به شما کمک میکند تا با آرامش بیشتری این فرایند را طی کنید.
- بیهوشی یا بیحسی: پس از ورود به مرکز جراحی و پوشیدن لباس مخصوص، متخصص بیهوشی نوع کنترل درد را برای شما توضیح میدهد. این میتواند شامل بیحسی موضعی (تزریق دارو در اطراف دهانه رحم)، بیحسی منطقهای (تزریق در ناحیه کمر که پایینتنه را بیحس میکند) یا بیهوشی عمومی (که در آن کاملاً به خواب میروید) باشد. انتخاب نوع آن به نوع هیستروسکوپی (تشخیصی یا درمانی)، شرایط پزشکی شما و ترجیح پزشک بستگی دارد.
- قرارگیری و ضدعفونی: شما در وضعیتی به نام پوزیشن لیتاتومی قرار میگیرید (مشابه وضعیتی که برای معاینه زنان یا تست پاپ اسمیر دارید). سپس ناحیه واژن و دهانه رحم با یک محلول ضدعفونیکننده تمیز میشود.
- وارد کردن هیستروسکوپ: پزشک ابتدا ممکن است با ابزارهای نازکی به نام دیلاتور، دهانه رحم را به آرامی باز کند. سپس هیستروسکوپ را با دقت از طریق واژن و دهانه رحم وارد حفره رحم میکند.
- اتساع حفره رحم: برای ایجاد دید واضح، مایع سالین یا گاز CO2 به آرامی به داخل رحم تزریق میشود تا دیوارههای آن را از هم باز کند. ممکن است در این مرحله کمی احساس پری یا فشار در زیر شکم داشته باشید.
- معاینه و درمان: پزشک با حرکت دادن هیستروسکوپ، تمام بخشهای آندومتر و دهانه لولههای فالوپ را روی مانیتور مشاهده میکند. اگر هیستروسکوپی از نوع درمانی باشد، در این مرحله ابزارهای لازم برای برداشتن پولیپ، فیبروم یا سایر اقدامات درمانی وارد عمل میشوند.
- پایان عمل: پس از اتمام کار، هیستروسکوپ و سایر ابزارها خارج شده و مایع اضافی نیز از رحم تخلیه میگردد. کل فرایند بسته به تشخیصی یا درمانی بودن، بین ۵ تا ۶۰ دقیقه طول میکشد.
دوره نقاهت و مراقبتهای بعد از هیستروسکوپی
دوره بهبودی پس از هیستروسکوپی معمولاً بسیار سریع است.
- بلافاصله پس از عمل: شما به اتاق ریکاوری منتقل میشوید و برای ۱ تا ۲ ساعت تحت نظر خواهید بود تا اثرات داروی بیهوشی از بین برود.
- عوارض شایع و طبیعی در چند روز اول:
- گرفتگی و درد خفیف: شبیه به دردهای قاعدگی که با مسکنهای معمولی مانند ایبوپروفن یا استامینوفن به خوبی کنترل میشود.
- لکهبینی یا خونریزی خفیف: این حالت میتواند برای چند روز تا یک هفته ادامه یابد.
- ترشحات آبکی: به دلیل باقیمانده مایع استفاده شده در عمل، ممکن است تا چند روز ترشحات شفاف یا صورتیرنگ داشته باشید.
- درد شانه: اگر از گاز CO2 برای اتساع رحم استفاده شده باشد، ممکن است به دلیل تحریک عصب دیافراگم، تا ۲۴ ساعت درد خفیفی در ناحیه شانه احساس کنید که طبیعی است و خودبهخود برطرف میشود.
- مراقبتها و محدودیتها:
- مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک یا داروساز خود مشورت کنید.
- رابطه جنسی: برای کاهش خطر عفونت، معمولاً توصیه میشود برای ۱ تا ۲ هفته یا تا زمانی که لکهبینی کاملاً متوقف شود، از رابطه جنسی پرهیز کنید.
- بهداشت: از تامپون، دوش واژینال و شنا کردن در استخر یا وان تا زمان توصیه شده توسط پزشک (معمولاً ۱ تا ۲ هفته) خودداری کنید. دوش گرفتن عادی مجاز است.
- فعالیت: اکثر بیماران میتوانند طی ۱ تا ۲ روز به فعالیتهای روزمره و کار خود بازگردند. از انجام فعالیتهای ورزشی سنگین و بلند کردن اجسام سنگین برای چند روز اول خودداری کنید.
- علائم هشداردهنده (چه زمانی باید فوراً با پزشک تماس بگیرید؟):
- تب و لرز (دمای بالاتر از ۳۸ درجه سانتیگراد)
- خونریزی شدید (نیاز به تعویض بیش از یک پد بهداشتی در هر ساعت)
- درد شدید و فزاینده در ناحیه شکم یا لگن که به مسکن پاسخ نمیدهد
- ترشحات بدبو و چرکی از واژن
خطرات و عوارض احتمالی هیستروسکوپی
هیستروسکوپی به طور کلی یک روش بسیار ایمن در نظر گرفته میشود و میزان بروز عوارض جدی در آن بسیار پایین است (کمتر از ۱٪). با این حال، مانند هر عمل جراحی دیگری، ریسکهای احتمالی وجود دارد:
- سوراخ شدن رحم (Uterine Perforation): این شایعترین عارضه جدی است که در آن نوک هیستروسکوپ یا یکی از ابزارها از دیواره رحم عبور میکند. در اکثر موارد، این سوراخ کوچک بوده و خودبهخود بهبود مییابد. در موارد نادر، اگر به رگ خونی یا ارگان دیگری مانند روده آسیب وارد شود، ممکن است نیاز به جراحی لاپاراسکوپی یا حتی جراحی باز برای ترمیم باشد.
- خونریزی: خونریزی خفیف طبیعی است، اما خونریزی شدید نادر است و ممکن است نیاز به اقدامات اضافی برای کنترل آن باشد.
- عفونت: ریسک عفونت لگنی پس از هیستروسکوپی پایین است. رعایت دستورالعملهای بهداشتی پس از عمل به کاهش این خطر کمک میکند.
- آسیب به دهانه رحم (Cervical Laceration): ممکن است در حین باز کردن دهانه رحم، پارگیهای کوچکی ایجاد شود که معمولاً به راحتی قابل ترمیم هستند.
- عوارض مرتبط با مایع اتساع: در موارد بسیار نادر، اگر مایع سالین بیش از حد وارد جریان خون شود، میتواند منجر به وضعیتی به نام اضافه بار مایعات (Fluid Overload) شود که بر قلب و ریهها فشار میآورد. تیم جراحی و بیهوشی به دقت میزان مایع ورودی و خروجی را کنترل میکنند تا از این عارضه جلوگیری شود. آمبولی گازی نیز عارضهای بسیار نادر اما جدی است که در آن حباب گاز وارد عروق خونی میشود.
- عوارض مرتبط با بیهوشی: مانند هر عملی که با بیهوشی انجام میشود، ریسک واکنش به داروها وجود دارد که تیم بیهوشی برای مدیریت آن کاملاً آماده است.
پرسشهای متداول (FAQ)
۱. آیا هیستروسکوپی دردناک است؟ احساس درد به نوع بیحسی و آستانه تحمل فرد بستگی دارد. در هیستروسکوپی تشخیصی که در مطب انجام میشود، ممکن است گرفتگی خفیف تا متوسطی شبیه به درد قاعدگی احساس کنید. در هیستروسکوپی درمانی که تحت بیهوشی انجام میشود، شما در حین عمل هیچ دردی را حس نخواهید کرد و دردهای پس از آن نیز با مسکن به خوبی قابل کنترل است.
۲. چه مدت بعد از هیستروسکوپی میتوانم باردار شوم؟ این سوال بستگی به علت انجام عمل و نظر پزشک شما دارد. به طور کلی، پزشکان توصیه میکنند حداقل یک یا دو سیکل قاعدگی کامل صبر کنید تا لایه داخلی رحم به طور کامل ترمیم شود و برای لانهگزینی آماده گردد. در این مورد حتماً با پزشک خود مشورت کنید.
۳. آیا هیستروسکوپی باعث نازایی میشود؟ خیر، کاملاً برعکس. هیستروسکوپی نه تنها باعث نازایی نمیشود، بلکه یکی از ابزارهای کلیدی برای تشخیص و درمان علل ناباروری است. با برداشتن پولیپ، فیبروم، سپتوم یا چسبندگی، این روش میتواند محیط رحم را برای بارداری مساعدتر کرده و شانس موفقیت آن را افزایش دهد.
۴. تفاوت هیستروسکوپی با کورتاژ تشخیصی (D&C) چیست؟ تفاوت اصلی در دید مستقیم است. در هیستروسکوپی، پزشک تمام حفره رحم را به طور مستقیم و با بزرگنمایی روی مانیتور میبیند و میتواند از نواحی مشخص و هدفمند نمونهبرداری کند. اما کورتاژ تشخیصی یک روش “کور” است که در آن پزشک بدون دید مستقیم، بافتی را از کل حفره رحم میتراشد. به همین دلیل، دقت هیستروسکوپی در تشخیص ضایعات موضعی مانند پولیپ بسیار بالاتر است.
۵. هزینه هیستروسکوپی چقدر است؟ هزینه این عمل به عوامل متعددی بستگی دارد، از جمله:
- نوع هیستروسکوپی (تشخیصی یا درمانی)
- محل انجام (مطب، مرکز جراحی سرپایی یا بیمارستان)
- نوع بیهوشی مورد استفاده
- شهر و مرکز درمانی
- پوشش بیمه درمانی شما
برای اطلاع دقیق از هزینهها، بهتر است با مرکز درمانی و شرکت بیمه خود مشورت کنید.
راهکارهای نهایی و چشمانداز پیش رو
هیستروسکوپی یک پیشرفت چشمگیر در علم پزشکی زنان است که روشی ایمن، دقیق و کمتهاجمی برای نگاه به دنیای درون رحم فراهم کرده است. این تکنیک به میلیونها زن در سراسر جهان کمک کرده تا از شر خونریزیهای مزمن خلاص شوند، علت مشکلات باروری خود را بیابند و با موفقیت درمان شوند. توانایی تشخیص و درمان همزمان، دوره نقاهت کوتاه و عوارض جانبی اندک، آن را به یکی از ارزشمندترین ابزارها در دست متخصصان زنان تبدیل کرده است.
انتخاب یک جراح باتجربه و یک مرکز درمانی مجهز، نقش کلیدی در موفقیت این روش و به حداقل رساندن خطرات احتمالی دارد. اگر علائمی مانند خونریزی غیرمعمول، سقط مکرر یا مشکلات باروری را تجربه میکنید، اولین و مهمترین قدم، گفتگوی شفاف و صادقانه با پزشک متخصص زنان است. او میتواند پس از یک ارزیابی کامل، تشخیص دهد که آیا هیستروسکوپی برای شما مناسب است یا خیر و بهترین مسیر تشخیصی و درمانی را برای بازگرداندن سلامتی و آرامش به زندگی شما مشخص کند.
منابع (References)
- Mayo Clinic: Hysteroscopy
- American College of Obstetricians and Gynecologists (ACOG): Hysteroscopy
- Cleveland Clinic: Hysteroscopy
- NHS (UK National Health Service): Hysteroscopy
- Johns Hopkins Medicine: Hysteroscopy