چگونه می توان از تحلیل لثه در اطراف ایمپلنت جلوگیری کرد؟
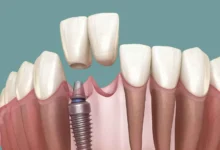
پیشگیری از تحلیل لثه (Gingival Recession) اطراف ایمپلنت
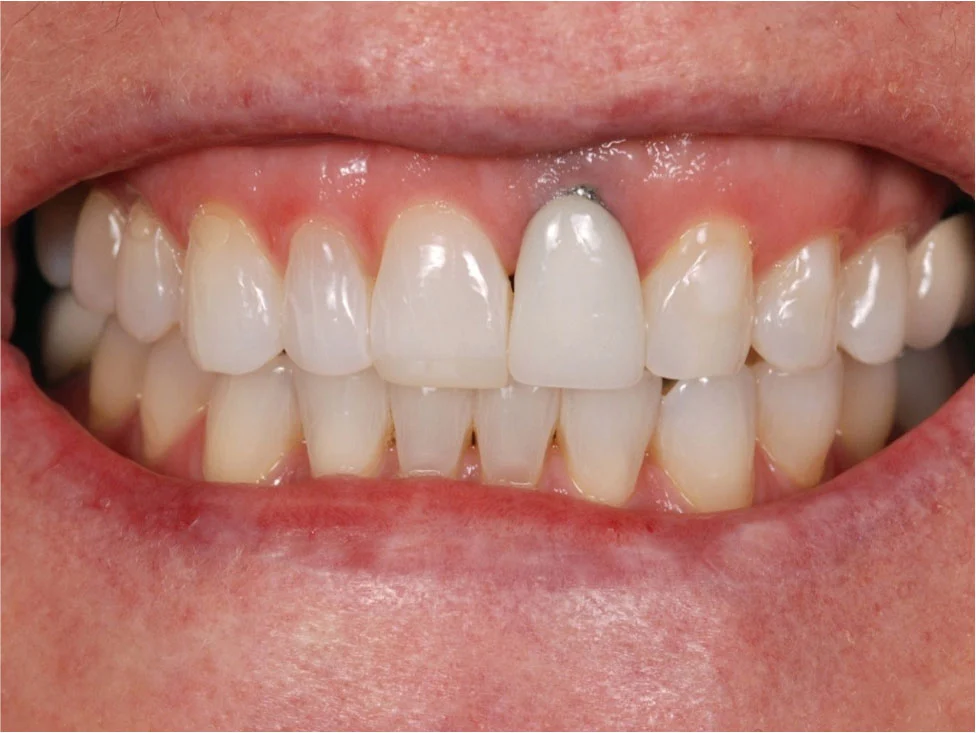
موفقیت طولانیمدت ایمپلنتهای دندانی نه تنها به پیوند محکم ایمپلنت با استخوان (استئواینتگریشن) بستگی دارد، بلکه به سلامت و زیبایی بافتهای نرم اطراف آن نیز وابسته است. یکی از چالشهای رایج پس از کاشت ایمپلنت، تحلیل لثه (Gingival Recession) است که میتواند زیبایی لبخند را تحت تاثیر قرار دهد، باعث افزایش حساسیت دندانهای مجاور شود و در نهایت سلامت و طول عمر ایمپلنت را به خطر بیندازد. این وضعیت، به پسروی تدریجی لثه از روی ایمپلنت و نمایان شدن بخشی از آن اطلاق میشود.
درک دقیق عوامل مؤثر و اجرای راهبردهای پیشگیرانه، از اهمیت بالایی برخوردار است. این مقاله به بررسی پنج عامل کلیدی میپردازد که از مرحله برنامهریزی پیشجراحی تا مراقبتهای پس از بارگذاری ایمپلنت، نقشی حیاتی در جلوگیری از این عارضه ایفا میکنند. با کنترل این فاکتورها، میتوان پایداری، عملکرد و زیبایی ایمپلنت را تضمین نمود. یک رویکرد جامع و چندوجهی، کلید دستیابی به نتایج مطلوب درمانی است.
قیمت ایمپلنت دندان در تهران (جدول هزینه)
کنترل عوامل کلیدی در پیشگیری از تحلیل لثه اطراف ایمپلنت
برای پیشگیری مؤثر از تحلیل لثه اطراف ایمپلنت، باید یک رویکرد جامع را دنبال کرد که شامل برنامهریزی دقیق پیش از جراحی، تکنیکهای جراحی صحیح، و نگهداری مستمر است. پنج مؤلفه اصلی که باید تحت کنترل قرار گیرند عبارتند از:
۱. ارزیابی و اصلاح بیوتایپ نرم بافت لثه: گامی حیاتی در جلوگیری از تحلیل لثه ایمپلنت
بیوتایپ لثه به ضخامت و مقاومت بافت نرم اشاره دارد. بهطور کلی، لثه به دو بیوتایپ اصلی تقسیم میشود: بیوتایپ نازک (thin biotype) و بیوتایپ ضخیم (thick biotype). لثه با بیوتایپ نازک، به دلیل ظرافت و محتوای کلاژن کمتر، در برابر التهاب، تروما (فشار مکانیکی ناشی از مسواک زدن یا براکسیسم) و تغییرات استخوانی بسیار آسیبپذیر است و به شدت مستعد تحلیل لثه محسوب میشود. در مقابل، لثه با بیوتایپ ضخیم، بافت نرم بیشتری را برای پوشاندن ایمپلنت فراهم کرده و مقاومت بالاتری در برابر عوامل استرسزا دارد.
- اهمیت تشخیص: ارزیابی بیوتایپ در مرحله برنامهریزی، از اهمیت بالایی برخوردار است. دندانپزشک با مشاهده و بررسی بالینی یا با استفاده از پروب پریودنتال میتواند ضخامت لثه را ارزیابی کند.
- توصیه کلیدی: در بیمارانی که بیوتایپ لثه نازک دارند، توصیه میشود قبل از کاشت ایمپلنت، با افزایش حجم و ضخامت بافت نرم، این بیوتایپ اصلاح شود تا یک بستر محکم و پایدار برای ایمپلنت فراهم گردد.
- روشهای پیشنهادی برای اصلاح بیوتایپ:
- پیوند بافت پیوندی زیر-اپیتیلیال (Subepithelial Connective Tissue Graft): این روش به عنوان استاندارد طلایی (gold standard) در افزایش ضخامت بافت نرم شناخته میشود. در این تکنیک، بافت همبند (connective tissue) از زیر لثه در ناحیه کام برداشته شده و در محل ایمپلنت پیوند زده میشود. این روش نتایج عالی و پایداری را در افزایش حجم و مقاومت لثه فراهم میکند.
- استفاده از ماتریکسهای کلاژنی یا مشتقات غشایی (Xenogeneic Collagen Matrix): این مواد زیستسازگار که اغلب از منابع حیوانی تهیه میشوند، به عنوان یک داربست طبیعی عمل کرده و به رشد سلولهای بافت نرم کمک میکنند. استفاده از این ماتریکسها، نیاز به ایجاد یک سایت جراحی ثانویه برای برداشت بافت (مانند ناحیه کام) را از بین میبرد و در نتیجه، ناراحتی پس از عمل برای بیمار را کاهش میدهد.
۲. فراهم کردن عرض کافی بافت کراتینه: سنگ بنای سلامت لثه اطراف ایمپلنت
بافت کراتینه (Keratinized Mucosa)، لثهای است که به دندان یا ایمپلنت چسبیده و در برابر نیروهای مکانیکی ناشی از مسواک زدن و جویدن مقاوم است. این بافت به عنوان یک سد محافظ عمل کرده و از نفوذ باکتریها و التهاب لثه جلوگیری میکند. در مقابل، بافت غیرکراتینه (Alveolar Mucosa) بافتی نرم و متحرک است که در معرض سایش و آسیب بیشتر قرار دارد. فقدان بافت کراتینه کافی در اطراف ایمپلنت، منجر به تجمع پلاک، التهاب (پری-ایمپلنت موکوزیت) و در نهایت، تحلیل استخوان و لثه میشود.
- توصیه کلیدی: وجود حداقل ۲ میلیمتر عرض بافت کراتینه پیرامون ایمپلنت، به حفظ سلامت و پایداری لثه کمک شایانی میکند. این عرض کافی، به بیمار امکان میدهد تا به راحتی و بدون تروما، مسواک بزند و از ابزارهای بهداشت دهان استفاده کند.
- روشهای درمانی در صورت کمبود عرض:
- پیوند آزاد بافت کراتینه (Free Gingival Graft): در این تکنیک، بافتی حاوی لایه اپیتلیال و بافت همبند از سقف دهان (کام) برداشته شده و به محل مورد نیاز پیوند زده میشود تا عرض بافت کراتینه افزایش یابد. این روش به خصوص در مواردی که نیاز به بافت کراتینه وسیعتر است، مؤثر عمل میکند.
- پیوند تونلی همراه با بافت پیوندی: این روش کمتهاجمی، به دلیل غیرتهاجمی بودن و حفظ خونرسانی بهتر، محبوبیت زیادی دارد. در این تکنیک، یک فضای تونلمانند زیر بافت لثه ایجاد شده و بافت پیوندی در آن قرار میگیرد تا عرض بافت کراتینه و ضخامت لثه تأمین گردد.
۳. انتخاب موقعیت و زاویهگذاری مناسب ایمپلنت: دقت جراحی برای نتایج پایدار
موقعیتگذاری دقیق ایمپلنت در استخوان فک، تأثیر مستقیمی بر سلامت بافت نرم اطراف آن دارد. ایمپلنتهایی که بیش از حد به دندانهای مجاور یا ساختارهای آناتومیکی مهم (مانند فرنوم) نزدیک باشند یا با زاویه نامناسبی کاشته شوند، فشار موضعی بر بافت نرم وارد کرده و ضخامت آن را کاهش میدهند که این امر خطر تحلیل را افزایش میدهد. موقعیت نامناسب میتواند منجر به تحلیل استخوان در تاج ایمپلنت شود که به دنبال آن، لثه نیز تحلیل میرود.
- توصیههای جراحی:
- حفظ ضخامت کافی لبه فرونتال (buccal plate): لبه فرونتال استخوان، به خصوص در نواحی زیبایی، بسیار نازک و مستعد تحلیل است. باید حداقل ۲.۵ میلیمتر ضخامت از این لبه فرونتال استخوان حفظ شود تا از تحلیل استخوان و متعاقباً تحلیل لثه جلوگیری شود.
- استفاده از تکنیکهای کمتهاجمی: در بیماران با بیوتایپ ضخیم لثه و استخوان کافی، استفاده از روش فلپلِس (flapless) که بافت نرم را کمتر درگیر میکند، میتواند در کاهش تحلیل لثه مؤثر باشد. این روش با کاهش تروما و خونریزی، منجر به بهبودی سریعتر میشود.
- پلتفرم سوئیچینگ (Platform Switching): این مفهوم به استفاده از اباتمنت (پایه پروتز) با قطر کوچکتر از ایمپلنت اشاره دارد. این اختلاف قطر باعث میشود که میکروارگانیسمها و التهاب از بافت استخوان دور بمانند و به حفظ استخوان در تاج ایمپلنت کمک شایانی میکند.
۴. مراقبتهای حرفهای و بهداشت روزانه: کلید نگهداری طولانیمدت ایمپلنت
حفظ بهداشت دهان و دندان، سنگ بنای سلامت طولانیمدت ایمپلنت است. تجمع پلاک و باکتریها در اطراف ایمپلنت میتواند به التهاب لثه (پری-ایمپلنت موکوزیت) و در نهایت به یک بیماری التهابی مخرب به نام پری-ایمپلنتایتیس منجر شود که در آن، استخوان اطراف ایمپلنت تحلیل میرود و به پسروی لثه ختم میشود.
- مراقبتهای خانگی دقیق:
- استفاده منظم از مسواک نرم با تکنیک صحیح برای پاکسازی ملایم خط لثه اطراف ایمپلنت.
- استفاده از نخ دندان تخصصی برای ایمپلنت یا واترجت (فواره آب) که با جریان پرفشار آب، پلاک و باکتریها را از نواحی دور از دسترس پاک میکند.
- استفاده از دهانشویههای ضدمیکروبی تحت نظر دندانپزشک برای کاهش بار میکروبی دهان.
- مراقبتهای حرفهای:
- برنامه چکآپ و جرمگیری منظم: معاینات و جرمگیری حرفهای توسط دندانپزشک یا بهداشتکار دهان هر ۶ تا ۱۲ ماه ضروری است. در این جلسات، دندانپزشک با استفاده از ابزارهای غیرفلزی مخصوص، پلاک و جرم را از اطراف ایمپلنت پاک کرده و هرگونه التهاب یا تحلیل زودهنگام را شناسایی و درمان میکند.
۵. مدیریت عوامل خطر سیستمیک و رفتاری: کاهش ریسکهای پنهان تحلیل لثه
علاوه بر عوامل موضعی، برخی فاکتورهای رفتاری و بیماریهای سیستمیک نیز میتوانند خطر تحلیل لثه را افزایش دهند. کنترل این عوامل، بخش مهمی از استراتژی پیشگیری را تشکیل میدهد.
| عامل خطر | تأثیر بر تحلیل لثه | راهکار پیشگیری |
|---|---|---|
| سیگار کشیدن | مکانیسم: نیکوتین باعث انقباض عروق خونی (vasoconstriction) میشود و خونرسانی و اکسیژنرسانی به بافتها را مختل میکند. این امر ترمیم بافت را به تأخیر انداخته و با افزایش دمای موضعی، خطر شکست ایمپلنت و تحلیل لثه را بهشدت افزایش میدهد. | اقدام: ترک سیگار و حمایت کامل از بیمار در این مسیر. |
| براکسیسم (دندان قروچه) | مکانیسم: فشار مکانیکی مکرر و بیش از حد ناشی از دندان قروچه، بر روی ایمپلنت و بافت نرم اطراف آن، میتواند باعث تروما، التهاب و در نهایت تحلیل لثه شود. | اقدام: استفاده از محافظ دهانی شبانه (Night Guard) برای کاهش فشارهای وارده به ایمپلنت. |
| بیماریهای سیستمیک | مکانیسم: بیماریهایی مانند دیابت کنترلنشده، پوکی استخوان یا برخی بیماریهای خودایمنی، با تضعیف سیستم ایمنی بدن و اختلال در متابولیسم استخوان و ترمیم بافت، میتوانند زمینه را برای تحلیل لثه فراهم کنند. | اقدام: کنترل دقیق بیماریهای زمینهای با مشورت پزشک متخصص و رعایت رژیم غذایی سالم. |
| طراحی پروتز نامناسب | مکانیسم: پروتزهای نامناسب و غیر استاندارد، میتوانند فشار غیریکنواختی بر لثه وارد کرده و فضاهایی برای تجمع پلاک ایجاد کنند که منجر به التهاب و تحلیل بافت میشود. | اقدام: اطمینان از طراحی و ساخت دقیق و استاندارد پروتز ایمپلنت. |
نکات نهایی برای حفظ سلامت لثه و پایداری ایمپلنت در طولانی مدت
یک استراتژی جامع برای پیشگیری از تحلیل لثه اطراف ایمپلنت شامل یک زنجیره از اقدامات هماهنگ است: از برنامهریزی دقیق قبل از جراحی و اصلاح بیوتایپ لثه، تا انتخاب تکنیکهای جراحی محافظهکارانه و نگهداری دقیق پس از کاشت. موفقیت درازمدت ایمپلنت تنها به کیفیت جراحی بستگی ندارد، بلکه به مشارکت فعال بیمار در رعایت بهداشت دهان و مراجعه منظم به دندانپزشک نیز وابسته است. با رعایت این اصول پنجگانه، میتوان از نتایج بالینی و زیباییشناختی مطلوب برای سالهای متمادی لذت برد. برای اطمینان از بهترین نتایج، توصیه میشود با دندانپزشک خود مشورت کرده و یک برنامه درمانی و مراقبتی شخصیسازیشده برای ایمپلنت خود تهیه کنید.
لیست پزشکان مرتبط:
- رها رادفردکترا دندانپزشک | تهران
- سید محسن سادات کچوییدکترا دندانپزشک | تهران
- مریم اخیانیدکترای دندانپزشک | تهران
- محمدرضا زارعدکترا دندانپزشک | تهران
- سعید رضاییدکترا دندانپزشک | تهران
- حمید آهنگریدکترا دندانپزشک | تهران
- علیرضا افراشیدکترای حرفه ای/تخصصی جراح دندانپزشک دارای فلوشیپ تخصصی زیبایی از آمریکا و آلمان | تهران
- آزاده خلجیاندکترای دندانپزشک | تهران
- عماد یوسفیدکترا دندانپزشک | تهران
- مهدی کریمیجراح و دکترای دندانپزشک زیبایی - ایمپلنت - فلوشیپ زیبایی از دانشگاه Genova ایتالیا- فلوشیپ تخصصی ایمپلنت از ICOI آمریکا - فلوشیپ لیزر از دانشگاه Aachen آلمان | تهران