عوارض ایمپلنت دندان چیست ؟
عوارض ایمپلنت دندان: راهنمای جامع پیشگیری، تشخیص و درمان
ایمپلنت دندان به عنوان یکی از پیشرفتهترین و مؤثرترین روشهای جایگزینی دندانهای از دست رفته در دندانپزشکی مدرن شناخته میشود. این روش، با فراهم آوردن یک پایه محکم برای دندان مصنوعی، نه تنها زیبایی و عملکرد جویدن را بازمیگرداند، بلکه به حفظ سلامت استخوان فک نیز کمک میکند. با این حال، مانند هر عمل جراحی دیگری، ایمپلنت دندان نیز ممکن است با عوارض و خطراتی همراه باشد، هرچند که درصد موفقیت آن بسیار بالا و بین 95 تا 98 درصد گزارش شده است. شناخت دقیق عوارض احتمالی و آگاهی از راههای پیشگیری و درمان آنها برای بیماران و متخصصان دندانپزشکی از اهمیت حیاتی برخوردار است. این آگاهی به بیماران کمک میکند تا با آمادگی کاملتری وارد این فرآیند شوند و در صورت بروز هرگونه مشکل، به سرعت اقدامات لازم را انجام دهند.
عوارض کوتاهمدت ایمپلنت دندان
عوارض کوتاهمدت، معمولاً در روزها و هفتههای اولیه پس از جراحی ظاهر میشوند و اغلب بخشی طبیعی از روند بهبودی محسوب میگردند. مدیریت صحیح این عوارض میتواند به تسریع بهبودی و جلوگیری از مشکلات جدیتر کمک کند.
درد و ناراحتی پس از ایمپلنت
درد پس از جراحی ایمپلنت، یکی از شایعترین عوارض کوتاهمدت است. این درد، که معمولاً به صورت یک درد مبهم یا ضرباندار در ناحیه جراحی شده احساس میشود، در چند روز اول پس از عمل طبیعی محسوب میگردد. شدت درد بسته به پیچیدگی جراحی و آستانه تحمل فرد متفاوت است. پزشک معمولاً مسکنهایی مانند ایبوپروفن یا استامینوفن را تجویز میکند. در موارد شدیدتر، داروهای قویتر نیز ممکن است لازم باشد. استفاده از کمپرس سرد در 24 تا 48 ساعت اول پس از جراحی نیز میتواند به کاهش درد و بیحسی موضعی کمک کند. مهم است که بیماران دستورالعملهای پزشک را در مورد مصرف داروها و مراقبتهای پس از جراحی به دقت رعایت کنند.
تورم و التهاب بعد از کاشت ایمپلنت
التهاب و تورم در ناحیه کاشت ایمپلنت از بارزترین عوارض کوتاهمدت است که به عنوان واکنش طبیعی بدن به تروما و فرآیند ترمیم بافت ایجاد میشود. این تورم معمولاً در 24 تا 48 ساعت اول به اوج خود میرسد و سپس به تدریج طی چند روز کاهش مییابد. برای کنترل التهاب و تورم، پزشک ممکن است داروهای ضد التهاب غیر استروئیدی (NSAIDs) تجویز کند. استفاده از کمپرس سرد بر روی صورت در ناحیه خارجی محل جراحی، به صورت متناوب (مثلاً 20 دقیقه کمپرس و 20 دقیقه استراحت) در ساعات اولیه پس از جراحی، بسیار مؤثر است. همچنین، بالا نگه داشتن سر هنگام خواب میتواند به کاهش تجمع مایعات و در نتیجه کاهش تورم کمک کند.
خونریزی پس از جراحی ایمپلنت
خونریزی جزئی و خفیف (به صورت نشت یا لکهبینی) بعد از عمل جراحی ایمپلنت کاملاً طبیعی است و نشانهای از شروع فرآیند لخته شدن خون و ترمیم بافت است. با این حال، اگر خونریزی شدید باشد یا به طور مداوم و بدون توقف ادامه یابد، میتواند نشاندهنده یک مشکل جدیتر باشد. خونریزی مزمن و کنترل نشده میتواند منجر به ناراحتی معده (ناشی از بلع خون) و حتی در موارد نادر، کمخونی شود. برای کنترل خونریزی خفیف، معمولاً قرار دادن یک گاز استریل تمیز و کمی فشار بر روی محل جراحی برای 30 تا 60 دقیقه توصیه میشود. در صورت خونریزی شدید یا مداوم، مراجعه فوری به دندانپزشک ضروری است.
کبودی و حساسیت لثه پس از ایمپلنت
کبودی لثه و بافتهای اطراف آن پس از کاشت ایمپلنت وضعیت بسیار طبیعی است و به دلیل آسیب به عروق خونی کوچک ناشی از مداخله جراحی ایجاد میشود. این کبودی میتواند از رنگ آبی تا بنفش متغیر باشد و معمولاً در دو یا سه روز اول پس از جراحی به وضوح دیده میشود. کبودی و حساسیت معمولاً در عرض یک هفته تا ده روز به طور کامل ناپدید میشوند. استفاده از کمپرس سرد در ساعات اولیه و کمپرس گرم (پس از 48 ساعت) میتواند به بهبود گردش خون و تسریع جذب کبودی کمک کند. حساسیت در ناحیه جراحی نیز ممکن است وجود داشته باشد که با مسکنهای معمول قابل کنترل است.
عوارض بلندمدت ایمپلنت دندان
عوارض بلندمدت ایمپلنت ممکن است ماهها یا حتی سالها پس از جراحی ظاهر شوند و اغلب نیازمند مداخلات درمانی پیچیدهتری هستند. تشخیص زودهنگام و مدیریت مناسب این عوارض برای حفظ ایمپلنت و سلامت دهان و دندان حیاتی است.
عفونت ایمپلنت: علائم و خطرات (پریاوسئیت و پریایمپلنتیت)
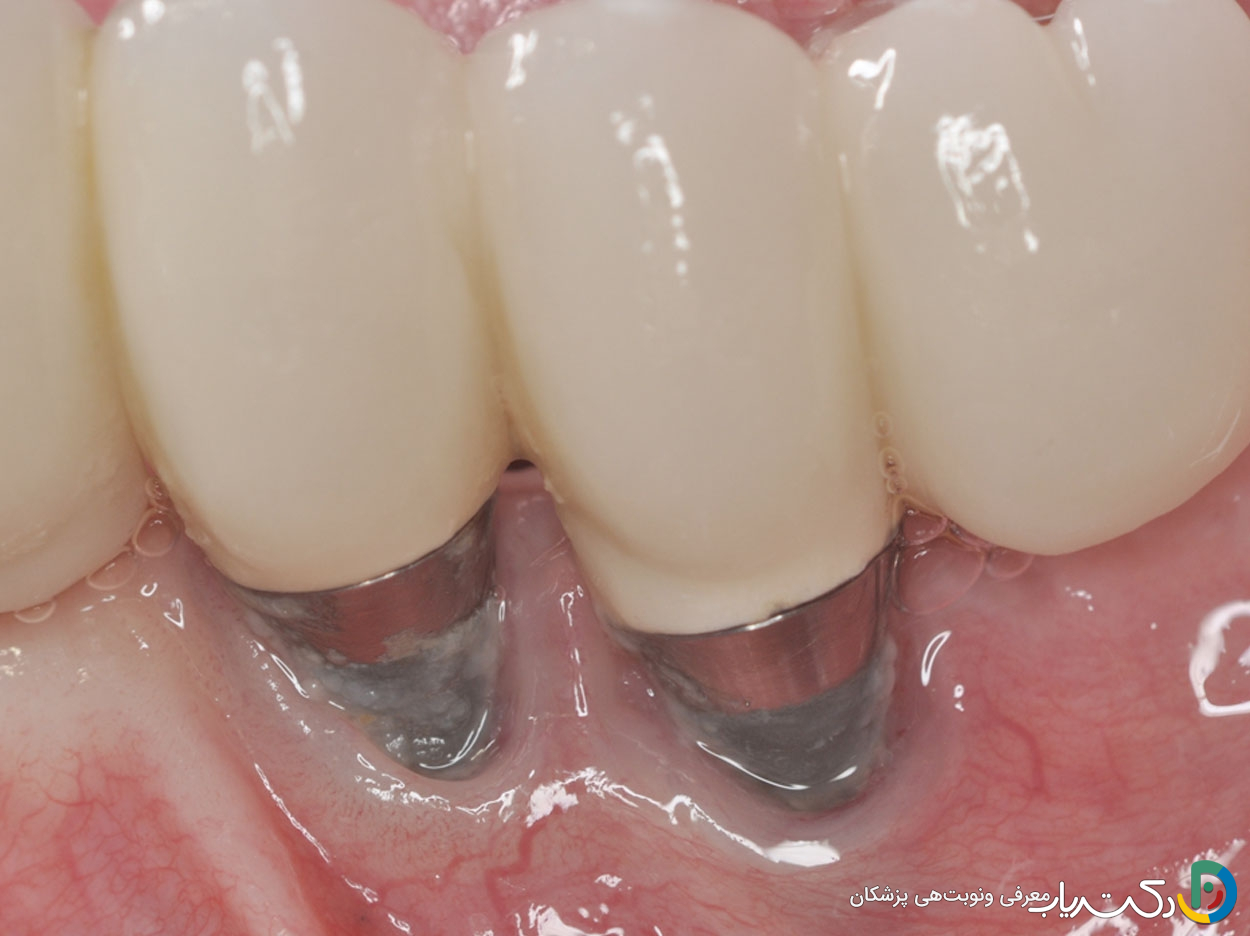
عفونت اطراف ایمپلنت، که به آن پریاوسئیت (عفونت بافت نرم اطراف ایمپلنت) یا پریایمپلنتیت (عفونت بافت نرم و استخوان اطراف ایمپلنت) گفته میشود، یکی از خطرناکترین عوارض بلندمدت است. این عفونت میتواند ماهها یا حتی سالها بعد از کاشت رخ دهد و در صورت عدم درمان، منجر به از دست دادن استخوان حمایتکننده و در نهایت شکست ایمپلنت شود. علائم عفونت شامل خونریزی هنگام مسواک زدن یا نخ دندان کشیدن، قرمزی و تورم لثه اطراف ایمپلنت، خروج چرک از ناحیه، بوی بد دهان و طعم ناخوشایند، و حتی تب در موارد شدیدتر است. عوامل خطر شامل بهداشت ضعیف دهان، سیگار کشیدن، دیابت کنترل نشده و سابقه بیماری پریودنتال هستند. درمان شامل آنتیبیوتیکتراپی، شستشوی محل با محلولهای ضدعفونیکننده، و در موارد پیشرفته، جراحی برای پاکسازی عفونت و بازسازی استخوان است.
شل شدن ایمپلنت دندان: علل و راهحلها
شل شدن ایمپلنت از شایعترین عوارض بلندمدت است که زمانی رخ میدهد که فرآیند استخوانسازی (osseointegration) به درستی انجام نشده باشد یا استخوان به اندازه کافی برای نگهداری ایمپلنت قوی نباشد. این مشکل میتواند ناشی از عوامل متعددی باشد، از جمله: عدم کافی بودن حجم یا کیفیت استخوان در زمان کاشت، اعمال فشار بیش از حد به ایمپلنت در طول دوره بهبودی یا پس از آن، برخورد ضربه به صورت، افزایش سن، سیگار کشیدن، و جویدن مکرر اجسام سفت. علائم شل شدن ایمپلنت شامل احساس حرکت یا لقی در ایمپلنت، درد یا ناراحتی هنگام جویدن، و تورم یا قرمزی در اطراف ایمپلنت است. تشخیص زودهنگام از طریق معاینه بالینی و رادیوگرافی اهمیت دارد. درمان ممکن است شامل تنظیم مجدد ایمپلنت در صورت امکان، پیوند استخوان برای تقویت پایه استخوانی، و در موارد شدیدتر، جایگزینی ایمپلنت باشد.
پری ایمپلنتیت: بیماری لثه اطراف ایمپلنت (جزئیات بیشتر)
پری ایمپلنتیت یک بیماری التهابی مزمن است که با التهاب بافتهای نرم اطراف ایمپلنت و تحلیل پیشرونده استخوان حمایتکننده مشخص میشود. این بیماری در حدود 28 درصد از افراد دارای ایمپلنت رخ میدهد و میتواند تا 5 سال طول بکشد تا به مراحل پیشرفته برسد. علت اصلی پری ایمپلنتیت، تجمع پلاک باکتریایی و بیوفیلم در اطراف ایمپلنت است که منجر به واکنش التهابی میشود. عوامل خطر شامل سابقه بیماری پریودنتال، سیگار کشیدن، بهداشت دهان ضعیف، دیابت، و برخی عوامل مکانیکی مانند نیروی بیش از حد بر روی ایمپلنت هستند. علائم اولیه شامل خونریزی هنگام پروب کردن و قرمزی لثه است. در مراحل پیشرفتهتر، چرک، تحلیل استخوان قابل مشاهده در رادیوگرافی، و افزایش عمق پاکت اطراف ایمپلنت دیده میشود. درمان شامل کنترل عفونت از طریق دبریدمان مکانیکی و شیمیایی، استفاده از آنتیبیوتیکها، و در صورت لزوم، جراحی برای پاکسازی ضایعه و بازسازی بافتهای از دست رفته است.
عوارض کمتر شایع ایمپلنت دندان
علاوه بر عوارض شایعتر، برخی مشکلات نادرتر نیز وجود دارند که باید مورد توجه قرار گیرند.
مشکلات سینوسی ناشی از ایمپلنت فک بالا
در مواردی که ایمپلنت در فک بالا و در نزدیکی حفرههای سینوسی قرار میگیرد، ممکن است حفرههای سینوسی را تحت تأثیر قرار دهد. این امر میتواند منجر به سینوزیت (التهاب سینوسها) شود. این عارضه به خصوص در بیمارانی که حجم استخوان کافی در ناحیه خلفی فک بالا ندارند و نیاز به لیفت سینوس دارند، بیشتر دیده میشود. علائم سینوزیت شامل درد، حساسیت و تورم اطراف گونهها، مخاط بینی سبز یا زرد، گرفتگی بینی، کاهش حس بویایی، سردرد، و تب است. پیشگیری از این عارضه شامل ارزیابی دقیق رادیوگرافیک قبل از جراحی و انجام تکنیکهای مناسب لیفت سینوس در صورت لزوم است. درمان ممکن است شامل آنتیبیوتیکها، داروهای ضد احتقان، و در موارد نادر، جراحی برای رفع مشکل باشد.
آسیب عصبی در جراحی ایمپلنت دندان
آسیب به اعصاب مجاور، بهویژه در فک پایین (عصب آلوئولار تحتانی و عصب منتال)، میتواند باعث بیحسی، گزگز، سوزش یا درد مزمن در لب، چانه، زبان یا دندانها شود. این عارضه اگرچه کمتر رایج است، اما میتواند منجر به مشکلات جدی در خوردن، صحبت کردن، خندیدن و فعالیتهای ساده روزمره شود و به طور قابل توجهی کیفیت زندگی بیمار را تحت تأثیر قرار دهد. این آسیب معمولاً ناشی از قرارگیری ایمپلنت در مجاورت عصب یا فشار ناشی از جراحی است. برای پیشگیری، استفاده از تصویربرداری سه بعدی (CBCT) قبل از جراحی برای شناسایی دقیق مسیر اعصاب و برنامهریزی دقیق محل قرارگیری ایمپلنت ضروری است. در صورت بروز آسیب عصبی، درمان شامل داروهای ضد التهاب، فیزیوتراپی، و در برخی موارد، جراحی برای رفع فشار از روی عصب است.
پس زدن ایمپلنت دندان: حساسیت فلزی و سایر عوامل
پس زدن ایمپلنت، به معنای عدم پذیرش ایمپلنت توسط بدن، عارضه بسیار نادری است. طبق تحقیقات انجام شده، برخی افراد به دلیل حساسیت به فلز تیتانیوم (که ماده اصلی ایمپلنت است) دچار واکنشهای آلرژیک میشوند. این نوع حساسیت نادر است و میتوان قبل از کاشت ایمپلنت آزمایش حساسیت فلزی را انجام داد. علائم حساسیت میتواند شامل بثورات پوستی، خارش یا التهاب در دهان باشد. با این حال، “پس زدن” ایمپلنت اغلب به دلیل عدم موفقیت استخوانسازی یا عفونت شدید رخ میدهد تا یک واکنش آلرژیک واقعی. عوامل دیگری مانند کیفیت پایین ایمپلنت، تکنیک جراحی نامناسب، و عدم رعایت پروتکلهای بهداشتی نیز میتوانند منجر به شکست ایمپلنت شوند.
عوامل خطر و علل بروز عوارض ایمپلنت
شناخت عوامل خطر به دندانپزشکان و بیماران کمک میکند تا با اتخاذ تدابیر پیشگیرانه، احتمال بروز عوارض را به حداقل برسانند.
عوامل فردی موثر بر موفقیت ایمپلنت
- بیماریهای زمینهای: برخی بیماریهای سیستمیک میتوانند بر فرآیند بهبودی و استخوانسازی تأثیر منفی بگذارند. دیابت کنترل نشده میتواند منجر به اختلال در بهبود زخم و افزایش خطر عفونت شود. پوکی استخوان میتواند کیفیت و تراکم استخوان فک را کاهش داده و موفقیت استخوانسازی را به خطر بیندازد. بیماریهای خودایمنی و مصرف داروهای سرکوبکننده سیستم ایمنی نیز میتوانند بر توانایی بدن در ترمیم و مقابله با عفونتها تأثیر بگذارند.
- سیگار کشیدن: سیگار کشیدن مهمترین عامل خطر قابل اصلاح برای بروز عوارض ایمپلنت است. نیکوتین و سایر مواد شیمیایی موجود در سیگار، جریان خون به بافتها را کاهش داده، فرآیند بهبود زخم را مختل میکنند و خطر عفونت را به شدت افزایش میدهند. سیگاریها دو تا سه برابر بیشتر از افراد غیرسیگاری در معرض شکست ایمپلنت هستند.
- بهداشت ضعیف دهان: عدم رعایت بهداشت دهان و دندان، یکی از عوامل اصلی که منجر به تجمع پلاک باکتریایی و بیوفیلم در اطراف ایمپلنت میشود. این تجمع باکتریایی میتواند باعث التهاب لثه و در نهایت پریایمپلنتیت و شکست ایمپلنت شود.
عوامل پزشکی و کیفیت ایمپلنت
- تجربه و مهارت پزشک: انتخاب پزشک متخصص و باتجربه در جراحی ایمپلنت نقش بسزایی در کاهش عوارض دارد. یک جراح ماهر میتواند با برنامهریزی دقیق، تکنیک جراحی صحیح و مدیریت مناسب شرایط حین و پس از عمل، احتمال بروز مشکلات را به حداقل برساند.
- کیفیت ایمپلنت: استفاده از ایمپلنتهای با کیفیت و استاندارد، که از مواد زیستسازگار ساخته شدهاند و طراحی مناسبی برای استخوانسازی دارند، برای موفقیت طولانیمدت ایمپلنت ضروری است. ایمپلنتهای بیکیفیت ممکن است به درستی با استخوان ادغام نشوند یا در برابر فشارهای جویدن مقاومت کافی نداشته باشند.
- رعایت پروتکلهای بهداشتی: عدم رعایت پروتکلهای بهداشتی و استریلیزاسیون مناسب حین جراحی میتواند منجر به عفونتهای جدی شود. محیط استریل و ابزارهای ضدعفونی شده از اهمیت بالایی برخوردارند.
علائم هشدار دهنده مشکلات ایمپلنت دندان
تشخیص زودهنگام علائم هشدار دهنده برای جلوگیری از پیشرفت مشکلات و حفظ ایمپلنت بسیار مهم است.
علائم عفونت ایمپلنت
- بوی بد دهان و تنفس: بوی نامطبوع و مداوم از دهان میتواند نشانهای از عفونت باکتریایی در اطراف ایمپلنت باشد.
- تب و درد مداوم: تب و درد شدید و مداوم در ناحیه ایمپلنت، به خصوص اگر با سایر علائم همراه باشد، نشاندهنده یک عفونت جدی است.
- قرمزی و تورم لثه: التهاب، قرمزی و تورم لثه در اطراف ایمپلنت، به خصوص اگر با لمس دردناک باشد، از علائم شایع عفونت است.
- خونریزی یا خروج چرک: خونریزی هنگام مسواک زدن یا نخ دندان کشیدن، و به خصوص خروج چرک از اطراف ایمپلنت، نشانههای قطعی عفونت هستند.
- مشکل در جویدن: درد یا ناراحتی هنگام جویدن غذا میتواند نشانهای از التهاب یا عفونت در ناحیه ایمپلنت باشد.
علائم شکست ایمپلنت
- درد یا ناراحتی مداوم: درد شدید و مداوم در ناحیه ایمپلنت که با مسکنها کنترل نمیشود، میتواند نشانهای از شکست ایمپلنت باشد.
- شل شدن ایمپلنت: احساس حرکت یا لقی در ایمپلنت، چه در پایه تیتانیومی و چه در تاج دندان، نشانه واضحی از عدم موفقیت استخوانسازی یا شکست ایمپلنت است.
- عقبنشینی لثه: تحلیل و عقبنشینی لثه اطراف ایمپلنت میتواند نشاندهنده تحلیل استخوان زیرین و پریایمپلنتیت باشد.
- التهاب مزمن: التهاب مداوم و مزمن در بافتهای اطراف ایمپلنت، که با قرمزی و تورم همراه است، میتواند به شکست ایمپلنت منجر شود.
- مشکل در جویدن: ناتوانی در جویدن راحت غذا یا احساس درد و ناراحتی هنگام اعمال فشار بر روی ایمپلنت.
راههای پیشگیری از عوارض ایمپلنت
پیشگیری بهترین رویکرد برای اطمینان از موفقیت طولانیمدت ایمپلنت است.
اقدامات قبل از جراحی ایمپلنت
- انتخاب پزشک متخصص: مراجعه به متخصص ایمپلنت باتجربه و دارای صلاحیت علمی و عملی بسیار حیاتی است. یک جراح متبحر میتواند با ارزیابی دقیق، برنامهریزی صحیح و اجرای تکنیک جراحی مناسب، خطر عوارض را به حداقل برساند.
- معاینه دقیق و تصویربرداری: انجام معاینات کامل دهان و دندان، از جمله بررسی سلامت لثه و استخوان فک، و تصویربرداریهای پیشرفته مانند رادیوگرافی پانورامیک و سیتیاسکن (CBCT) برای ارزیابی دقیق حجم و کیفیت استخوان و موقعیت ساختارهای حیاتی (مانند اعصاب و سینوسها) ضروری است.
- بررسی سوابق پزشکی: ارزیابی وضعیت سلامت عمومی بیمار، از جمله بررسی بیماریهای زمینهای (مانند دیابت، پوکی استخوان)، داروهای مصرفی و سابقه سیگار کشیدن، برای شناسایی عوامل خطر و اتخاذ تدابیر لازم قبل از جراحی بسیار مهم است.
مراقبتهای بعد از جراحی ایمپلنت
- رعایت بهداشت دهان: رعایت دقیق و مداوم بهداشت دهان و دندان پس از جراحی ایمپلنت از اهمیت بالایی برخوردار است. استفاده از مسواک نرم، نخ دندان و دهانشویههای ضدعفونیکننده (طبق توصیه پزشک) برای جلوگیری از تجمع پلاک و باکتری در اطراف ایمپلنت ضروری است.
- مراجعه منظم به پزشک: معاینات دورهای و منظم (معمولاً هر 6 ماه یکبار) توسط دندانپزشک برای بررسی وضعیت ایمپلنت، لثه و استخوان اطراف آن، و انجام جرمگیری و پاکسازی حرفهای، برای تشخیص زودهنگام هرگونه مشکل و پیشگیری از عوارض بلندمدت حیاتی است.
- اجتناب از سیگار و الکل: عدم مصرف دخانیات و الکل در طول دوره بهبودی و پس از آن، به خصوص در مراحل اولیه استخوانسازی، برای موفقیت ایمپلنت بسیار مهم است. این مواد میتوانند فرآیند بهبود را مختل کرده و خطر عفونت را افزایش دهند.
- رژیم غذایی مناسب: مصرف غذاهای نرم و اجتناب از غذاهای سفت، چسبنده یا بسیار داغ/سرد در روزهای اولیه پس از جراحی برای جلوگیری از تحریک محل جراحی و اعمال فشار بیش از حد بر روی ایمپلنت ضروری است.
درمان عوارض ایمپلنت دندان
در صورت بروز عوارض، درمان به موقع و مناسب میتواند به حفظ ایمپلنت و جلوگیری از مشکلات جدیتر کمک کند.
درمان عفونت ایمپلنت
- آنتیبیوتیکتراپی: در مراحل اولیه عفونت، مصرف آنتیبیوتیکهای تجویز شده توسط پزشک میتواند به کنترل و ریشهکن کردن باکتریها کمک کند.
- شستشوی محل: استفاده از محلولهای ضدعفونیکننده مانند کلرهگزیدین برای شستشوی محل عفونت میتواند به کاهش بار باکتریایی کمک کند.
- دبریدمان و جراحی: در موارد شدیدتر پریایمپلنتیت، ممکن است نیاز به دبریدمان مکانیکی (پاکسازی سطح ایمپلنت) و جراحی برای حذف بافتهای عفونی و بازسازی استخوان از دست رفته باشد. در برخی موارد، اگر عفونت بسیار پیشرفته باشد و استخوان حمایتکننده به شدت تخریب شده باشد، ممکن است نیاز به برداشت ایمپلنت باشد.
درمان شل شدن ایمپلنت
- بازنگری و تنظیم: در صورتی که شل شدن به دلیل عدم استخوانسازی کافی در مراحل اولیه باشد، ممکن است بتوان با یک دوره استراحت و محافظت از ایمپلنت، به استخوانسازی مجدد کمک کرد. در برخی موارد، تنظیم مجدد یا سفت کردن قطعات ایمپلنت میتواند مشکل را حل کند.
- پیوند استخوان: اگر شل شدن ناشی از کمبود یا تحلیل استخوان باشد، ممکن است نیاز به پیوند استخوان برای تقویت پایه استخوانی و ایجاد محیطی مناسب برای استخوانسازی مجدد باشد.
- جایگزینی ایمپلنت: در موارد شدیدتر که ایمپلنت به طور کامل شل شده و استخوانسازی موفقیتآمیز نبوده است، ممکن است نیاز به برداشت ایمپلنت و در صورت امکان، کاشت مجدد ایمپلنت جدید پس از ترمیم استخوان باشد.
نکات مهم برای بیماران ایمپلنت دندان
ایمپلنت دندان با وجود عوارض احتمالی، همچنان یکی از بهترین و مطمئنترین روشهای جایگزینی دندانهای از دست رفته محسوب میشود. برای اطمینان از موفقیت و طول عمر ایمپلنت، مهمترین نکته این است که بیماران باید:
- از پزشک متخصص و باتجربه استفاده کنند: انتخاب یک جراح دندانپزشک مجرب و متخصص در زمینه ایمپلنت، اولین و مهمترین گام برای کاهش خطرات و افزایش موفقیت درمان است.
- مراقبتهای بعد از جراحی را بهدقت رعایت کنند: پایبندی دقیق به دستورالعملهای پزشک در مورد بهداشت دهان، رژیم غذایی و مصرف داروها پس از جراحی، نقش حیاتی در بهبودی و جلوگیری از عوارض دارد.
- در صورت مشاهده هرگونه علائم غیرطبیعی، فوراً به پزشک مراجعه کنند: بیتوجهی به علائم هشدار دهنده میتواند منجر به پیشرفت مشکلات و پیچیدهتر شدن درمان شود. تشخیص و درمان زودهنگام کلید موفقیت است.
- معاینات دورهای را جدی بگیرند: معاینات منظم و چکاپهای دورهای به دندانپزشک اجازه میدهد تا وضعیت ایمپلنت و سلامت دهان و دندان را به طور مداوم بررسی کرده و در صورت لزوم، مداخلات پیشگیرانه یا درمانی را انجام دهد.
با رعایت این نکات و انتخاب درست، میتوان از عوارض ایمپلنت تا حد زیادی جلوگیری کرد و از مزایای بیشمار این روش درمانی برای بهبود کیفیت زندگی و سلامت دهان و دندان بهرهبرداری کرد.
لیست پزشکان مرتبط:
- رها رادفردکترا دندانپزشک | تهران
- سید محسن سادات کچوییدکترا دندانپزشک | تهران
- مریم اخیانیدکترای دندانپزشک | تهران
- محمدرضا زارعدکترا دندانپزشک | تهران
- سعید رضاییدکترا دندانپزشک | تهران
- حمید آهنگریدکترا دندانپزشک | تهران
- علیرضا افراشیدکترای حرفه ای/تخصصی جراح دندانپزشک دارای فلوشیپ تخصصی زیبایی از آمریکا و آلمان | تهران
- آزاده خلجیاندکترای دندانپزشک | تهران
- عماد یوسفیدکترا دندانپزشک | تهران
- مهدی کریمیجراح و دکترای دندانپزشک زیبایی - ایمپلنت - فلوشیپ زیبایی از دانشگاه Genova ایتالیا- فلوشیپ تخصصی ایمپلنت از ICOI آمریکا - فلوشیپ لیزر از دانشگاه Aachen آلمان | تهران