چگونه می توان از عفونت بعد از عصب کشی جلوگیری کرد؟
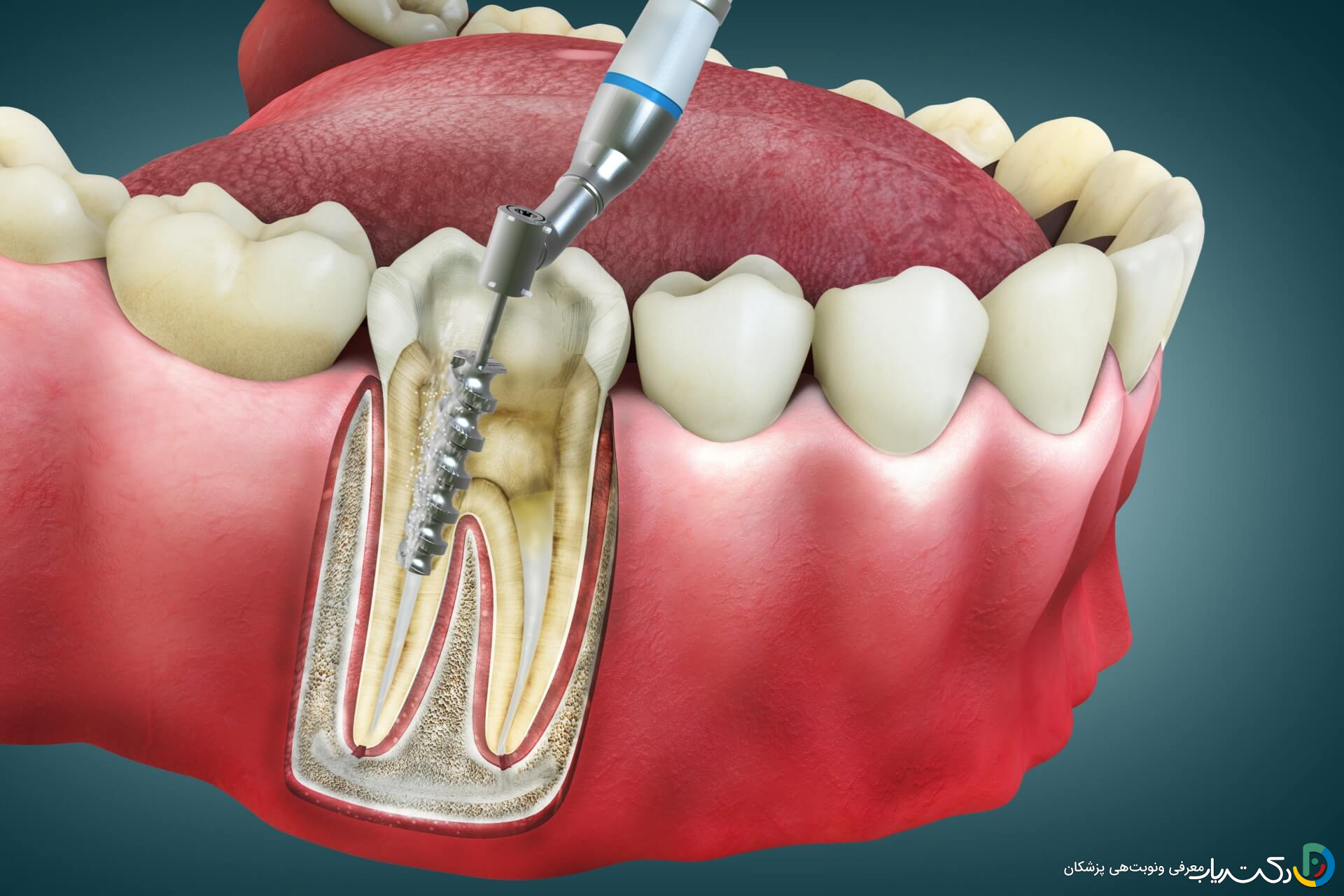
راهنمای جامع و کامل پیشگیری از عفونت پس از عصبکشی
موفقیت درمان ریشه (عصبکشی) و پیشگیری موثر از عفونت، حاصل یک زنجیره از اقدامات دقیق و به هم پیوسته است. این زنجیره از ارزیابیهای پیش از درمان آغاز شده، با استریلیزاسیون بینقص در حین درمان ادامه یافته و به مراقبتهای هوشمندانه پس از درمان ختم میشود. هرگونه ضعف در هر یک از این حلقهها میتواند کل نتیجه درمان را به خطر اندازد.
قیمت عصب کشی دندان در تهران (جدول هزینه)
۱. کنترل عفونت پیش از درمان: سنگ بنای موفقیت
ارزیابی دقیق و همهجانبهی وضعیت دندان و بیمار پیش از شروع هرگونه اقدام، اولین و یکی از مهمترین گامها برای جلوگیری از بروز مشکلات بعدی است. این مرحله تنها به تشخیص محدود نمیشود، بلکه یک برنامهریزی استراتژیک برای مقابله با عفونت است.
- معاینات دقیق و چندوجهی: دندانپزشک برای رسیدن به یک تشخیص قطعی، از مجموعهای از تستها بهره میبرد.
- معاینات بالینی: شامل بررسی چشمی لثه و دندان برای یافتن پوسیدگی، تورم یا فیستول (مجرای خروج چرک)، و تستهای لمس و ضربه (Palpation & Percussion) برای ارزیابی حساسیت بافتهای نگهدارنده دندان است.
- تستهای حیات پالپ: تست سرما یا تست الکتریکی به دندانپزشک کمک میکند تا زنده یا مرده بودن عصب دندان را تشخیص دهد.
- رادیوگرافی (عکس دندان): رادیوگرافی پریاپیکال (تک دندان) برای نمایش کامل ریشه و استخوان اطراف آن ضروری است. در موارد پیچیده، مانند کانالهای کلسیفیه یا آناتومی غیرمعمول، ممکن است از رادیوگرافی سهبعدی (CBCT) برای درک دقیقتر ساختار ریشهها استفاده شود.
- درمان آنتیبیوتیکی پیشگیرانه (در صورت نیاز): تجویز آنتیبیوتیک یک اقدام روتین نیست، اما در شرایط خاص حیاتی است. در بیمارانی که سیستم ایمنی ضعیفتری دارند (مانند افراد مبتلا به دیابت کنترلنشده، بیماران تحت شیمیدرمانی یا مصرفکنندگان داروهای سرکوبکننده ایمنی) یا علائم یک عفونت حاد و منتشر را نشان میدهند (مانند تورم وسیع صورت، درد شدید و تپنده که به گوش و گردن میزند، تب و لرز)، پزشک برای جلوگیری از گسترش عفونت به سایر نقاط بدن و کاهش بار میکروبی، پیش از شروع درمان ریشه، مصرف یک دوره آنتیبیوتیک را تجویز میکند.
۲. ایزولاسیون و استریل حین درمان: ایجاد یک سد دفاعی
ایجاد یک محیط کاملاً استریل و ایزوله در حین کار، کلید جلوگیری از ورود میلیونها میکروب موجود در بزاق دهان به داخل کانالهای حساس و تمیز شدهی ریشه است.
- استفاده از رابردم (Rubber Dam): رابردم یک صفحه پلاستیکی نازک است که مانند یک پرده، دندان تحت درمان را از بقیه محیط دهان (زبان، گونهها و بزاق) جدا میکند. استفاده از آن یک استاندارد طلایی در اندودانتیکس است و مزایای متعددی دارد:
- ایجاد محیط استریل: اصلیترین مزیت آن، جلوگیری از آلودگی کانال با بزاق و باکتریهای آن است.
- محافظت از بیمار: از بلعیده شدن یا آسپیراسیون (ورود به ریه) ابزارهای کوچک و مواد شستشودهنده جلوگیری میکند.
- بهبود دید و دسترسی: با کنار زدن زبان و گونهها، دید و دسترسی بهتری برای دندانپزشک فراهم میکند.
- استریلیزاسیون جامع و بینقص:
- ابزارها: تمامی ابزارهای چندبار مصرف باید توسط دستگاه اتوکلاو (بخار تحت فشار) استریل شوند. ابزارهای حساس مانند فایلهای اندودانتیک (سوهانهای پاکسازی کانال) و سوزنهای شستشو، اغلب به صورت یکبار مصرف استفاده میشوند تا هرگونه ریسک انتقال عفونت از بین برود.
- اصول بهداشتی تیم درمان: این اصول که به «اقدامات احتیاطی عمومی» معروفند، شامل شستشوی دقیق دستها، استفاده از دستکش، ماسک و عینک محافظ برای تمام اعضای تیم درمانی است. همچنین، تمام سطوحی که با بیمار در تماس هستند (مانند دستگیره چراغ، صندلی و میز) باید پس از هر بیمار با مواد مخصوص ضدعفونی شوند.
۳. شستشو و دارورسانی داخل کانال: پاکسازی میکروسکوپی
پاکسازی کامل کانالهای ریشه از باکتریها، بقایای بافت عصبی مرده و سموم آنها، قلب درمان ریشه است. این پاکسازی تنها یک فرایند مکانیکی نیست، بلکه یک ضدعفونی شیمیایی دقیق است.
- شستشو با هیپوکلریت سدیم: این محلول (که در غلظتهای پایینتر به عنوان سفیدکننده خانگی شناخته میشود) به دلیل توانایی فوقالعاده در حل کردن بافتهای ارگانیک (بافت پالپ و کلاژن) و خاصیت ضدمیکروبی گسترده، به عنوان اصلیترین محلول شستشو به کار میرود. استفاده از سوزنهای مخصوص (Side-vented) مانع از پاشش تصادفی محلول به خارج از ریشه میشود.
- استفاده از EDTA: پس از هر بار استفاده از هیپوکلریت سدیم، یک «لایه اسمیر» متشکل از بقایای دنتین و بافتهای ارگانیک روی دیواره کانال تشکیل میشود. EDTA به عنوان یک عامل شلاتهکننده، بخش معدنی این لایه را حل کرده و منافذ ریز دنتین (توبولهای دنتینی) را باز میکند. این کار به هیپوکلریت سدیم اجازه میدهد تا به عمق این توبولها که محل پنهان شدن باکتریهاست، نفوذ کند.
- فعالسازی مواد شستشودهنده: برای افزایش کارایی، دندانپزشک ممکن است محلولهای شستشو را با استفاده از ابزارهای اولتراسونیک یا سونیک به ارتعاش درآورد. این کار باعث ایجاد جریانهای ریزی در مایع شده و به پاکسازی بهتر نواحی پیچیده و کانالهای فرعی کمک میکند.
- داروی داخل کانال (هیدروکسید کلسیم): در مواردی که عفونت شدید و مزمن است یا درمان در چند جلسه انجام میشود، دندانپزشک پس از خشک کردن کانال، آن را با خمیری از هیدروکسید کلسیم پر میکند. این ماده با pH بسیار قلیایی (حدود ۱۲.۵)، محیطی نامناسب برای رشد باکتریهای باقیمانده ایجاد کرده و به کاهش التهاب در بافتهای اطراف ریشه کمک میکند.
۴. مهر و موم و ترمیم نهایی: قفل کردن درب ورودی میکروبها
پس از پاکسازی کامل، کانال باید به سرعت و به طور سهبعدی پر شود تا هرگونه مسیر نفوذ مجدد میکروبها از سمت تاج (Coronal leakage) یا نوک ریشه (Apical leakage) مسدود گردد.
- پر کردن کانال (Obturation): سیستم کانال ریشه با مادهای لاستیکمانند و زیستسازگار به نام «گوتاپرکا» و یک سیمان مخصوص به نام «سیلر» پر میشود. گوتاپرکا حجم اصلی کانال را پر میکند و سیلر فضاهای میکروسکوپی بین گوتاپرکا و دیواره کانال را مهر و موم کرده و یک سد نفوذناپذیر ایجاد میکند.
- اهمیت ترمیم نهایی: موفقیت بلندمدت یک درمان ریشه به همان اندازه که به کیفیت پاکسازی و پر کردن کانال بستگی دارد، به کیفیت ترمیم نهایی نیز وابسته است. یک پرکردگی موقت، هرچقدر هم خوب باشد، پس از مدتی دچار نشت میشود و راه را برای ورود مجدد باکتریها باز میکند. بنابراین، فاصله زمانی بین پایان عصبکشی و قرار دادن ترمیم دائمی (پرکردگی کامپوزیت یا آمالگام) یا روکش باید تا حد امکان کوتاه باشد. برای دندانهای خلفی که نیروهای جویدن زیادی را تحمل میکنند، معمولاً ساخت روکش برای جلوگیری از شکستگی دندان ضروری است.
۵. مراقبتهای پس از درمان: تداوم موفقیت در خانه
رعایت توصیههای دندانپزشک پس از درمان، نقش حیاتی در کاهش درد، جلوگیری از عوارض و تضمین موفقیت بلندمدت درمان دارد.
- تغذیه هوشمندانه: تا زمان برطرف شدن کامل بیحسی، از خوردن و آشامیدن مواد داغ و جویدن پرهیز کنید تا از گاز گرفتن ناخواسته لب و گونه جلوگیری شود. برای چند روز اول، از غذاهای نرم مانند سوپ، پوره، ماست و اسموتی استفاده کنید. از جویدن غذاهای سفت و چسبناک (مانند آجیل و گز) با دندان درمانشده تا زمان قرارگیری ترمیم نهایی جداً خودداری کنید.
- بهداشت دقیق دهان: بهداشت دهان را حتی با دقت بیشتری رعایت کنید. مسواک زدن آرام اطراف دندان درمانشده و استفاده از نخ دندان برای تمیز کردن دندانهای مجاور ضروری است. در برخی موارد، دندانپزشک ممکن است شستشوی دهان با آبنمک گرم (یک قاشق چایخوری نمک در یک لیوان آب ولرم) یا دهانشویههای ضدعفونیکننده مانند کلرهگزیدین را برای ۲ تا ۳ بار در روز به مدت چند روز توصیه کند تا به کاهش التهاب لثه و ضدعفونی محیط کمک شود.
- مدیریت درد و هوشیاری نسبت به علائم: احساس درد خفیف تا متوسط برای چند روز پس از درمان طبیعی است و معمولاً با مسکنهای رایج مانند ایبوپروفن یا استامینوفن کنترل میشود. اما در صورت مشاهده هر یک از علائم هشداردهنده زیر، که ممکن است نشانه عفونت یا عوارض دیگر باشد، فوراً با دندانپزشک خود تماس بگیرید:
- درد شدید، ضرباندار و فزاینده که به مسکن پاسخ نمیدهد.
- تورمی که پس از ۴۸ تا ۷۲ ساعت کاهش نیافته یا در حال گسترش به سمت صورت و گردن است.
- احساس طعم بد یا بوی نامطبوع از دندان و خروج چرک.
- احساس تب، بیحالی یا مشکل در باز کردن دهان.
- احساس بلندی در دندان هنگام روی هم گذاشتن دندانها پس از چند روز.
لیست پزشکان مرتبط:
- رها رادفردکترا دندانپزشک | تهران
- مریم اخیانیدکترای دندانپزشک | تهران
- محمدرضا زارعدکترا دندانپزشک | تهران
- حمید آهنگریدکترا دندانپزشک | تهران
- سعید رضاییدکترا دندانپزشک | تهران
- سید محسن سادات کچوییدکترا دندانپزشک | تهران
- علیرضا افراشیدکترای حرفه ای/تخصصی جراح دندانپزشک دارای فلوشیپ تخصصی زیبایی از آمریکا و آلمان | تهران
- آزاده خلجیاندکترای دندانپزشک | تهران
- عماد یوسفیدکترا دندانپزشک | تهران
- مهدی کریمیجراح و دکترای دندانپزشک زیبایی - ایمپلنت - فلوشیپ زیبایی از دانشگاه Genova ایتالیا- فلوشیپ تخصصی ایمپلنت از ICOI آمریکا - فلوشیپ لیزر از دانشگاه Aachen آلمان | تهران