چگونه عصب کشی برای دندان های عقب انجام می شود؟
راهنمای کامل و جامع عصبکشی دندانهای عقب (مولارها و پرمولارها)
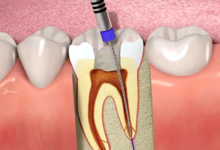
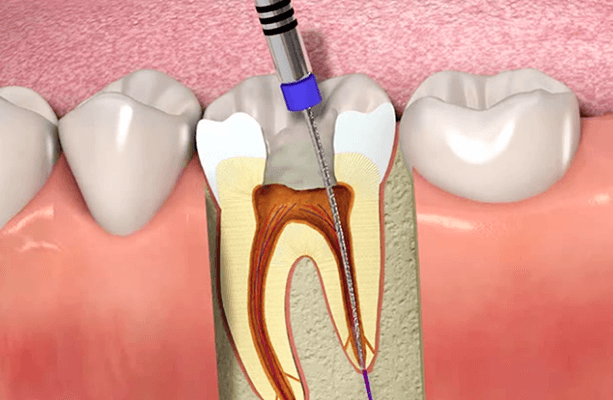
درمان ریشه (عصبکشی) یک فرآیند درمانی دقیق برای حذف عفونت از داخل دندان و نجات آن از کشیده شدن است. این درمان در دندانهای عقب به دلیل ساختار چندکاناله و آناتومی پیچیده، نیازمند تخصص، دقت و تجهیزات پیشرفته است. این راهنما ۱۰ مرحله کلیدی این فرآیند را تشریح میکند که با پیروی از آنها، میتوان عفونت را بهطور کامل ریشهکن کرد و دندان را برای بازسازی نهایی و بازگشت به عملکرد طبیعی آماده نمود. عدم درمان به موقع میتواند منجر به آبسه، درد شدید و در نهایت از دست رفتن دندان شود.
قیمت عصب کشی دندان در تهران (جدول هزینه)
۱. معاینه، تشخیص و تصویربرداری
اولین و حیاتیترین گام، تشخیص صحیح است. دندانپزشک یا متخصص درمان ریشه (اندودنتیست) ابتدا تاریخچه درد بیمار را بررسی کرده و سپس معاینات بالینی را انجام میدهد. این معاینات شامل بررسی دندان از نظر تغییر رنگ، وجود پوسیدگی عمیق، تورم در لثه مجاور و تست حساسیت به ضربه (Perussion) است. در ادامه، تستهای زندهبودن پالپ مانند تست سرما یا تست الکتریکی (EPT) انجام میشود تا مشخص گردد آیا عصب دندان هنوز زنده است یا از بین رفته (نکروزه شده).
برای تکمیل تشخیص، از تصویربرداری رادیوگرافی استفاده میشود:
- رادیوگرافی پریاپیکال (PA): این تصویر کوچک و دقیق، تمام طول ریشه و استخوان اطراف آن را نشان میدهد و برای ارزیابی وضعیت انتهای ریشه و تشخیص عفونت ضروری است.
- رادیوگرافی بایتوینگ (Bitewing): برای بررسی پوسیدگیهای بین دندانی و ارزیابی سطح استخوان کاربرد دارد.
- سیتی اسکن با پرتو مخروطی (CBCT): در موارد پیچیده، این تصویربرداری سهبعدی اطلاعات دقیقی از تعداد، شکل، انحنا و هرگونه آناتومی غیرمعمول کانالها ارائه میدهد.
۲. بیحسی موضعی
برای اطمینان از یک درمان کاملاً بدون درد، ناحیه مورد نظر با تزریق داروی بیحسی موضعی کاملاً سر میشود. در دندانهای فک پایین، معمولاً از تکنیک بلاک عصب آلوئولار تحتانی (Inferior Alveolar Nerve Block) استفاده میشود که ناحیه وسیعتری را بیحس میکند. دندانپزشک تا زمان بیحس شدن کامل ناحیه صبر میکند و در صورت نیاز، تزریق تکمیلی را انجام خواهد داد تا بیمار در طول فرآیند هیچگونه دردی احساس نکند.
۳. ایزوله کردن دندان با رابردم
پس از بیحسی، یک ورق نازک و انعطافپذیر لاستیکی به نام رابردم (Rubber Dam) توسط یک گیره فلزی (کلمپ) دور دندان محکم میشود. این ابزار ساده اما حیاتی، چندین مزیت دارد:
- ایجاد محیط استریل: دندان را از بزاق و باکتریهای موجود در دهان جدا کرده و از ورود عفونت جدید به کانالها جلوگیری میکند.
- محافظت از بیمار: مانع از قورت دادن ابزارهای کوچک یا محلولهای شستشوی شیمیایی توسط بیمار میشود.
- بهبود دید دندانپزشک: با کنار زدن زبان و گونهها، دسترسی و دید بهتری را فراهم میکند.
۴. ایجاد حفره دسترسی (Access Opening)
دندانپزشک با استفاده از توربین و فرزهای (متههای) مخصوص، حفرهای دقیق در سطح جونده تاج دندان ایجاد میکند. هدف، ایجاد یک مسیر مستقیم به داخل اتاقک پالپ و ورودی کانالهاست. شکل این حفره بسته به نوع دندان متفاوت است (مثلاً در مولرهای بالا مثلثی و در مولرهای پایین ذوزنقهای شکل است) تا ضمن حفظ ساختار سالم دندان، دسترسی کاملی به تمام کانالها فراهم شود.
۵. خارج کردن پالپ نکروزه یا عفونی
پس از ایجاد دسترسی، تمام بافت پالپ (شامل عصب، عروق خونی و بافت همبند) که دچار التهاب غیرقابل برگشت، عفونت یا مرگ شده است، از اتاقک پالپ و کانالهای ریشه خارج میشود. این کار با استفاده از ابزارهای دستی ظریفی به نام برуч (Broach) و فایلهای اولیه انجام میگیرد. به لطف بیحسی کامل، این مرحله برای بیمار بدون درد است.
۶. تمیزکاری و شکلدهی کانالها
این مرحله قلب درمان ریشه است و شامل دو فرآیند همزمان است:
- شکلدهی (Shaping): با استفاده از فایلهای اندودنتیک دستی یا چرخشی (روتاری) که از آلیاژ بسیار انعطافپذیر نیکل-تیتانیوم ساخته شدهاند، دیوارههای داخلی کانالها صاف شده و به شکل مخروطی یکنواخت درمیآیند. این کار باعث حذف بافتهای عفونی باقیمانده و آمادهسازی فضا برای پر شدن کامل میشود. طول دقیق هر کانال با دستگاهی به نام اپکس لوکیتور الکترونیکی و تأیید رادیوگرافی مشخص میشود.
- تمیزکاری (Cleaning): همزمان با فایلینگ، کانالها به طور مداوم با محلولهای ضدعفونیکننده قوی شستشو داده میشوند. محلول اصلی سدیم هیپوکلریت (آب ژاول رقیقشده) است که بافتهای مرده و باکتریها را حل میکند. از محلولهای دیگر مانند EDTA نیز برای حذف لایه اسمیر (Smear Layer) و پاکسازی بهتر دیوارهها استفاده میشود.
۷. دارورسانی و ضدعفونی ثانویه
اگر عفونت دندان شدید باشد یا ترشحات چرکی از کانالها خارج شود، ممکن است درمان در یک جلسه تمام نشود. در این موارد، دندانپزشک پس از تمیزکاری اولیه، مادهای ضدباکتری به نام هیدروکسید کلسیم را داخل کانالها قرار میدهد و روی دندان را با پانسمان موقت میبندد. این دارو با خاصیت قلیایی بالا، به ضدعفونی کردن کامل سیستم کانال ریشه در فاصله بین دو جلسه (معمولاً ۱ تا ۳ هفته) کمک میکند.
۸. پر کردن کانالها (Obturation)
در جلسه نهایی، پس از اطمینان از رفع کامل علائم و عفونت، کانالها با جریان هوا کاملاً خشک میشوند. سپس فضای خالی آنها با مادهای زیستسازگار و پلاستیکی به نام گوتا-پرچا (Gutta-percha) که به شکل کنهای مخروطی است، پر میشود. برای پر کردن تمام منافذ و ایجاد یک مهر و موم کامل (Hermetic Seal)، کنهای گوتا-پرچا به یک چسب یا سیلر (Sealer) آغشته میشوند. این مهر و موم سهبعدی از نفوذ مجدد باکتریها به ریشه و عود عفونت جلوگیری میکند. در انتها یک رادیوگرافی برای تأیید کیفیت پرکردگی ریشه گرفته میشود.
۹. پر کردن موقت یا دائم تاج
پس از پر شدن کانالها، حفره دسترسی روی تاج با یک ماده ترمیمی پوشانده میشود. اگر قرار باشد دندان به زودی روکش شود، از یک پرکردگی موقت استفاده میشود. اما اگر ساختار باقیمانده دندان کافی باشد و نیازی فوری به روکش نباشد، ممکن است از یک ترمیم دائمی مستحکمتر مانند کامپوزیت (Core Buildup) استفاده شود. یک ترمیم تاجی مناسب، نقشی حیاتی در موفقیت بلندمدت درمان ریشه دارد.
۱۰. بازسازی نهایی (روکش)
دندانهای عصبکشی شده به دو دلیل شکننده میشوند: اولاً به دلیل از دست دادن بخش بزرگی از ساختار تاج حین برداشتن پوسیدگی و ایجاد حفره دسترسی، و ثانیاً به دلیل از دست دادن رطوبت داخلی پس از حذف پالپ. برای محافظت از این دندانهای ضعیفشده در برابر نیروهای سنگین جویدن و جلوگیری از شکستگی فاجعهبار، قویاً توصیه میشود که با یک روکش (Crown) یا آنلی (Onlay) به طور کامل پوشانده شوند. این بازسازی نهایی، طول عمر دندان را به میزان چشمگیری افزایش میدهد.
نکات ویژه دندانهای عقب
- تعداد و تنوع کانالها: آناتومی دندانهای عقب بسیار متغیر است. مولرهای فک بالا اغلب دارای یک کانال پنهان و بسیار باریک به نام MB2 هستند که یافتن و درمان آن نیازمند بزرگنمایی و مهارت است.
- پیچیدگی آناتومی: وجود انحناهای شدید در ریشه، کانالهای جانبی (Lateral Canals) یا کلسیفیه شدن (تنگ شدن) کانالها، چالشهای درمان را افزایش میدهد. در این موارد، استفاده از میکروسکوپ تخصصی اندودنتیکس برای بزرگنمایی و نورپردازی فوقالعاده و تصویربرداری CBCT برای مسیریابی سهبعدی، شانس موفقیت درمان را به شدت بالا میبرد.
مراقبتهای پس از درمان
- تا زمان قرارگیری ترمیم نهایی (روکش)، از جویدن غذاهای سفت و چسبناک با دندان درمانشده خودداری کنید.
- احساس درد خفیف تا متوسط یا حساسیت به لمس برای چند روز پس از درمان طبیعی است و با مصرف مسکنهای رایج مانند ایبوپروفن یا استامینوفن کنترل میشود.
- در صورت بروز درد شدید و فزاینده، تورم، یا خارج شدن پانسمان موقت، فوراً با دندانپزشک خود تماس بگیرید.
- رعایت دقیق بهداشت دهان و دندان و مراجعه منظم برای چکاپ، کلید حفظ دندان درمانشده برای سالیان طولانی است.
با پیروی دقیق از این مراحل و با استفاده از تکنولوژی مدرن، درمان ریشه یک روش بسیار موفق برای حفظ دندان طبیعی شماست که میتواند تا پایان عمر در دهان باقی بماند و عملکرد خود را داشته باشد.
لیست پزشکان مرتبط:
- رها رادفردکترا دندانپزشک | تهران
- مریم اخیانیدکترای دندانپزشک | تهران
- محمدرضا زارعدکترا دندانپزشک | تهران
- حمید آهنگریدکترا دندانپزشک | تهران
- سعید رضاییدکترا دندانپزشک | تهران
- سید محسن سادات کچوییدکترا دندانپزشک | تهران
- علیرضا افراشیدکترای حرفه ای/تخصصی جراح دندانپزشک دارای فلوشیپ تخصصی زیبایی از آمریکا و آلمان | تهران
- آزاده خلجیاندکترای دندانپزشک | تهران
- عماد یوسفیدکترا دندانپزشک | تهران
- مهدی کریمیجراح و دکترای دندانپزشک زیبایی - ایمپلنت - فلوشیپ زیبایی از دانشگاه Genova ایتالیا- فلوشیپ تخصصی ایمپلنت از ICOI آمریکا - فلوشیپ لیزر از دانشگاه Aachen آلمان | تهران