آیا ممکن است ایمپلنت دندان باعث آلرژی یا حساسیت شود؟
آلرژی و حساسیت به ایمپلنتهای دندانی: بررسی جامع شواهد علمی
علیرغم اینکه تیتانیوم برای دههها بهعنوان مادهای با سازگاری زیستی بالا (Biocompatible) و تقریباً بیاثر در محیط بیولوژیک بدن شناخته میشود، شواهد علمی جدید و گزارشهای بالینی رو به افزایش، این تصور را به چالش کشیدهاند. امروزه مشخص شده است که واکنشهای آلرژیک و حساسیت به ایمپلنتهای دندانی تیتانیومی، هرچند نادر، اما یک پدیده بالینی واقعی و قابل تشخیص هستند. مطالعات نشان میدهند که حدود ۰.۶ درصد از بیماران دریافتکننده ایمپلنت ممکن است واکنش مثبت به تستهای آلرژی تیتانیوم نشان دهند. این واکنشها طیف گستردهای دارند و میتوانند از علائم موضعی خفیف مانند التهاب و تورم لثه اطراف ایمپلنت، تا واکنشهای سیستمیک شدید و ناتوانکننده شامل اگزما، درماتیت پوستی گسترده و خستگی مزمن متغیر باشند. تشخیص دقیق این حساسیتها به دلیل شباهت علائم با سایر عوارض دندانی، چالشبرانگیز است و نیازمند روشهای تخصصی نظیر تستهای پوستی (Patch Test) یا آزمایشهای خونی پیشرفته مانند تحریک لنفوسیت (LTT/MELISA) میباشد. درمان قطعی اغلب شامل حذف ایمپلنت و جایگزینی آن با مواد جایگزین مانند سرامیکهای زیرکونیا است.
قیمت ایمپلنت دندان در تهران (جدول هزینه)
شیوع و میزان بروز آلرژی به ایمپلنتهای دندانی
نرخ کلی حساسیت
مطالعات بالینی نشان میدهند که آلرژی به تیتانیوم در بیماران ایمپلنت دندانی نادر است، اما شیوع آن ممکن است کمتر از حد واقعی گزارش شده باشد.
- یکی از بزرگترین مطالعات کوهورت که روی ۱۵۰۰ بیمار ایمپلنت انجام شد، نرخ کلی آلرژی به تیتانیوم را ۰.۶ درصد گزارش کرد. اگرچه این درصد در نگاه اول ناچیز به نظر میرسد، اما با توجه به میلیونها ایمپلنت دندانی که سالانه در سراسر جهان کاشته میشود، این عدد به معنای هزاران بیمار است که ممکن است از عوارض آلرژیک رنج ببرند. نکته مهم در این مطالعه آن بود که از ۹ بیمار با واکنش مثبت، ۸ نفر در گروهی قرار داشتند که پس از جراحی ایمپلنت، علائم بالینی سازگار با آلرژی (مانند التهاب غیرقابل توضیح یا شکست ایمپلنت) را نشان داده بودند.
- مطالعهای دیگر که ۱۶۶ بیمار را با استفاده از تست پچ تیتانیوم ارزیابی کرد، نتایج نگرانکنندهتری را نشان داد و نرخ مثبت بودن تست را ۱۵.۷ درصد گزارش نمود. یافته کلیدی این تحقیق، تفاوت معنادار بین دو گروه بود: نرخ واکنشهای مثبت در بیمارانی که قبلاً ایمپلنت دریافت کرده بودند (۲۸.۱ درصد)، به شکل چشمگیری بالاتر از بیمارانی بود که هنوز تحت جراحی قرار نگرفته بودند (۶.۰ درصد). این یافته قویاً این فرضیه را مطرح میکند که قرارگیری مداوم در معرض یونهای تیتانیوم که به آرامی از سطح ایمپلنت آزاد میشوند، میتواند سیستم ایمنی بدن را حساس کرده (Sensitization) و خطر بروز آلرژی را در افراد مستعد افزایش دهد.
عوامل خطر و گروههای مستعد
شناسایی بیماران در معرض خطر قبل از جراحی ایمپلنت، یک گام حیاتی در پیشگیری از عوارض آلرژیک است. بررسی دادههای بالینی نشان میدهد که بیمارانی که سابقه آلرژی به فلزات دیگر، به ویژه نیکل، دارند، در معرض خطر بسیار بالاتری برای ایجاد حساسیت به تیتانیوم قرار دارند.
- در یک مطالعه، هشت مورد از ۹ بیمار مبتلا به آلرژی تیتانیوم، واکنشهای مثبت همزمان به فلزات دیگری نظیر نیکل، جیوه، کروم و کبالت نشان دادند. این پدیده که به آن “واکنش متقاطع” (Cross-reactivity) میگویند، ممکن است به دلیل شباهت ساختار یونی این فلزات یا وجود ناخالصیهای فلزی در آلیاژ تیتانیوم باشد.
- علاوه بر این، بیماران با سابقه بیماریهای آتوپیک مانند اگزما، آسم یا رینیت آلرژیک و همچنین افرادی با اختلالات ایمنی خاص، ممکن است استعداد ژنتیکی بیشتری برای واکنش به مواد خارجی از جمله فلزات داشته باشند. این یافتهها بر اهمیت گرفتن یک شرح حال پزشکی و دندانپزشکی دقیق، با تمرکز ویژه بر تاریخچه آلرژیهای فلزی، قبل از تصمیمگیری برای کاشت ایمپلنت تأکید میکند.
انواع واکنشهای آلرژیک و مکانیسمهای ایمونولوژیک
واکنشهای نوع چهارم (تأخیری)
اکثر قریب به اتفاق واکنشهای آلرژیک به تیتانیوم از نوع چهارم یا حساسیت تأخیری (Delayed-Type Hypersensitivity – DTH) هستند. این نوع واکنش برخلاف آلرژیهای فوری (مانند آلرژی به پنیسیلین)، با واسطه آنتیبادیها عمل نمیکند، بلکه توسط سلولهای ایمنی به نام لنفوسیتهای T میانجیگری میشود. مکانیسم دقیق آن به این صورت است:
- آزادسازی یونها: در اثر فرایندهای خوردگی بیولوژیکی (Biocorrosion) در محیط دهان، یونهای تیتانیوم (Ti4+) به آرامی از سطح ایمپلنت آزاد میشوند.
- تشکیل هاپتن-پروتئین: این یونهای فلزی به تنهایی برای سیستم ایمنی قابل شناسایی نیستند. آنها به عنوان “هاپتن” عمل کرده و به پروتئینهای خودی بدن (مانند آلبومین) متصل میشوند و یک کمپلکس “هاپتن-پروتئین” ایجاد میکنند.
- ارائه آنتیژن: این کمپلکس جدید اکنون به عنوان یک ماده خارجی (آنتیژن) توسط سلولهای ارائهدهنده آنتیژن (APCs) مانند سلولهای لانگرهانس در مخاط دهان شناسایی و پردازش میشود.
- فعالسازی لنفوسیت T: سلول APC این آنتیژن را به لنفوسیتهای T در غدد لنفاوی ناحیهای ارائه میدهد. این امر منجر به فعالسازی و تکثیر کلونال لنفوسیتهای T خاطره خاص تیتانیوم میشود.
- واکنش التهابی: در مواجهههای بعدی با یونهای تیتانیوم، این لنفوسیتهای T خاطره به سرعت فعال شده و با ترشح مواد شیمیایی التهابی به نام سیتوکینها (مانند اینترفرون گاما و TNF-آلفا)، یک واکنش التهابی موضعی یا سیستمیک ایجاد میکنند که معمولاً ۲۴ تا ۷۲ ساعت پس از تماس ظاهر میشود.
نقش ناخالصیهای فلزی
تیتانیوم مورد استفاده در ایمپلنتهای دندانی به ندرت به صورت خالص (Grade 1) استفاده میشود. اغلب از آلیاژهای تیتانیوم، به ویژه Ti-6Al-4V (حاوی ۶٪ آلومینیوم و ۴٪ وانادیوم)، برای بهبود خواص مکانیکی استفاده میشود. فرآیند تولید این آلیاژها ممکن است مقادیر ناچیزی از عناصر دیگر مانند نیکل، کروم، مس، آهن و پالادیوم را به عنوان ناخالصی وارد ترکیب نهایی کند. این ناخالصیها، به ویژه نیکل که یک آلرژن بسیار قوی و شایع است، ممکن است عامل اصلی ایجاد واکنشهای آلرژیک باشند، نه خود تیتانیوم. حتی مقادیر بسیار کم نیکل (در حد چند قسمت در میلیون) میتواند در افراد حساس، واکنشهای آلرژیک شدید را تحریک یا تشدید کند. بنابراین، در بسیاری از موارد، آلرژی به “تیتانیوم” در واقع ممکن است آلرژی به ناخالصیهای فلزی همراه آن باشد.
علائم و تظاهرات بالینی آلرژی ایمپلنت
علائم موضعی
علائم موضعی آلرژی به ایمپلنتهای تیتانیومی اغلب غیراختصاصی هستند و به راحتی با پری-ایمپلنتایتیس (عفونت اطراف ایمپلنت) اشتباه گرفته میشوند. این امر تشخیص را بسیار دشوار میکند. شایعترین علائم عبارتند از:
- التهاب و تورم مزمن لثه اطراف ایمپلنت که به درمانهای معمول پاسخ نمیدهد.
- قرمزی شدید و درد مداوم یا احساس ضربان در ناحیه.
- تشکیل بافت نرم هایپرپلاستیک (رشد بیش از حد بافت) و غیرکراتینیزه در اطراف ایمپلنت.
- ضایعات لیکنوئید یا اپولیس مانند در مخاط پریایمپلنت.
- تحلیل استخوان اطراف ایمپلنت بدون وجود پلاک باکتریایی قابل توجه.
- احساس سوزش، خارش یا طعم فلزی در دهان.
این علائم اغلب چندین هفته تا چند ماه پس از قرارگیری ایمپلنت ظاهر میشوند و ممکن است با شکست زودهنگام یا دیررس ایمپلنت همراه باشند.
علائم سیستمیک
واکنشهای سیستمیک نشاندهنده انتشار یونهای فلزی در سراسر بدن و واکنش سیستم ایمنی در نقاط دوردست است. این علائم میتوانند کیفیت زندگی بیمار را به شدت تحت تأثیر قرار دهند:
- تظاهرات پوستی: شایعترین علامت سیستمیک، اگزما یا درماتیت است که میتواند در صورت، دستها، پاها یا به صورت منتشر در سراسر بدن ظاهر شود. کهیر (Urticaria)، ادم (تورم بافتها) و خارش شدید پوست نیز گزارش شده است.
- علائم عمومی: خستگی مزمن و شدید، دردهای عضلانی و مفصلی شبیه به فیبرومیالژیا، سردردهای غیرقابل توضیح و ضعف عمومی از دیگر علائم گزارششده هستند.
- موارد شدید: در موارد بسیار نادر، واکنشهای آلرژیک با اختلال در ترمیم شکستگیها (در ایمپلنتهای ارتوپدی)، نکروز بافتی و تضعیف شدید عملکرد ایمپلنت همراه بودهاند.
روشهای تشخیصی
تستهای پچ (Patch Testing)
تست پچ همچنان به عنوان استاندارد طلایی برای تشخیص آلرژی تماسی (نوع چهارم) به فلزات شناخته میشود. با این حال، استفاده از آن برای تیتانیوم با چالشهایی همراه است. لایه اکسید پایداری که به سرعت روی سطح تیتانیوم تشکیل میشود، از نفوذ یونهای آن به پوست جلوگیری کرده و میتواند منجر به نتایج منفی کاذب شود. برای غلبه بر این مشکل، محققان استفاده از نمکهای مختلف تیتانیوم (مانند تیتانیوم دیاکسید یا تیتانیوم کلرید) را در غلظتهای مختلف پیشنهاد کردهاند، اما هنوز یک استاندارد جهانی در این زمینه وجود ندارد.
آزمایش تحریک لنفوسیت (MELISA / LTT)
آزمایش تحریک لنفوسیت (LTT) و نوع تجاری آن MELISA، روشهای آزمایشگاهی in vitro هستند که حساسیت سیستمیک را با دقت بالاتری ارزیابی میکنند. در این آزمایشها، نمونه خون بیمار با یونهای فلزی مختلف در محیط کشت انکوبه میشود. اگر بیمار به فلز خاصی حساسیت داشته باشد، لنفوسیتهای T خاطره او در مواجهه با آن فلز شروع به تکثیر میکنند. میزان این تکثیر به صورت کمی اندازهگیری شده و حساسیت بیمار را مشخص میکند.
- مزایا: این تستها نسبت به تست پچ حساسیت و ویژگی بالاتری برای تیتانیوم دارند، تحت تأثیر داروهای سرکوبکننده ایمنی قرار نمیگیرند و میتوانند حساسیت به طیف وسیعی از فلزات را به طور همزمان بررسی کنند.
- شواهد: مطالعهای روی ۳۰۵ بیمار با حساسیت ثابتشده به فلزات نشان داد که ۹۴ درصد از بیمارانی که توصیههای درمانی (مانند حذف منبع فلز) را بر اساس نتایج MELISA دنبال کردند، بهبودی قابل توجهی در وضعیت سلامت خود گزارش کردند.
موارد بالینی و شواهد علمی
گزارشهای موردی
ادبیات علمی مملو از گزارشهای موردی است که ارتباط بین ایمپلنت تیتانیوم و واکنشهای آلرژیک را نشان میدهد.
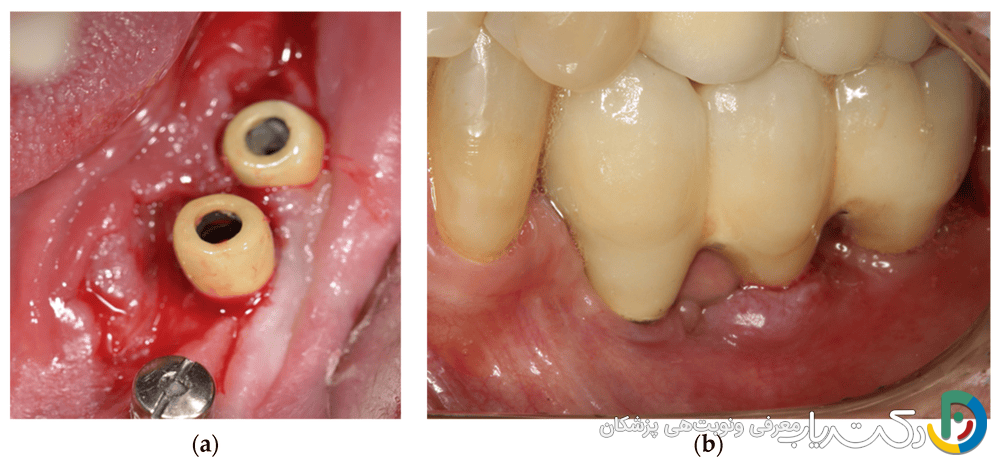
- مورد اول: مرد ۶۹ سالهای که پس از دریافت ایمپلنتهای دندانی و سپس پلیتهای تیتانیومی برای شکستگی پا، دچار اگزمای نقطهای شدید در سراسر بدن شد. تستهای آلرژی، حساسیت به تیتانیوم و نیکل را تأیید کردند. پس از حذف تدریجی پلیتها و ایمپلنتها، اگزما به طور کامل ناپدید شد.
- مورد دوم: زن ۴۹ سالهای که پس از کاشت شش ایمپلنت تیتانیومی دچار واکنش التهابی مزمن، درد و شکست ایمپلنتها شد. تحلیل بافتشناسی نمونههای بیوپسی، التهاب شدید و حضور سلولهای غولپیکر جسم خارجی را نشان داد که مشخصه واکنش به ماده خارجی است.
مطالعات کوهورت
مطالعهای روی ۲۷۰ بیمار که به یک کلینیک تخصصی آلرژی فلزات دندانی مراجعه کرده بودند، نشان داد که از ۱۶ بیماری که با علائم آلرژی پس از کاشت ایمپلنت تیتانیومی مراجعه کرده بودند، ۱۱ نفر تست مثبت برای حداقل یک فلز داشتند و چهار نفر (۲۵٪) آلرژی تأیید شده به خود تیتانیوم نشان دادند. این نشان میدهد که در بیماران دارای علائم، احتمال یافتن یک آلرژی زمینهای قابل توجه است.
راهحلها و جایگزینها
ایمپلنتهای زیرکونیا
زیرکونیا (Zirconium Dioxide – ZrO2
)، یک ماده سرامیکی پیشرفته، به عنوان بهترین جایگزین برای بیماران مبتلا به آلرژی تیتانیوم مطرح شده است.
- مزایا: این ماده رنگی شبیه به دندان دارد (مزیت زیباییشناختی)، تمایل کمی به تجمع پلاک باکتریایی دارد، و به دلیل ماهیت سرامیکی، خوردگی و آزادسازی یون در آن رخ نمیدهد. به همین دلیل به طور کلی غیرفعال زیستشناختی و غیرآلرژن محسوب میشود.
- محدودیتها: اگرچه بسیار نادر است، اما گزارشهایی از واکنش حساسیت به زیرکونیوم نیز وجود دارد. این امر نشان میدهد که هیچ مادهای ۱۰۰٪ بیخطر نیست. همچنین، خواص مکانیکی زیرکونیا (مانند مقاومت به شکست) با بهترین آلیاژهای تیتانیوم متفاوت است و انتخاب آن باید بر اساس شرایط بالینی خاص هر بیمار صورت گیرد.
مدیریت بالینی
برای بیماران مشکوک به آلرژی تیتانیوم، یک رویکرد سیستماتیک توصیه میشود:
- اخذ شرح حال دقیق: تمرکز بر سابقه آلرژی به فلزات (جواهرات، سگک کمربند) و بیماریهای آتوپیک.
- انجام تستهای تشخیصی: در صورت وجود شک بالینی، ارجاع بیمار برای انجام تست پچ و/یا آزمایش خون LTT/MELISA قبل از کاشت یا در صورت بروز علائم پس از آن.
- درمان: در صورت تأیید آلرژی، درمان اصلی شامل حذف ایمپلنت (Explantation) است. پس از حذف، معمولاً علائم به سرعت بهبود مییابند.
- جایگزینی: پس از بهبودی کامل، میتوان از ایمپلنتهای زیرکونیا به عنوان جایگزین استفاده کرد.
نتیجهگیری
شواهد علمی موجود به وضوح نشان میدهد که آلرژی و حساسیت به ایمپلنتهای دندانی تیتانیومی، هرچند از نظر آماری نادر (حدود ۰.۶٪ جمعیت عمومی)، اما یک پدیده بالینی مهم و واقعی است که میتواند منجر به عوارض موضعی و سیستمیک شدید و شکست ایمپلنت شود.
- گروه پرخطر: بیماران با سابقه آلرژی به فلزات دیگر، به ویژه نیکل، باید به عنوان گروه پرخطر در نظر گرفته شوند و در صورت امکان قبل از جراحی تحت ارزیابی آلرژی قرار گیرند.
- تشخیص: تشخیص دقیق نیازمند آگاهی بالای دندانپزشک و استفاده از روشهای تخصصی نظیر تست پچ و آزمایشهای لنفوسیت (MELISA/LTT) است.
- درمان: درمان قطعی در موارد تأیید شده، حذف ایمپلنت و جایگزینی آن با مواد جایگزین مانند زیرکونیا میباشد.
با توجه به افزایش روزافزون استفاده از ایمپلنتهای دندانی در سراسر جهان، ضروری است که دندانپزشکان و جراحان از این عارضه بالقوه آگاه باشند و در مواردی که با شکست غیرقابل توضیح ایمپلنت یا علائم التهابی مزمن روبرو میشوند، احتمال آلرژی به فلز را نیز به عنوان یکی از تشخیصهای افتراقی مهم در نظر بگیرند. تحقیقات آینده باید بر استانداردسازی روشهای تشخیصی و توسعه نسل جدیدی از مواد زیستی کاملاً ضد حساسیت متمرکز شود.
لیست پزشکان مرتبط:
- رها رادفردکترا دندانپزشک | تهران
- مریم اخیانیدکترای دندانپزشک | تهران
- محمدرضا زارعدکترا دندانپزشک | تهران
- حمید آهنگریدکترا دندانپزشک | تهران
- سعید رضاییدکترا دندانپزشک | تهران
- سید محسن سادات کچوییدکترا دندانپزشک | تهران
- علیرضا افراشیدکترای حرفه ای/تخصصی جراح دندانپزشک دارای فلوشیپ تخصصی زیبایی از آمریکا و آلمان | تهران
- آزاده خلجیاندکترای دندانپزشک | تهران
- عماد یوسفیدکترا دندانپزشک | تهران
- مهدی کریمیجراح و دکترای دندانپزشک زیبایی - ایمپلنت - فلوشیپ زیبایی از دانشگاه Genova ایتالیا- فلوشیپ تخصصی ایمپلنت از ICOI آمریکا - فلوشیپ لیزر از دانشگاه Aachen آلمان | تهران