آیا بعد از عصب کشی دندان احتمال شکست درمان وجود دارد؟
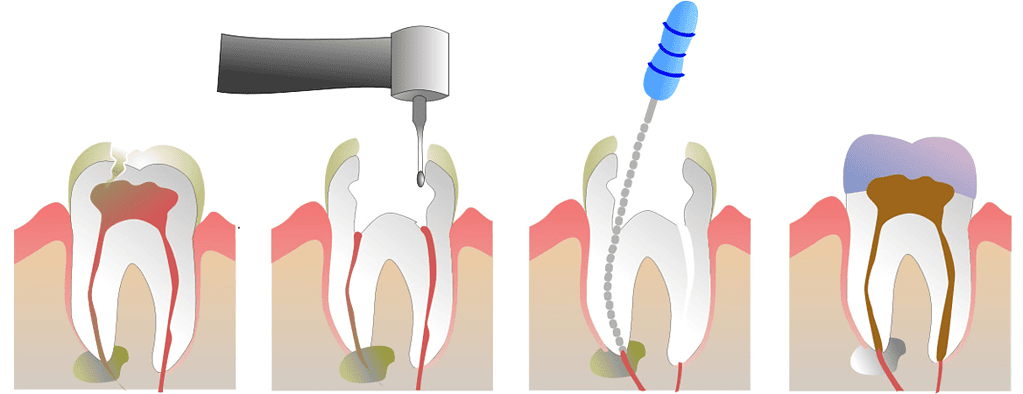
تحلیل جامع شکست درمان پس از عصبکشی دندان
درمان ریشه (عصبکشی) یکی از موفقترین درمانهای دندانپزشکی است. با این حال، علیرغم پیشرفتهای تکنولوژیک، احتمال شکست درمان و نیاز به مداخله مجدد، هرچند کم، اما همواره وجود دارد. این احتمال بین ۲ تا ۱۴ درصد گزارش شده است و شناخت دلایل آن برای پیشگیری و درمان حیاتی است.
قیمت عصب کشی دندان در تهران (جدول هزینه)
نرخ موفقیت و عوامل مؤثر بر آن
میزان موفقیت درمان ریشه به شدت تحت تأثیر تخصص دندانپزشک، پیچیدگی آناتومی دندان و تکنولوژی مورد استفاده قرار دارد.
- درمان توسط متخصص ریشه (اندودونتیست): نرخ موفقیت به طور میانگین ۹۸ درصد است. این موفقیت بالا به دلیل استفاده از تجهیزات پیشرفته مانند میکروسکوپ جراحی (برای دید بهتر)، تصویربرداری سهبعدی (CBCT) (برای تشخیص کانالهای پنهان) و تجربه بالا در مدیریت موارد پیچیده است. متخصصان معمولاً موارد ارجاعی دشوارتر را درمان میکنند، اما با ابزارهای دقیقتر، شانس موفقیت را به حداکثر میرسانند.
- درمان توسط دندانپزشک عمومی: موفقیت به طور متوسط حدود ۸۸ درصد گزارش شده است. دندانپزشکان عمومی با موفقیت بسیاری از درمانهای ریشه را انجام میدهند، اما ممکن است در مواجهه با آناتومیهای غیرمعمول یا کانالهای کلسیفیه (تنگ شده) با چالشهای بیشتری روبرو شوند که میتواند ریسک شکست را تا ۱۲ درصد افزایش دهد.
علل اصلی و ریشهای شکست درمان ریشه
شکست درمان به ندرت به یک دلیل منفرد رخ میدهد و معمولاً ترکیبی از عوامل زیر در آن نقش دارند:
۱. بقای میکروارگانیسمها در سیستم کانال ریشه
این اصلیترین علت شکست است. باکتریها میتوانند در نواحی غیرقابل دسترس سیستم کانال ریشه پنهان شوند:
- توبولهای عاجی: هزاران لوله میکروسکوپی در ساختار عاج دندان وجود دارند که پناهگاه مناسبی برای باکتریها هستند.
- کانالهای فرعی و جانبی: انشعابات کوچکی که از کانال اصلی جدا میشوند و پاکسازی آنها دشوار است.
- ایستموس (Isthmus): پلهای باریکی که دو کانال را به هم متصل میکنند و اغلب نادیده گرفته میشوند.
- تشکیل بیوفیلم: باکتریها با ایجاد لایههای مقاوم به نام بیوفیلم، خود را در برابر مواد ضدعفونیکننده محافظت میکنند. باکتری Enterococcus faecalis یکی از مقاومترین گونههاست که اغلب در درمانهای شکستخورده یافت میشود.
۲. پرکردن ناقص یا عدم ایجاد مهر و موم کامل (Hermetic Seal)
هدف نهایی پس از پاکسازی، پر کردن کامل فضای کانال برای جلوگیری از نفوذ مجدد باکتریهاست.
- پرکردگی کوتاه (Underfilling): اگر مواد پرکننده به انتهای ریشه نرسد، فضای خالی برای رشد باکتریها باقی میماند.
- پرکردگی بلند (Overfilling): خروج مواد پرکننده از انتهای ریشه میتواند باعث تحریک بافتهای اطراف و ایجاد التهاب مزمن شود.
- وجود حباب یا فضای خالی (Voids): ایجاد فضاهای خالی در ماده پرکننده کانال، محلی برای تجمع مایعات و باکتریها فراهم میکند.
۳. خطاهای فنی و مشکلات حین درمان (Iatrogenic Errors)
این خطاها غیرعمدی بوده اما میتوانند سرنوشت درمان را تغییر دهند:
- شکستن فایل یا ابزار در کانال: قطعهای از ابزار در کانال باقی میماند و مانع از پاکسازی و پر کردن کامل بخش انتهایی ریشه میشود.
- ایجاد پرفوراسیون (Perforation): سوراخ شدن دیواره ریشه یا کف اتاقک پالپ که مسیری مصنوعی برای ورود باکتریها از لثه به داخل دندان ایجاد میکند.
- ایجاد پله (Ledge Formation): در کانالهای منحنی، اگر ابزار مسیر اصلی را گم کند، یک پله ایجاد میشود که دسترسی به انتهای ریشه را مسدود میکند.
۴. ترمیم نهایی نامناسب یا تأخیر در انجام آن
درمان ریشه با ترمیم نهایی کامل میشود. یک عصبکشی بینقص اگر با ترمیم مناسب محافظت نشود، شکست خواهد خورد.
- نشت تاجی (Coronal Leakage): اگر روکش یا پرکردگی نهایی دچار پوسیدگی، شکستگی یا نشتی شود، بزاق و باکتریها از بالا به سمت کانالهای ریشه نفوذ کرده و آن را مجدداً عفونی میکنند. این یکی از شایعترین دلایل شکست در درازمدت است.
- تأخیر در گذاشتن روکش: دندانهای عصبکشی شده شکننده هستند و مستعد شکستگیاند. تأخیر در گذاشتن روکش میتواند منجر به شکستن تاج دندان و غیرقابل ترمیم شدن آن شود.
علائم هشداردهنده شکست درمان
علائم ممکن است بلافاصله پس از درمان یا حتی سالها بعد ظاهر شوند:
- درد مداوم یا ضرباندار: دردی که پس از چند روز اول بهبود نمییابد یا دوباره شروع میشود، به خصوص هنگام جویدن یا وارد آمدن فشار.
- حساسیت شدید به لمس: دندان به قدری حساس است که حتی تماس زبان با آن دردناک است.
- تورم و آبسه: ایجاد تورم در لثه مجاور دندان یا صورت. گاهی یک جوش چرکی کوچک (فیستول یا سینوس تراکت) روی لثه ظاهر میشود که چرک از آن خارج میشود.
- تغییر رنگ دندان: تیره شدن تدریجی دندان میتواند نشانه نکروز باقیمانده بافت یا عفونت داخلی باشد.
- احساس لقی دندان: تحلیل استخوان اطراف ریشه به دلیل عفونت مزمن میتواند باعث لقی دندان شود.
گزینههای درمانی پس از تشخیص شکست
انتخاب روش درمانی به علت شکست، میزان تخریب استخوان و شرایط دندان بستگی دارد:
- عصبکشی مجدد (Retreatment / Re-endo):
- فرآیند: این درمان خط اول است. دندانپزشک مواد پرکننده قبلی را خارج کرده، کانالها را مجدداً پاکسازی و ضدعفونی میکند و سپس آنها را با مواد جدید پر میکند.
- میزان موفقیت: موفقیت این درمان بین ۵۰ تا ۷۵ درصد است و به توانایی رفع مشکل اولیه بستگی دارد.
- جراحی انتهای ریشه (Apicoectomy):
- کاربرد: زمانی که عصبکشی مجدد امکانپذیر نیست (مثلاً به دلیل وجود پست و روکش) یا شکست خورده است، از این روش استفاده میشود.
- فرآیند: جراح لثه را شکافته، به انتهای ریشه دسترسی پیدا میکند، چند میلیمتر انتهایی ریشه به همراه بافت عفونی اطراف را قطع کرده و انتهای کانال را با مادهای مخصوص مهر و موم میکند.
- کشیدن دندان (Extraction):
- آخرین راه حل: در مواردی که دندان دچار شکستگی عمودی ریشه شده، تخریب استخوان بسیار شدید است یا درمانهای قبلی ناموفق بودهاند، کشیدن دندان تنها گزینه باقیمانده است. پس از کشیدن، جای خالی دندان باید با ایمپلنت، بریج (پل) یا پروتز متحرک جایگزین شود.
توصیههای کلیدی برای به حداقل رساندن ریسک شکست
- انتخاب درمانگر مناسب: برای دندانهای پیچیده یا دندانهای آسیاب، مراجعه به متخصص اندودونتیست شانس موفقیت را به شدت افزایش میدهد.
- انجام ترمیم نهایی بدون تأخیر: بلافاصله پس از اتمام عصبکشی، برای قرار دادن پرکردگی نهایی یا روکش اقدام کنید تا از نشت باکتری و شکستگی دندان جلوگیری شود.
- پیگیریهای منظم: پس از درمان، در فواصل زمانی که دندانپزشک توصیه میکند (معمولاً ۶ ماه و ۱ سال بعد) برای معاینه و تهیه رادیوگرافی مراجعه کنید تا از روند بهبودی استخوان اطمینان حاصل شود.
- رعایت بهداشت دهان و دندان: مسواک زدن و استفاده منظم از نخ دندان برای جلوگیری از پوسیدگیهای جدید در اطراف ترمیم نهایی ضروری است.
لیست پزشکان مرتبط:
- رها رادفردکترا دندانپزشک | تهران
- مریم اخیانیدکترای دندانپزشک | تهران
- محمدرضا زارعدکترا دندانپزشک | تهران
- حمید آهنگریدکترا دندانپزشک | تهران
- سعید رضاییدکترا دندانپزشک | تهران
- سید محسن سادات کچوییدکترا دندانپزشک | تهران
- علیرضا افراشیدکترای حرفه ای/تخصصی جراح دندانپزشک دارای فلوشیپ تخصصی زیبایی از آمریکا و آلمان | تهران
- آزاده خلجیاندکترای دندانپزشک | تهران
- عماد یوسفیدکترا دندانپزشک | تهران
- مهدی کریمیجراح و دکترای دندانپزشک زیبایی - ایمپلنت - فلوشیپ زیبایی از دانشگاه Genova ایتالیا- فلوشیپ تخصصی ایمپلنت از ICOI آمریکا - فلوشیپ لیزر از دانشگاه Aachen آلمان | تهران