چه زمانی باید برای عصب کشی اقدام کرد؟
راهنمای کامل زمان مناسب برای اقدام به عصبکشی
عصبکشی (درمان اندودانتیک) یک فرآیند درمانی حیاتی است که زمانی ضرورت مییابد که پالپ دندان بافت نرم و زندهای شامل عروق خونی و اعصاب در مرکز دندان دچار التهاب شدید و برگشتناپذیر یا عفونت باکتریایی شود. نادیده گرفتن این وضعیت نه تنها منجر به درد شدید میشود، بلکه میتواند به از دست رفتن کامل دندان، تخریب استخوان فک و گسترش عفونت به سایر نواحی صورت و گردن منجر گردد.
قیمت عصب کشی دندان در تهران (جدول هزینه)
۱. علائم بالینی کلیدی که زنگ خطر هستند
این علائم نشان میدهند که پالپ دندان شما در وضعیت بحرانی قرار دارد و نیاز به ارزیابی فوری توسط دندانپزشک دارد:
- درد شدید، مداوم و خودبهخودی: این درد معمولاً به صورت ضرباندار توصیف میشود و برخلاف دنداندردهای معمولی، بدون هیچگونه تحریکی (مانند جویدن) شروع شده و حتی در هنگام استراحت یا شبها ادامه مییابد و خواب را مختل میکند. این درد نشانهی التهاب حاد در فضای بستهی پالپ است.
- حساسیت شدید و طولانیمدت به گرما یا سرما: در حالی که حساسیت کوتاهمدت به سرما میتواند طبیعی باشد، در دندان نیازمند عصبکشی، درد ناشی از مایعات سرد یا گرم (مانند چای یا بستنی) تا چندین ثانیه یا دقیقه پس از حذف عامل تحریک نیز باقی میماند. این واکنش طولانیمدت، نشانهی آسیب جدی به عصب است.
- درد هنگام جویدن یا اعمال فشار: احساس درد تیز یا گنگ هنگام گاز زدن یا حتی لمس دندان، نشاندهندهی گسترش التهاب و عفونت از داخل پالپ به بافتهای اطراف ریشه (لیگامان پریودنتال) و استخوان فک است.
- تورم لثه یا صورت: تورم در لثهی مجاور دندان آسیبدیده یا حتی در ناحیهی صورت، یک علامت قطعی از تشکیل آبسه (تجمع چرک) است. این یعنی عفونت از انتهای ریشه خارج شده و در بافتهای نرم پخش شده است.
- خروج چرک (آبسه یا فیستول): گاهی بدن برای تخلیهی چرک ناشی از عفونت، یک مجرا از انتهای ریشه به سطح لثه ایجاد میکند که به شکل یک جوش کوچک چرکی (فیستول) دیده میشود. این علامت ممکن است با کاهش موقتی درد همراه باشد، اما نشانهی قطعی عفونت مزمن است.
- تیره یا خاکستری شدن رنگ دندان: تغییر رنگ دندان به سمت خاکستری، آبی یا تیره، نشاندهندهی مرگ پالپ (نکروز) و تجزیهی بقایای آن است. این تغییر رنگ به دلیل نفوذ فرآوردههای خونی تجزیهشده به ساختار داخلی دندان رخ میدهد.
- حرکتپذیری یا لقی غیرعادی دندان: این علامت معمولاً در مراحل پیشرفتهی عفونت دیده میشود، جایی که تخریب استخوان نگهدارندهی اطراف ریشه به حدی رسیده که دندان ثبات خود را از دست میدهد.
(مطابق راهنمای انجمن اندودنتیستهای آمریکا (AAE) و NHS)
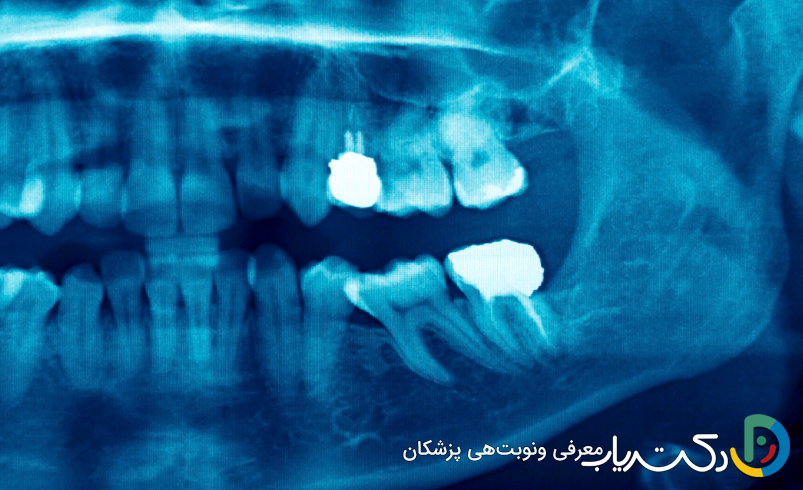
۲. شواهد رادیوگرافیک و تستهای تشخیصی دقیق
دندانپزشک برای تأیید نهایی نیاز به عصبکشی، از ابزارهای تشخیصی زیر استفاده میکند:
- رادیوگرافی پریآپیکال: این عکس اشعه ایکس کوچک، تصویر کاملی از تاج، ریشه و استخوان اطراف آن ارائه میدهد. وجود یک ناحیهی تیره (رادیولوسنت) در نوک ریشه، نشانهی تحلیل رفتن استخوان به دلیل واکنش دفاعی بدن در برابر عفونت است. این تصویر همچنین میتواند عمق پوسیدگی یا وجود شکستگی را مشخص کند.
- تستهای حیات پالپ:
- تست سرد/گرم: دندانپزشک با استفاده از یک گلوله پنبهی آغشته به مادهی بسیار سرد یا یک ابزار گرمشده، واکنش دندان را میسنجد. پاسخ دردناک، شدید و طولانیمدت به سرما یا گرما نشانهی التهاب برگشتناپذیر است. در مقابل، عدم وجود هرگونه پاسخ، نشانهی مرگ کامل پالپ (نکروز) است.
- تست الکتریکی پالپ (EPT): در این تست، یک جریان الکتریکی بسیار ضعیف به دندان اعمال میشود تا واکنش عصب سنجیده شود. اگر بیمار هیچ حسی نداشته باشد، پالپ مرده است.
۳. علل شایع التهاب یا عفونت پالپ
آسیب به پالپ میتواند به دلایل مختلفی رخ دهد:
- پوسیدگی عمیق: شایعترین علت، پوسیدگیای است که از مینا و عاج عبور کرده و به محفظهی پالپ نفوذ میکند. باکتریها از این طریق وارد پالپ شده و باعث عفونت و التهاب میشوند.
- شکستگی یا ترکخوردگی دندان: ضربه، دندان قروچه یا جویدن اجسام سخت میتواند باعث ایجاد ترکهای ریز یا شکستگیهای بزرگ در دندان شود. این ترکها مسیر مستقیمی برای نفوذ باکتریها به پالپ فراهم میکنند.
- نشت ترمیمهای قبلی: پرکردگیها و روکشهای قدیمی یا نامناسب ممکن است دچار فرسودگی یا شکستگی شوند و یک شکاف میکروسکوپی بین ترمیم و دندان ایجاد کنند. این شکاف به باکتریها اجازه میدهد تا به زیر ترمیم نفوذ کرده و پالپ را آلوده کنند.
- اقدامات مکرر یا وسیع دندانپزشکی: هر ترمیم دندان یک استرس برای پالپ محسوب میشود. درمانهای متعدد روی یک دندان یا تراش زیاد آن برای قرار دادن روکش، میتواند به مرور زمان باعث التهاب و مرگ پالپ شود.
- آسیب تروماتیک (ضربه): ضربههای شدید به دندان (مثلاً در حوادث ورزشی یا تصادفات) میتواند باعث قطع شدن جریان خون به پالپ و مرگ آن شود، حتی اگر هیچ شکستگی واضحی در دندان وجود نداشته باشد.
۴. موارد خاص نیازمند عصبکشی
- پوسیدگی رسیده به پالپ: حتی اگر هنوز درد شدیدی وجود نداشته باشد، اگر دندانپزشک تشخیص دهد که پوسیدگی به پالپ رسیده یا بسیار نزدیک آن است، عصبکشی برای جلوگیری از عفونت آینده ضروری است.
- تروما (ضربه): پس از یک ضربه شدید، ممکن است دندان بلافاصله یا حتی ماهها و سالها بعد دچار نکروز شود. ارزیابیهای دورهای پس از ضربه برای تشخیص بهموقع این وضعیت ضروری است.
- پیش از درمانهای پروتزی (روکش یا بریج): در دندانهایی که به دلیل پوسیدگی گسترده یا ترمیمهای قدیمی به شدت ضعیف شدهاند، دندانپزشک ممکن است عصبکشی پیشگیرانه را توصیه کند تا از بروز درد و عفونت در زیر روکش جدید جلوگیری شود.
- عفونت مزمن بدون درد: گاهی عفونت در انتهای ریشه به صورت مزمن و بدون درد باقی میماند و تنها در رادیوگرافی مشخص میشود. این کانون عفونی خاموش میتواند هر لحظه فعال شده یا به تخریب تدریجی استخوان ادامه دهد و باید درمان شود.
۵. ضرورت اقدام سریع و پیامدهای تأخیر
تأخیر در درمان ریشه میتواند عواقب جدی داشته باشد. عفونت محدود به پالپ، در صورت عدم درمان، به استخوان فک گسترش مییابد و میتواند منجر به شرایط خطرناکی مانند سلولیت (عفونت بافت نرم صورت) یا حتی در موارد نادر، عفونت سیستمیک (سپتیسمی) شود. اقدام بهموقع برای درمان ریشه:
- از گسترش عفونت جلوگیری میکند: درمان ریشه، منبع عفونت را حذف کرده و از آسیب به بافتهای حیاتی صورت و فک جلوگیری میکند.
- احتمال موفقیت درمان را به حداکثر میرساند: درمان ریشه در مراحل اولیه، موفقیتآمیزتر (با نرخ موفقیت بالای ۹۰٪) و سادهتر است.
- دندان طبیعی شما را حفظ میکند: حفظ دندان طبیعی همیشه بهترین گزینه است و از نیاز به درمانهای پرهزینهتر و پیچیدهتر مانند ایمپلنت یا بریج جلوگیری میکند.
لیست پزشکان مرتبط:
- رها رادفردکترا دندانپزشک | تهران
- مریم اخیانیدکترای دندانپزشک | تهران
- محمدرضا زارعدکترا دندانپزشک | تهران
- حمید آهنگریدکترا دندانپزشک | تهران
- سعید رضاییدکترا دندانپزشک | تهران
- سید محسن سادات کچوییدکترا دندانپزشک | تهران
- علیرضا افراشیدکترای حرفه ای/تخصصی جراح دندانپزشک دارای فلوشیپ تخصصی زیبایی از آمریکا و آلمان | تهران
- آزاده خلجیاندکترای دندانپزشک | تهران
- عماد یوسفیدکترا دندانپزشک | تهران
- مهدی کریمیجراح و دکترای دندانپزشک زیبایی - ایمپلنت - فلوشیپ زیبایی از دانشگاه Genova ایتالیا- فلوشیپ تخصصی ایمپلنت از ICOI آمریکا - فلوشیپ لیزر از دانشگاه Aachen آلمان | تهران