آیا هیدروسفالی کشنده است؟ بررسی کامل
آیا هیدروسفالی کشنده است؟
هیدروسفالی، که در اصطلاح عمومی به آن “آب آوردن مغز” نیز گفته میشود، یک وضعیت پزشکی پیچیده و جدی است که به دلیل تجمع بیش از حد مایع مغزی-نخاعی (Cerebrospinal Fluid یا CSF) در بطنهای مغز رخ میدهد. این تجمع مایع، که ناشی از عدم تعادل بین تولید و جذب آن است، باعث افزایش خطرناک فشار داخل جمجمه شده و میتواند به ساختارهای حساس و حیاتی مغز آسیب دائمی وارد کند. شنیدن تشخیص هیدروسفالی برای بیماران و خانوادههایشان اغلب با موجی از نگرانی، ترس و عدم اطمینان همراه است و در مرکز این اضطراب، یک پرسش اساسی و فوری قرار دارد: آیا این بیماری کشنده است؟
پاسخ کوتاه و مستقیم به این پرسش این است: بله، هیدروسفالی در صورتی که تشخیص داده نشود و تحت درمان قرار نگیرد، یک وضعیت پزشکی اورژانسی است که میتواند منجر به آسیب شدید و برگشتناپذیر مغزی و در نهایت مرگ شود. فشار کنترلنشده و فزاینده داخل جمجمه، عملکردهای حیاتی بدن مانند تنفس و ضربان قلب را مختل میکند. با این حال، این پاسخ تنها بخشی از واقعیت است. به لطف پیشرفتهای چشمگیر در دهههای اخیر در علم پزشکی، تکنیکهای جراحی مغز و اعصاب و فناوریهای تصویربرداری دقیق، امروزه چشمانداز و آینده بیماران مبتلا به هیدروسفالی به شکل قابل توجهی بهبود یافته است. با تشخیص بهموقع و درمانهای مؤثر، بسیاری از افراد میتوانند زندگی طولانی، فعال و با کیفیتی داشته باشند.
در این مقاله جامع، ما به طور عمیق و با جزئیات کامل به بررسی این موضوع میپردازیم. از درک مکانیسم پیچیده تولید و جریان مایع مغزی-نخاعی و دلایل خطرناک بودن این بیماری گرفته تا عوامل کلیدی و متعددی که بر پیشآگهی و امید به زندگی تأثیر میگذارند و همچنین روشهای درمانی مدرن که جان هزاران نفر را در سراسر جهان نجات دادهاند، همه چیز را پوشش خواهیم داد. هدف ما ارائه اطلاعاتی دقیق، مبتنی بر شواهد علمی و قابل اعتماد است تا به شما در درک کامل این بیماری، کاهش اضطراب ناشی از ناآگاهی و مدیریت بهتر آن کمک کند.
سلب مسئولیت مهم اطلاعات ارائه شده در این مقاله صرفاً برای اهداف آموزشی و اطلاعرسانی است و هرگز نباید به عنوان جایگزین مشاوره، تشخیص یا درمان حرفهای پزشکی در نظر گرفته شود. برای هرگونه سوال یا نگرانی در مورد وضعیت سلامتی خود یا عزیزانتان، همیشه و بدون تأخیر با پزشک متخصص یا یک جراح مغز و اعصاب واجد شرایط مشورت کنید. خوددرمانی یا به تأخیر انداختن درمان میتواند عواقب جدی و جبرانناپذیری به همراه داشته باشد.
نکات کلیدی در یک نگاه
- وضعیت اورژانسی: هیدروسفالی درماننشده به دلیل افزایش شدید فشار داخل جمجمه (ICP) و فشردهسازی بافت مغز، یک وضعیت پزشکی اورژانسی و بالقوه کشنده محسوب میشود.
- اهمیت علت زمینهای: پیشآگهی (Prognosis) و امید به زندگی بیماران به شدت به علت اصلی هیدروسفالی (مانند تومور، عفونت، خونریزی یا نقص مادرزادی)، سن بیمار در زمان تشخیص و سرعت و کیفیت درمان بستگی دارد.
- اثربخشی درمان: درمانهای مدرن، به ویژه جراحی کارگذاری شانت (Shunt) و آندوسکوپیک تری ونتریکولوستومی (ETV)، در کنترل مؤثر بیماری، کاهش فشار مغز و پیشگیری از عوارض شدید بسیار مؤثر هستند.
- امید به زندگی: بسیاری از افراد مبتلا به هیدروسفالی که به درستی و به موقع تحت درمان قرار میگیرند، میتوانند امید به زندگی طبیعی یا نزدیک به طبیعی داشته باشند، اگرچه این بیماری یک وضعیت مزمن تلقی شده و نیازمند مراقبتهای پزشکی مداوم و پیگیریهای منظم است.
هیدروسفالی چیست؟ درک مکانیسم بیماری
برای فهمیدن اینکه چرا هیدروسفالی میتواند اینقدر خطرناک باشد، ابتدا باید با عملکرد شگفتانگیز مایع مغزی-نخاعی و چگونگی به هم خوردن تعادل ظریف آن در یک سیستم بسته مانند جمجمه آشنا شویم.
مایع مغزی-نخاعی (CSF): عملکرد و چرخه طبیعی آن
مغز و نخاع ما، این مراکز فرماندهی پیچیده بدن، توسط استخوانهای سخت جمجمه و ستون فقرات محافظت میشوند، اما درون این زره استخوانی، آنها در مایع شفاف و بیرنگی به نام مایع مغزی-نخاعی (CSF) شناور هستند که مانند یک گهواره هیدرولیک طبیعی عمل میکند. این مایع عمدتاً در شبکهای از عروق خونی تخصصی به نام شبکه کوروئید که در حفرههای درونی مغز به نام بطنهای مغزی قرار دارند، تولید میشود. CSF چندین نقش حیاتی و غیرقابل جایگزین دارد:
- محافظت فیزیکی: این مایع مانند یک ضربهگیر عمل کرده و با ایجاد شناوری برای مغز، وزن آن را کاهش داده و از آن در برابر آسیبهای ناشی از حرکات ناگهانی و ضربههای وارده به سر محافظت میکند.
- تغذیه و پاکسازی: CSF مواد مغذی ضروری مانند گلوکز و اکسیژن را به بافت مغز میرساند و در مقابل، مواد زائد ناشی از فعالیت متابولیک سلولهای مغزی را جمعآوری و از سیستم عصبی مرکزی خارج میکند.
- تنظیم فشار و محیط شیمیایی: حجم CSF به تنظیم فشار داخل جمجمه کمک کرده و یک محیط شیمیایی پایدار و بهینه را برای عملکرد صحیح سلولهای عصبی فراهم میکند.
بدن ما به طور مداوم و شبانهروزی CSF جدید تولید میکند (حدود ۵۰۰ میلیلیتر یا یک پاینت در روز) و همزمان، مقدار مشابهی از آن از طریق ساختارهای خاصی به نام پرزهای عنکبوتیه وارد سیستم وریدی و جذب جریان خون میشود. این چرخه پیوسته تولید، گردش (از بطنهای جانبی به بطن سوم، سپس از طریق مجرای سیلویوس به بطن چهارم و نهایتاً به فضای اطراف مغز و نخاع) و جذب، یک تعادل دقیق را حفظ میکند و باعث ثابت ماندن حجم و فشار مایع در اطراف مغز میشود.
چه چیزی منجر به تجمع CSF میشود؟
هیدروسفالی زمانی اتفاق میافتد که این تعادل حیاتی به هم بخورد. این عدم تعادل میتواند به یکی از سه دلیل اصلی زیر، به تنهایی یا در ترکیب با هم، رخ دهد:
- انسداد : این شایعترین علت است. یک مانع فیزیکی در مسیر باریک و پیچیده جریان CSF، از بطنها به سمت فضای زیر عنکبوتیه، ایجاد میشود. این انسداد میتواند ناشی از تنگی مجرای سیلویوس که یک ناهنجاری مادرزادی شایع است، یک تومور مغزی در حال رشد، کیست، خونریزی ناشی از سکته یا ضربه، یا بافت اسکار ناشی از عفونت باشد. این وضعیت مانند ایجاد یک سد در مسیر یک رودخانه است که باعث تجمع آب در پشت سد میشود.
- کاهش جذب : گاهی اوقات، مسیر جریان باز است اما مشکلی در مکانیزم جذب CSF به جریان خون وجود دارد. پرزهای عنکبوتیه ممکن است در اثر التهاب ناشی از عفونت (مانند مننژیت باکتریایی) یا وجود خون در فضای زیر عنکبوتیه (ناشی از پارگی آنوریسم یا ضربه شدید)، مسدود یا تخریب شوند. در این حالت، سیستم تخلیه مختل شده و مایع تجمع مییابد.
- تولید بیش از حد : این علت بسیار نادر است و معمولاً به دلیل وجود نوع خاصی از تومور خوشخیم به نام پاپیلومای شبکه کوروئید ایجاد میشود. این تومور باعث میشود شبکه کوروئید CSF را با سرعتی بسیار بیشتر از حد طبیعی تولید کند که سیستم جذب قادر به مدیریت آن نیست.
انواع اصلی هیدروسفالی
هیدروسفالی را میتوان بر اساس عوامل مختلفی از جمله زمان شروع، علت و مکانیسم آن دستهبندی کرد:
- مادرزادی در مقابل اکتسابی : هیدروسفالی مادرزادی در بدو تولد وجود دارد یا در دوران جنینی به دلیل ناهنجاریهای ژنتیکی، عفونتهای دوران بارداری (مانند سرخجه یا توکسوپلاسموز) یا مشکلات تکاملی مغز ایجاد میشود و اغلب با ناهنجاریهای دیگر مانند اسپاینا بیفیدا همراه است. هیدروسفالی اکتسابی در هر سنی پس از تولد به دلیل ضربه به سر، تومور، سکته مغزی، خونریزی مغزی یا عفونت سیستم عصبی مرکزی ایجاد میشود.
- ارتباطی در مقابل غیرارتباطی: در نوع غیرارتباطی (انسدادی)، یک انسداد فیزیکی مشخص مانع از جریان یافتن مایع در سیستم بطنی میشود (مانند سد در رودخانه). در مقابل، در نوع ارتباطی، جریان CSF بین بطنها و به فضای زیر عنکبوتیه برقرار است (بطنها با هم “ارتباط” دارند)، اما مشکل اصلی در جذب ناکافی مایع است (مانند رودخانهای که به دریاچهای بدون خروجی میریزد).
- هیدروسفالی با فشار نرمال: این نوع خاص که معمولاً در افراد مسن (بالای ۶۰ سال) دیده میشود، یک شکل از هیدروسفالی ارتباطی است. در NPH، بطنها به آرامی در طول زمان بزرگ میشوند و بافت مغز به تدریج خود را با این تغییر تطبیق میدهد، به طوری که فشار CSF هنگام اندازهگیری ممکن است به طور متناوب در محدوده طبیعی باشد. این وضعیت موذیانه اغلب با سه علامت کلاسیک مشخص میشود: مشکلات راه رفتن (راه رفتن با پاهای باز و چسبیده به زمین)، بیاختیاری ادرار و زوال عقل (اختلال حافظه و کندی تفکر) و به همین دلیل گاهی با بیماریهای آلزایمر یا پارکینسون اشتباه گرفته میشود.
چرا هیدروسفالی درماننشده میتواند کشنده باشد؟
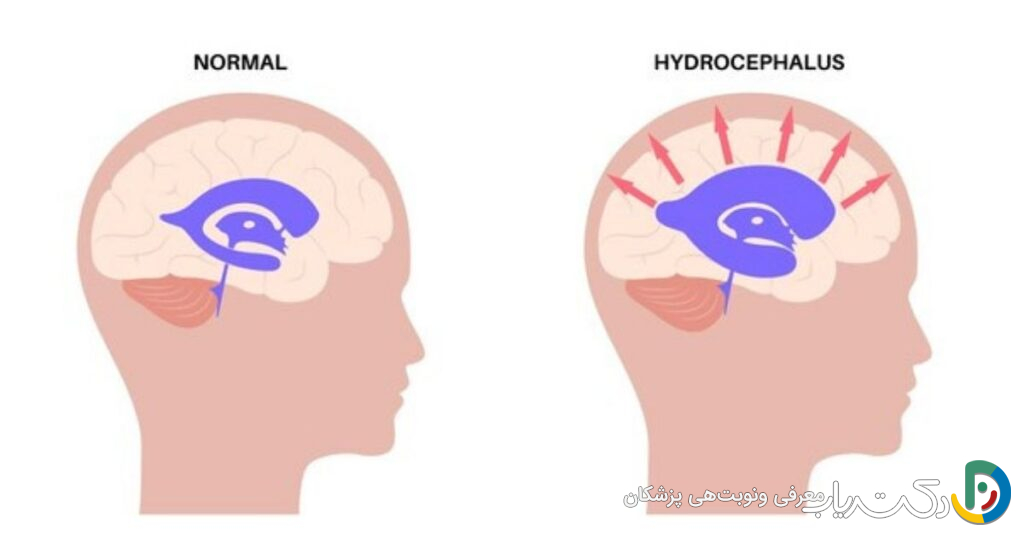
خطر اصلی هیدروسفالی از یک واقعیت ساده و بیرحمانه آناتومیک ناشی میشود: جمجمه بزرگسالان یک محفظه استخوانی بسته و غیرقابل انعطاف است. بر اساس دکترین مونرو-کلی، حجم کل داخل جمجمه ثابت است و بین سه جزء تقسیم میشود: بافت مغز (حدود ۸۰٪)، خون (حدود ۱۰٪) و CSF (حدود ۱۰٪). اگر حجم یکی از این اجزا افزایش یابد، برای ثابت نگه داشتن فشار، حجم یک یا دو جزء دیگر باید کاهش یابد. در هیدروسفالی، حجم CSF به طور غیرقابل کنترلی افزایش مییابد و این مکانیسم جبرانی به سرعت شکست میخورد.
افزایش فشار داخل جمجمه (ICP): تهدید اصلی
وقتی CSF تجمع مییابد، بطنهای مغز مانند بادکنک بیش از حد باد شده، متورم میشوند. این تورم به بافت نرم و حیاتی مغز فشار وارد کرده و آن را به دیوارههای سخت و غیرقابل انعطاف جمجمه میفشارد. این وضعیت که افزایش فشار داخل جمجمه نامیده میشود، عواقب فاجعهباری دارد. اولاً، جریان خون به مغز را کاهش میدهد (پرفیوژن مغزی مختل میشود) و سلولهای مغزی را از اکسیژن و مواد مغذی حیاتی محروم میکند. علائم اولیه افزایش ICP شامل سردرد شدید (که اغلب صبحها بدتر است)، تهوع و استفراغ جهنده، و اِدِم پاپی یا تورم عصب بینایی است که میتواند منجر به تاری دید شود.
آسیب مستقیم به بافت مغز و مرگ سلولی
فشار مداوم و فزاینده باعث آسیب فیزیکی مستقیم به ساختارهای مغزی میشود. ماده سفید مغز، که از میلیونها رشته عصبی (آکسون) تشکیل شده و مناطق مختلف مغز را به هم متصل میکند، به ویژه به کشش و فشار حساس است. این فشار میتواند باعث تخریب این مسیرهای ارتباطی و نازک شدن قشر مغز شود. این آسیب بسته به ناحیهای از مغز که تحت تأثیر قرار گرفته، میتواند منجر به طیف وسیعی از ناتوانیهای عصبی دائمی شود، از جمله مشکلات حرکتی، ضعف اندامها، اختلالات شناختی شدید، مشکلات حافظه، تغییرات شخصیتی و تشنج. اگر این فشار به سرعت برداشته نشود، آسیب سلولی برگشتناپذیر شده و مناطق وسیعی از مغز از بین میروند.
فتق مغزی : یک عارضه مرگبار
در شدیدترین و حادترین حالت، فشار بیش از حد میتواند باعث جابجایی یا فتق مغزی شود. در این وضعیت مرگبار، بخشی از مغز از جایگاه طبیعی خود به بخش دیگری از جمجمه که فشار کمتری دارد، رانده میشود. خطرناکترین نوع فتق، فتق لوزههای مخچه است که در آن بخش پایینی مخچه از طریق سوراخ بزرگ انتهای جمجمه به داخل کانال نخاعی رانده میشود و به ساقه مغز فشار وارد میکند. ساقه مغز مسئول کنترل عملکردهای حیاتی و غیرارادی مانند تنفس، ضربان قلب، فشار خون و هوشیاری است. فشار بر این ناحیه به سرعت منجر به کما، توقف تنفس، ایست قلبی و مرگ مغزی میشود.
بر اساس دادههای پزشکی، پیشآگهی هیدروسفالی مادرزادی درماننشده بسیار ضعیف است. تخمین زده میشود که تقریباً ۵۰٪ از نوزادان مبتلا قبل از رسیدن به سن ۳ سالگی و حدود ۸۰٪ قبل از رسیدن به بزرگسالی جان خود را از دست میدهند. این آمار تکاندهنده، اهمیت حیاتی تشخیص زودهنگام و مداخله فوری درمانی را برجسته میکند.
عوامل کلیدی تعیینکننده پیشآگهی و امید به زندگی
خوشبختانه، با وجود خطرات ذکر شده، چشمانداز برای بیماران مبتلا به هیدروسفالی دیگر به این تیرگی نیست و آینده آنها به چندین عامل مهم و تعیینکننده بستگی دارد:
- علت زمینهای هیدروسفالی: این مهمترین عامل است. پیشآگهی برای هیدروسفالی ناشی از یک تومور مغزی بدخیم و پیشرونده، بسیار متفاوت از هیدروسفالی ناشی از یک عفونت قابل درمان یا یک ناهنجاری ساختاری قابل اصلاح با جراحی است. در بسیاری از موارد، این بیماری زمینهای است که در نهایت امید به زندگی و کیفیت آن را تعیین میکند، نه خود هیدروسفالی به تنهایی.
- سرعت تشخیص و شروع درمان: زمان، یک فاکتور حیاتی و غیرقابل بازگشت است. هرچه هیدروسفالی زودتر تشخیص داده شود و فشار مغز سریعتر کاهش یابد، احتمال آسیب دائمی و شدید مغزی کمتر میشود. به عنوان مثال، نوزادی که دور سر او به طور منظم اندازهگیری میشود و رشد غیرطبیعی آن سریعاً شناسایی میشود، شانس بسیار بهتری نسبت به بزرگسالی دارد که علائم مبهم او برای ماهها نادیده گرفته شده است.
- سن بیمار و وضعیت سلامت عمومی: در نوزادان، از آنجایی که استخوانهای جمجمه هنوز به هم جوش نخوردهاند، سر میتواند به طور غیرطبیعی بزرگ شود تا مقداری از فشار را جبران کند که این امر زمان بیشتری برای تشخیص میدهد. با این حال، مغز در حال رشد آنها نیز به شدت در برابر آسیب آسیبپذیر است. در بزرگسالان و سالمندان، وجود بیماریهای همراه دیگر (مانند بیماریهای قلبی یا دیابت) و وضعیت کلی سلامت میتواند بر نتیجه جراحی و روند بهبودی تأثیر بگذارد.
- موفقیت درمان و مدیریت عوارض: درمانهای مدرن بسیار مؤثر هستند، اما بدون عارضه نیستند. موفقیت بلندمدت به کارکرد صحیح و مداوم درمان (مانند شانت) و مدیریت سریع و مؤثر هرگونه عارضه مانند عفونت یا انسداد بستگی دارد. بسیاری از بیماران به شانت خود “وابسته” میشوند و زندگی آنها به عملکرد صحیح این دستگاه بستگی دارد، که این خود نیازمند آگاهی و هوشیاری دائمی است.
رویکردهای درمانی مدرن برای مدیریت هیدروسفالی
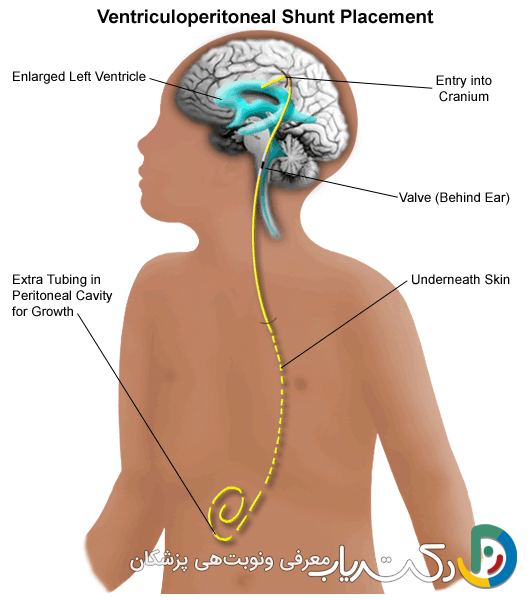
هدف اصلی درمان هیدروسفالی، بازگرداندن جریان طبیعی CSF یا ایجاد یک مسیر جایگزین برای تخلیه آن و در نتیجه کاهش فشار داخل جمجمه است. این هدف تقریباً همیشه از طریق مداخله جراحی مغز و اعصاب حاصل میشود.
مهم: قبل از هرگونه اقدام درمانی، حتماً با پزشک یا جراح مغز و اعصاب خود مشورت کنید. انتخاب روش درمانی مناسب یک تصمیم پیچیده است که به عوامل متعددی از جمله نوع هیدروسفالی، علت آن، سن و وضعیت بالینی بیمار بستگی دارد.
سیستم شانت: رایجترین روش درمانی
متداولترین و رایجترین درمان برای هیدروسفالی، کارگذاری یک سیستم شانت است. شانت یک دستگاه پزشکی مهندسیشده و پیچیده است که از یک کاتتر (لوله نازک، انعطافپذیر و سیلیکونی) و یک دریچه (Valve) یکطرفه تشکیل شده است. این سیستم، مایع مغزی-نخاعی اضافی را از بطنهای مغز به قسمت دیگری از بدن که بتواند به راحتی آن را جذب کند، تخلیه میکند.
- نحوه کار شانت: کاتتر بطنی از طریق یک سوراخ کوچک در جمجمه، در یکی از بطنهای مغز قرار میگیرد. این کاتتر به یک دریچه متصل است که معمولاً زیر پوست سر کاشته میشود و وظیفه تنظیم جریان و فشار را بر عهده دارد. امروزه دریچههای قابل برنامهریزی وجود دارند که به پزشک اجازه میدهند فشار باز شدن دریچه را پس از جراحی و بدون نیاز به عمل مجدد، با استفاده از یک دستگاه مغناطیسی از روی پوست تنظیم کند. کاتتر دیستالاز زیر پوست عبور کرده و مایع را به حفره شکمی (شانت ونتৃকولوپریتونئال یا VP، که رایجترین نوع است) یا به یکی از دهلیزهای قلب (شانت ونتৃকولوآتریال یا VA) منتقل میکند.
| ویژگی | شانت ونتৃকولوپریتونئال (VP) | شانت ونتৃকولوآتریال (VA) |
|---|---|---|
| محل تخلیه | حفره صفاقی (شکم) | دهلیز راست قلب از طریق ورید ژوگولار |
| مزایا | روش استاندارد و رایج، جذب آسان مایع توسط صفاق، کاتتر بلندتر برای همراهی با رشد کودک | جایگزین مناسب در صورت وجود مشکلات شکمی (مانند جراحیهای متعدد، عفونت صفاق (پریتونیت) یا چسبندگی) |
| معایب | احتمال انسداد یا عفونت در حفره شکم، تشکیل کیستهای شکمی | عوارض قلبی و ریوی بالقوه (نادر)، عفونتهای جدیتر (اندوکاردیت)، نیاز به کاتتر کوتاهتر که ممکن است با رشد نیاز به تعویض داشته باشد |
آندوسکوپیک تری ونتریکولوستومی (ETV): یک جایگزین جراحی
ETV یک روش جراحی کمتهاجمی و جایگزین برای برخی از بیماران، به ویژه آنهایی است که مبتلا به هیدروسفالی انسدادی هستند. در این روش، جراح با استفاده از یک آندوسکوپ (یک دوربین فیبر نوری بسیار کوچک با نور و کانال کاری) از طریق یک سوراخ کوچک در جمجمه وارد سیستم بطنی مغز میشود. سپس با مشاهده مستقیم، یک سوراخ کوچک در کف بطن سوم مغز ایجاد میکند. این سوراخ یک مسیر جدید و طبیعی برای خروج CSF ایجاد کرده و به آن اجازه میدهد تا محل انسداد را دور بزند و مستقیماً به فضای زیر عنکبوتیه، یعنی محل طبیعی جذب خود، برسد. در برخی موارد، به ویژه در نوزادان، این روش با سوزاندن شبکه کوروئید ترکیب میشود تا تولید CSF نیز کاهش یابد (ETV/CPC).
مدیریت عوارض بلندمدت درمان
اگرچه شانتها و ETV درمانهای نجاتبخش هستند، اما ممکن است با مشکلاتی همراه باشند. نقص عملکرد شانت شایعترین عارضه بلندمدت است که میتواند ناشی از انسداد مکانیکی (توسط بافت مغز، لخته خون یا پروتئین)، عفونت (که یک عارضه بسیار جدی است)، شکستگی یا جابجایی کاتتر باشد. علائم نقص عملکرد شانت مشابه علائم اولیه هیدروسفالی (سردرد، تهوع، استفراغ، خوابآلودگی) است و نیاز به ارزیابی فوری پزشکی دارد. بسیاری از بیماران، به ویژه کودکانی که در سنین پایین شانت دریافت میکنند، ممکن است در طول زندگی خود به یک یا چند جراحی برای بازبینی یا تعویض شانت نیاز داشته باشند.
پرسشهای متداول
۱. آیا فرد مبتلا به هیدروسفالی میتواند زندگی طبیعی داشته باشد؟ بله، بسیاری از افراد مبتلا به هیدروسفالی که درمان موفقیتآمیز و به موقع دریافت میکنند، میتوانند به مدرسه بروند، تحصیلات عالی داشته باشند، شغلهای مختلفی را دنبال کنند، ازدواج کنند و خانواده تشکیل دهند. با این حال، برخی ممکن است بسته به میزان آسیب مغزی قبل از درمان، با چالشهای یادگیری، مشکلات حافظه یا ناتوانیهای فیزیکی روبرو شوند که نیازمند حمایتهای آموزشی و توانبخشی است. پیگیری منظم پزشکی و آگاهی از علائم نقص شانت برای یک زندگی سالم و ایمن ضروری است.
۲. شایعترین علت مرگ در بیماران هیدروسفالی چیست؟ در بیماران درمانشده، مرگ مستقیم ناشی از افزایش فشار مغز نادر است. علل اصلی مرگ معمولاً به بیماری زمینهای (مانند پیشرفت یک تومور مغزی غیرقابل درمان) یا عوارض جدی درمان مربوط میشود. این عوارض میتواند شامل عفونت شدید و کنترلنشده سیستم شانت که به سپسیس و نارسایی ارگانها منجر شود، یا نقص حاد و تشخیص داده نشده شانت باشد که باعث افزایش ناگهانی و مرگبار فشار داخل جمجمه میشود.
۳. علائم هشداردهنده نقص عملکرد شانت چیست؟ علائم کلیدی بسته به سن متفاوت است اما به طور کلی شامل بازگشت علائم اولیه هیدروسفالی است: در بزرگسالان و کودکان: سردرد شدید، تهوع و استفراغ، اختلالات بینایی (تاری دید یا دوبینی)، خوابآلودگی یا بیقراری شدید، مشکل در راه رفتن یا تعادل، کاهش عملکرد تحصیلی یا شغلی. در نوزادان: تورم و سفت شدن ملاج (نقطه نرم روی سر)، استفراغهای مکرر، گریه با صدای بلند و غیرمعمول، امتناع از شیر خوردن و نگاه خیره به پایین (علامت غروب آفتاب). این علائم نیاز به مراجعه فوری به اورژانس دارند.
۴. آیا هیدروسفالی قابل درمان قطعی است؟ هیدروسفالی به طور کلی یک بیماری مزمن در نظر گرفته میشود که “درمان قطعی” ندارد، بلکه “مدیریت” میشود. شانتها و ETV علائم را با کنترل تجمع CSF برطرف میکنند، اما معمولاً بیماری زمینهای را درمان نمیکنند و خودشان نیز نیازمند نظارت مادامالعمر هستند. این وضعیت مانند بیماریهای مزمن دیگر مانند دیابت یا فشار خون است که با مدیریت صحیح، فرد میتواند زندگی طولانی و سالمی داشته باشد.
۵. هیدروسفالی با فشار نرمال (NPH) چقدر خطرناک است؟ NPH اگر درمان نشود، یک بیماری پیشرونده است که میتواند منجر به ناتوانی شدید (نیاز به ویلچر و مراقبت تمام وقت) و زوال عقل غیرقابل برگشت شود. اگرچه به ندرت به طور مستقیم و حاد کشنده است، اما کیفیت زندگی را به شدت کاهش میدهد و با افزایش خطر سقوط و عوارض ناشی از بیحرکتی، میتواند به طور غیرمستقیم طول عمر را کوتاه کند. خبر خوب این است که NPH در میان علل زوال عقل، یکی از معدود موارد بالقوه قابل درمان است و بسیاری از بیماران، به خصوص اگر در مراحل اولیه تشخیص داده شوند، پس از جراحی شانتگذاری بهبودی چشمگیری را در راه رفتن و کنترل ادرار تجربه میکنند.
راهکارهای نهایی برای مدیریت هیدروسفالی و بهبود کیفیت زندگی
در پایان، بازگردیم به سوال اصلی: آیا هیدروسفالی کشنده است؟ پاسخ، یک “بله” مشروط و یک “نه” بسیار امیدوارکننده است. بله، اگر این بیماری نادیده گرفته شود، به حال خود رها شود یا به درستی تشخیص داده نشود، مسیری خطرناک، ویرانگر و اغلب مرگبار را طی میکند. اما در دنیای پزشکی امروز، با دانش و ابزارهایی که در اختیار داریم، این نتیجه تلخ به هیچ وجه اجتنابناپذیر نیست.
هیدروسفالی یک بیماری جدی و مادامالعمر است، اما با ابزارهای تشخیصی دقیق مانند CT اسکن و MRI، و روشهای درمانی بسیار مؤثری مانند شانتهای قابل برنامهریزی و تکنیکهای کمتهاجمی ETV، کاملاً قابل مدیریت است. کلید یک نتیجه موفق و یک زندگی با کیفیت در تشخیص به موقع، مداخله سریع جراحی توسط یک تیم مجرب، و مهمتر از همه، پیگیریهای دقیق و منظم پزشکی در طول زندگی نهفته است. همکاری نزدیک و صادقانه بین بیمار، خانواده و یک تیم پزشکی متخصص (شامل جراح مغز و اعصاب، متخصص مغز و اعصاب، و متخصصان توانبخشی) میتواند به بیماران کمک کند تا بر چالشهای این بیماری غلبه کرده و به پتانسیل کامل خود در زندگی دست یابند.
اگر شما یا یکی از عزیزانتان علائمی را تجربه میکنید که میتواند به هیدروسفالی مرتبط باشد، اجازه ندهید ترس و تردید شما را از اقدام باز دارد. برای ارزیابی دقیق شرایط، درک گزینههای درمانی موجود و انتخاب بهترین مسیر برای آینده، بدون تأخیر با یک متخصص مغز و اعصاب مشورت کنید. اقدام به موقع، نه تنها جان را نجات میدهد، بلکه بهترین شانس را برای حفظ کیفیت آن و داشتن یک زندگی طولانی و سالم فراهم میکند.
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- سید سهراب هاشمی فشارکیمتخصص مغز و اعصاب (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- منیره اسلامیمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه شعبانیمتخصص مغز و اعصاب (نورولوژی) | تهران