آیا هیدروسفالی ارثی است ؟ بررسی جامع علل ژنتیکی
هیدروسفالی ارثی: بررسی جامع علل ژنتیکی، مادرزادی و رویکردهای تشخیصی
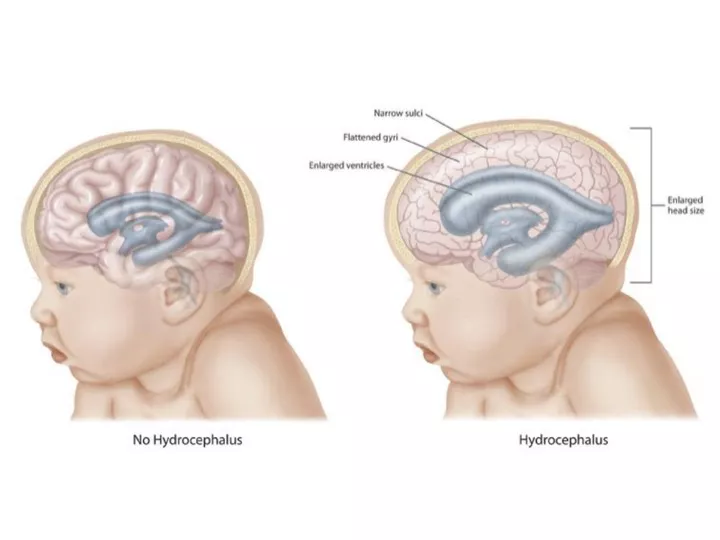
هیدروسفالی، که در زبان عامیانه به آن “آب آوردن مغز” نیز گفته میشود، یک عارضه پزشکی پیچیده و جدی است که در اثر تجمع بیش از حد مایع مغزی-نخاعی (Cerebrospinal Fluid یا CSF) در سیستم بطنی مغز ایجاد میشود. این بطنها، حفرههای به هم پیوسته در عمق مغز هستند که CSF در آنها تولید و گردش میکند. تجمع این مایع منجر به گشاد شدن بطنها و افزایش فشار داخل جمجمه میگردد که میتواند به بافت حساس و حیاتی مغز آسیب دائمی وارد کند. این وضعیت میتواند در هر سنی، از دوران جنینی تا سالمندی، رخ دهد اما در نوزادان و افراد مسن شایعتر است.
برای خانوادههایی که با تشخیص هیدروسفالی روبرو میشوند، سیلی از سؤالات و نگرانیها به وجود میآید. در میان این ابهامات، یکی از اولین و مهمترین پرسشها مربوط به ریشه و علت آن است. بسیاری از والدین مضطربانه میپرسند: آیا این یک بیماری ارثی است؟ آیا ممکن است در فرزندان آینده ما نیز تکرار شود؟ پاسخ به این سؤال ساده نیست و نیازمند درک عمیقی از تعامل پیچیده بین ژنتیک، رشد جنینی و عوامل محیطی است. در حالی که برخی از موارد هیدروسفالی دارای یک جزء ژنتیکی واضح و قابل ردیابی هستند، بخش بزرگی از آنها به دلایل دیگری رخ میدهند که هیچ ارتباطی با وراثت ندارند.
در این مقاله جامع، ما به اعماق این موضوع سفر میکنیم تا به طور کامل و مبتنی بر شواهد علمی، به این پرسش پاسخ دهیم. ما علل مختلف هیدروسفالی را از هم تفکیک کرده، نقش ژنتیک را بهدقت بررسی میکنیم و نگاهی دقیق به علائم، روشهای نوین تشخیص و گزینههای درمانی پیشرفته میاندازیم. هدف ما ارائه یک راهنمای کامل و قابل اعتماد برای درک بهتر این عارضه و توانمندسازی خانوادهها برای مدیریت آن است.
سلب مسئولیت پزشکی اطلاعات ارائه شده در این مقاله صرفاً برای اهداف آموزشی و اطلاعرسانی است و نباید جایگزین مشاوره، تشخیص یا درمان حرفهای پزشکی شود. تشخیص و درمان هیدروسفالی نیازمند ارزیابی دقیق توسط تیم پزشکی متخصص شامل جراحان و متخصص مغز و اعصاب، متخصصان اطفال و ژنتیک است. هرگز به دلیل مطالبی که در اینجا خواندهاید، توصیههای پزشکی را نادیده نگیرید یا در مراجعه به پزشک تأخیر نکنید.
نکات کلیدی در یک نگاه
- هیدروسفالی همیشه ارثی نیست: تنها درصد کمی از موارد هیدروسفالی مستقیماً ناشی از یک جهش ژنی شناختهشده است. اکثریت موارد مادرزادی یا اکتسابی هستند.
- شایعترین نوع ارثی: هیدروسفالی وابسته به کروموزوم X (ناشی از جهش در ژن L1CAM) شناختهشدهترین علت ژنتیکی است و به دلیل الگوی وراثت، عمدتاً پسران را تحت تأثیر قرار میدهد.
- تفاوت “مادرزادی” و “ارثی”: هیدروسفالی مادرزادی در بدو تولد وجود دارد اما ممکن است علت آن ژنتیکی، محیطی (مانند عفونتهای مادر در دوران بارداری) یا ناهنجاریهای ساختاری مغز باشد.
- تشخیص دقیق حیاتی است: تصویربرداری پیشرفته مغز (MRI و سونوگرافی) و در موارد مشکوک، مشاوره و آزمایش ژنتیک، برای تعیین علت دقیق و برنامهریزی بهترین استراتژی درمانی ضروری است.
- درمان بر مدیریت تمرکز دارد: درمانهایی مانند شانتگذاری و ونتریکولوستومی سوم اندوسکوپیک (ETV) بیماری را درمان نمیکنند، بلکه با کنترل تجمع مایع، علائم و عوارض ناشی از فشار بالا بر مغز را مدیریت کرده و از آسیب بیشتر جلوگیری میکنند.
هیدروسفالی چیست؟ درک مکانیسم تجمع مایع در مغز
برای درک اینکه چرا هیدروسفالی رخ میدهد، ابتدا باید با مایع مغزی-نخاعی و سیستم پیچیده تولید، گردش و جذب آن در مغز آشنا شویم.
مایع مغزی-نخاعی (CSF): مایع حیاتی مغز
مایع مغزی-نخاعی یک مایع شفاف، بیرنگ و آبکی است که مغز و نخاع را به طور کامل احاطه کرده و از آن محافظت میکند. این مایع که عمدتاً از آب، گلوکز، پروتئینها و یونهای مختلف تشکیل شده، در شبکهای از عروق خونی تخصصی به نام شبکه کوروئید (Choroid Plexus) که در بطنهای مغز قرار دارد، تولید میشود. این مایع سه وظیفه اصلی و حیاتی بر عهده دارد:
- محافظت فیزیکی و شناوری: CSF مغز را در حالت شناور نگه میدارد و وزن مؤثر آن را به شدت کاهش میدهد. این حالت شناوری مانند یک ضربهگیر طبیعی عمل کرده و از مغز در برابر آسیبهای ناشی از حرکات ناگهانی یا ضربه به سر محافظت میکند.
- تغذیه و هموستاز شیمیایی: این مایع مواد مغذی ضروری را از خون به بافت مغز میرساند و محیط شیمیایی اطراف نورونها را در یک وضعیت پایدار و بهینه نگه میدارد که برای عملکرد صحیح سلولهای عصبی ضروری است.
- دفع مواد زائد: CSF محصولات جانبی متابولیسم مغز را، که میتوانند سمی باشند، جمعآوری کرده و آنها را برای دفع به جریان خون منتقل میکند و به نوعی سیستم لنفاوی مغز عمل میکند.
در یک فرد سالم، روزانه حدود ۵۰۰ میلیلیتر CSF تولید میشود و حجم کلی آن در هر لحظه حدود ۱۵۰ میلیلیتر است. این به معنای آن است که این مایع چندین بار در روز به طور کامل جایگزین میشود. CSF در یک چرخه مداوم از بطنهای جانبی به بطن سوم، سپس از طریق یک کانال باریک به نام مجرای سیلویوس (Aqueduct of Sylvius) به بطن چهارم و در نهایت به فضای اطراف مغز و نخاع جریان مییابد. در انتها، این مایع از طریق ساختارهای میکروسکوپی به نام پرزهای عنکبوتیه (Arachnoid Villi) به سینوسهای وریدی بزرگ مغز بازجذب میشود و به جریان خون بازمیگردد. هیدروسفالی زمانی اتفاق میافتد که این تعادل ظریف به هم میخورد:
- انسداد (Obstruction): شایعترین علت؛ یک مانع فیزیکی مانند یک تومور، کیست یا تنگی مادرزادی (مانند تنگی مجرای سیلویوس) مسیر گردش CSF را مسدود میکند.
- جذب ضعیف (Poor Absorption): پرزهای عنکبوتیه به دلیل التهاب ناشی از عفونت (مانند مننژیت) یا خونریزی آسیب دیده و نمیتوانند CSF را به درستی جذب کنند.
- تولید بیش از حد (Overproduction): یک علت بسیار نادر که معمولاً به دلیل نوع خاصی از تومور در شبکه کوروئید (پاپیلومای شبکه کوروئید) رخ میدهد.
انواع اصلی هیدروسفالی: مادرزادی در مقابل اکتسابی
هیدروسفالی را میتوان بر اساس زمان شروع به دو دسته اصلی تقسیم کرد:
- هیدروسفالی مادرزادی : این نوع هیدروسفالی در بدو تولد وجود دارد یا در دوران جنینی به دلیل اختلال در رشد مغز ایجاد میشود. علل آن میتواند ژنتیکی، ناهنجاریهای ساختاری مغز (مانند اسپاینا بیفیدا) یا عوامل محیطی در دوران بارداری (مانند عفونتهای مادر) باشد.
- هیدروسفالی اکتسابی: این نوع در هر زمانی پس از تولد به دلیل یک بیماری، آسیب یا عارضه ثانویه ایجاد میشود. علل شایع آن شامل ضربه شدید به سر، تومورهای مغزی، سکته مغزی، عفونتهایی مانند مننژیت، یا خونریزی در مغز است. نوع خاصی از این هیدروسفالی، هیدروسفالی با فشار طبیعی (NPH) است که عمدتاً در افراد مسن دیده میشود و با علائم خاصی همراه است.
تمرکز این مقاله بر روی هیدروسفالی مادرزادی و بهویژه جنبههای ارثی و ژنتیکی آن است.
آیا هیدروسفالی ارثی است؟ تفکیک دقیق علل
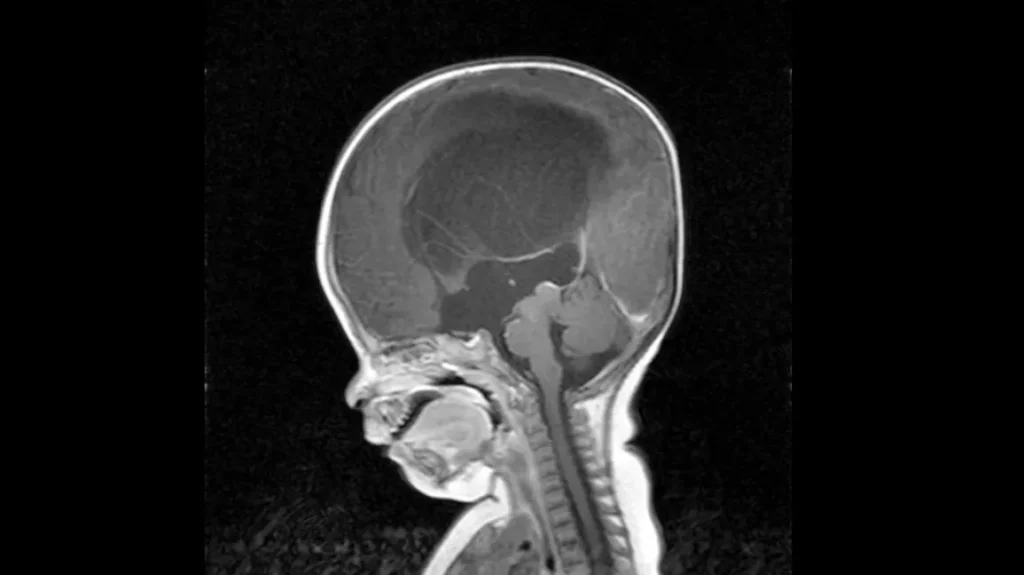
این سؤال اصلیترین دغدغه بسیاری از خانوادههاست. پاسخ کوتاه این است: بله، هیدروسفالی میتواند ارثی باشد، اما اکثر موارد آن ارثی نیستند. ژنتیک نقش مهمی ایفا میکند، اما تنها بخشی از تصویر کلی است. برای درک این موضوع، باید بین علل مختلف هیدروسفالی مادرزادی تمایز قائل شویم.
هیدروسفالی ژنتیکی: نقش مستقیم جهشهای ژنی
هیدروسفالی ژنتیکی به مواردی اطلاق میشود که یک جهش در یک ژن خاص مستقیماً باعث ایجاد این عارضه میشود. این جهش میتواند از یکی از والدین به ارث برسد یا به صورت یک جهش جدید (de novo) برای اولین بار در خود فرد رخ دهد.
شایعترین و شناختهشدهترین شکل هیدروسفالی ژنتیکی، تنگی مجرای سیلویوس وابسته به کروموزوم X (HSAS) است، که بخشی از یک طیف بیماری به نام سندرم CRASH است.
- علت: این بیماری ناشی از جهش در ژن L1CAM است. این ژن روی کروموزوم X قرار دارد و پروتئینی را کد میکند که یک “مولکول چسبندگی سلولی” است. این پروتئین مانند چسبی عمل میکند که به سلولهای عصبی (نورونها) کمک میکند تا در طول رشد مغز به درستی به یکدیگر متصل شده و مسیرهای عصبی صحیحی را تشکیل دهند. جهش در این ژن این فرآیند حیاتی را مختل میکند.
- الگوی وراثت: از آنجایی که پسران تنها یک کروموزوم X (که از مادرشان دریافت میکنند) دارند، اگر این کروموزوم حامل ژن جهشیافته باشد، بیماری را بروز میدهند. زنان دو کروموزوم X دارند، بنابراین اگر یکی از آنها جهشیافته باشد، کروموزوم سالم دیگر معمولاً آن را جبران میکند و آنها به صورت ناقل سالم یا با علائم بسیار خفیف باقی میمانند. یک زن ناقل، در هر بارداری ۵۰٪ احتمال دارد که ژن جهشیافته را به فرزندش منتقل کند.
- شیوع: تخمین زده میشود که HSAS مسئول حدود ۵ تا ۱۰ درصد از موارد هیدروسفالی مادرزادی در نوزادان پسر باشد.
علاوه بر ژن L1CAM، جهش در ژنهای دیگری نیز به عنوان علل نادر هیدروسفالی شناسایی شدهاند (مانند AP1S2 و CCDC88C)، اما HSAS مهمترین و شایعترین علت ژنتیکی منفرد باقی مانده است.
هیدروسفالی مادرزادی با زمینه ژنتیکی (سندرمیک)
در برخی موارد، هیدروسفالی تنها یکی از ویژگیهای یک سندرم ژنتیکی گستردهتر است. در این حالت، علت اصلی، یک ناهنجاری ژنتیکی یا کروموزومی پیچیدهتر است که منجر به مجموعهای از مشکلات رشدی میشود. مثالهای برجسته عبارتند از:
- ناهنجاری دندی-واکر: یک ناهنجاری ساختاری مغز که با سه ویژگی اصلی مشخص میشود: عدم تشکیل کامل یا جزئی کرمینه مخچه (بخشی که دو نیمکره مخچه را به هم متصل میکند)، بزرگ شدن کیستیک بطن چهارم، و بزرگ شدن حفره خلفی جمجمه. این ناهنجاری تقریباً همیشه با هیدروسفالی همراه است.
- ناهنجاری کیاری : بهویژه نوع II آن، که در آن بخشی از ساقه مغز و مخچه به داخل کانال نخاعی فوقانی کشیده میشود. این حالت تقریباً همیشه با اسپاینا بیفیدا (یک نقص لوله عصبی) همراه است و با مسدود کردن جریان CSF از بطن چهارم، باعث هیدروسفالی میشود.
هیدروسفالی مادرزادی غیرارثی: عوامل محیطی و ساختاری
بسیاری از موارد هیدروسفالی مادرزادی، با وجود اینکه در بدو تولد وجود دارند، علت ژنتیکی ندارند. این موارد ممکن است ناشی از حوادث یا عواملی باشند که در دوران حساس رشد جنین در رحم رخ دادهاند:
- عفونتهای دوران بارداری (TORCH): گروهی از عفونتها شامل توکسوپلاسموز، سرخجه، سیتومگالوویروس (CMV)، هرپس و ویروس زیکا میتوانند از مادر به جنین منتقل شده و باعث التهاب شدید در مغز جنین (آنسفالیت) شوند. این التهاب میتواند به بافت مغز آسیب رسانده و منجر به ایجاد بافت اسکار شود که مسیرهای CSF را مسدود میکند.
- خونریزی داخل بطنی : این عارضه عمدتاً در نوزادان بسیار نارس (متولد شده قبل از هفته ۳۲) رخ میدهد. عروق خونی در ناحیهای از مغز به نام ماتریکس ژرمینال در این نوزادان بسیار شکننده است و به راحتی پاره میشود. خونریزی در بطنها میتواند لختههای خونی ایجاد کرده و مسیر جریان CSF را مسدود کند یا با ایجاد التهاب، به پرزهای عنکبوتیه آسیب زده و فرآیند جذب را مختل کند.
- تنگی مجرای سیلویوس غیر ژنتیکی: این مجرای باریک میتواند به دلیل التهاب، عفونت یا خونریزی در دوران جنینی تنگ یا مسدود شود، بدون اینکه هیچ جهش ژنتیکی وجود داشته باشد.
علائم و نشانههای هیدروسفالی بر اساس سن
علائم هیدروسفالی به شدت به سن بیمار، علت زمینهای و سرعت پیشرفت بیماری بستگی دارد. تفاوت اصلی در این است که صفحات استخوانی جمجمه نوزادان هنوز به هم جوش نخوردهاند و میتوانند از هم باز شوند، در حالی که جمجمه کودکان بزرگتر و بزرگسالان یک ساختار ثابت و غیرقابل انبساط است.
| گروه سنی | علائم و نشانههای شایع |
|---|---|
| نوزادان و شیرخواران | – رشد سریع و غیرطبیعی دور سر (عبور از خطوط صدک در نمودار رشد) – ملاج (فونتانل) قدامی برآمده، سفت و ضرباندار – جدا شدن درزهای جمجمه (Sutures) – رگهای برجسته و قابل مشاهده روی پوست سر – نگاه خیره به پایین (علامت غروب آفتاب)، که ناشی از فشار بر اعصاب کنترلکننده حرکت چشم است – تحریکپذیری شدید، خوابآلودگی بیش از حد، یا گریه با صدای بسیار زیر و جیغ مانند – تغذیه ضعیف، امتناع از شیر خوردن و استفراغهای جهنده – تأخیر در رسیدن به مراحل کلیدی رشد (مانند گردن گرفتن یا نشستن) |
| کودکان نوپا و بزرگتر | – سردردهای شدید و مزمن که اغلب در هنگام صبح بدتر است – تهوع و استفراغ، بهویژه در صبح و بدون ارتباط با بیماری گوارشی – پاپیلِدما (تورم عصب بینایی در معاینه ته چشم) که منجر به مشکلات بینایی (دوبینی، تاری دید) میشود – مشکلات تعادل، ناهماهنگی در حرکات و راه رفتن نامتعادل – از دست دادن مهارتهای کسبشده قبلی (مانند کنترل ادرار) – تغییرات شخصیتی، بیحالی، کاهش عملکرد تحصیلی و مشکلات تمرکز |
| بزرگسالان | – علائم کلاسیک هیدروسفالی با فشار طبیعی (NPH): – اختلال در راه رفتن: راه رفتن مغناطیسی (انگار پاها به زمین چسبیده)، با گامهای کوتاه و پاهای باز – زوال شناختی: مشکلات حافظه کوتاهمدت، کندی تفکر، بیتفاوتی و از دست دادن تمرکز که اغلب با آلزایمر اشتباه گرفته میشود. – بیاختیاری ادرار: از تکرر ادرار شروع شده و به عدم کنترل کامل میرسد. – در موارد هیدروسفالی با فشار بالا: سردرد، تهوع و مشکلات بینایی. |
فرآیند تشخیص: از معاینه بالینی تا تصویربرداری پیشرفته
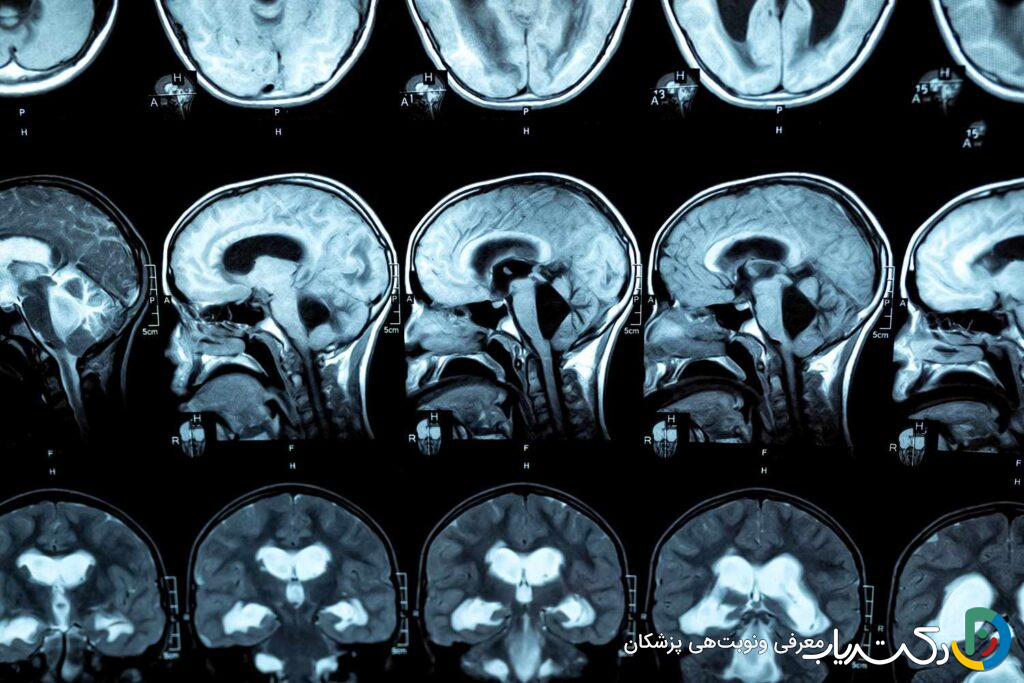
تشخیص هیدروسفالی نیازمند یک رویکرد چندمرحلهای و دقیق است که با معاینه بالینی شروع شده و با روشهای تصویربرداری پیشرفته و گاهی آزمایشهای تخصصی تأیید میشود.
ارزیابی اولیه و معاینه عصبی
در نوزادان، اولین و مهمترین قدم اندازهگیری منظم دور سر در هر ویزیت پزشکی و ثبت آن بر روی نمودارهای رشد استاندارد است. هرگونه افزایش ناگهانی و عبور از خطوط صدک، یک علامت هشداردهنده جدی است. پزشک همچنین ملاج را برای بررسی برآمدگی و سفتی، درزهای جمجمه، رفلکسهای نوزاد، تون عضلانی و حرکات چشم را به دقت ارزیابی میکند. در کودکان بزرگتر و بزرگسالان، معاینه عصبی بر ارزیابی راه رفتن، تعادل، قدرت عضلانی، عملکرد شناختی و معاینه ته چشم (فوندوسکوپی) برای بررسی تورم عصب بینایی (پاپیلِدما) تمرکز دارد.
تکنیکهای تصویربرداری مغز
تصویربرداری از مغز برای تأیید قطعی تشخیص، شناسایی علت زمینهای (مانند انسداد) و تعیین شدت هیدروسفالی کاملاً ضروری است.
- سونوگرافی جمجمه: یک روش ایمن، غیرتهاجمی و سریع برای نوزادان است که میتوان از طریق ملاج باز آنها انجام داد. این روش به خوبی اندازه بطنهای گشادشده را نشان میدهد و برای غربالگری اولیه و پیگیری پس از درمان بسیار مفید است. سونوگرافی در دوران بارداری (سونوگرافی پرهناتال) نیز میتواند هیدروسفالی را در جنین تشخیص دهد.
- تصویربرداری رزونانس مغناطیسی (MRI): این روش استاندارد طلایی برای تشخیص هیدروسفالی است. MRI بدون استفاده از اشعه ایکس، تصاویر بسیار دقیق و با جزئیات بالا از ساختار نرم مغز، بطنها و مسیرهای جریان CSF ارائه میدهد. این روش میتواند علت دقیق انسداد (مانند تومور، کیست یا تنگی مجرا) را مشخص کرده و به جراح در برنامهریزی بهترین روش درمانی کمک کند.
- توموگرافی کامپیوتری (CT Scan): سیتی اسکن سریعتر از MRI است و در شرایط اورژانسی (مانند ضربه به سر) برای ارزیابی سریع اندازه بطنها و وجود خونریزی بسیار مفید است. با این حال، به دلیل استفاده از اشعه ایکس، برای پیگیریهای مکرر در کودکان کمتر ترجیح داده میشود.
نقش مشاوره ژنتیک
در مواردی که هیدروسفالی مادرزادی تشخیص داده میشود، بهویژه اگر سابقه خانوادگی بیماری وجود داشته باشد، نوزاد دارای سایر ناهنجاریهای فیزیکی باشد، یا هیدروسفالی از نوع انسدادی شدید (مانند تنگی مجرای سیلویوس) باشد، مشاوره ژنتیک بهشدت توصیه میشود. یک مشاور ژنتیک:
- یک شجرهنامه دقیق از خانواده تهیه میکند تا الگوهای احتمالی وراثت را شناسایی کند.
- مفاهیم پیچیده ژنتیکی را به زبانی ساده برای خانواده توضیح میدهد.
- در مورد گزینههای آزمایش ژنتیک (مانند توالییابی ژن L1CAM) و مزایا و محدودیتهای آن اطلاعات میدهد.
- ریسک تکرار بیماری در بارداریهای آینده را به طور دقیقتری تخمین زده و در مورد گزینههای پیشگیری یا تشخیص پیش از تولد راهنمایی میکند.
پرسشهای متداول
۱. اگر من یا همسرم هیدروسفالی داشته باشیم، آیا فرزندمان نیز به آن مبتلا خواهد شد؟ این کاملاً به علت هیدروسفالی شما بستگی دارد. اگر هیدروسفالی شما اکتسابی بوده (مثلاً ناشی از مننژیت در کودکی)، ریسک آن برای فرزندتان بیشتر از جمعیت عادی نیست. اما اگر علت آن یک جهش ژنتیکی شناختهشده مانند جهش L1CAM باشد، ریسک قابل توجهی وجود دارد. برای مثال، یک زن ناقل این جهش، ۵۰٪ شانس دارد که آن را به پسرش (که بیمار خواهد شد) و ۵۰٪ شانس دارد که آن را به دخترش (که ناقل خواهد شد) منتقل کند. مشاوره ژنتیک بهترین راه برای ارزیابی دقیق ریسک در خانواده شماست.
۲. آیا میتوان از هیدروسفالی ارثی پیشگیری کرد؟ پیشگیری مستقیم از وقوع یک جهش ژنتیکی امکانپذیر نیست. با این حال، برای خانوادههایی که میدانند ناقل یک جهش خاص هستند، گزینههایی در حوزه باروری کمکی وجود دارد، مانند تشخیص ژنتیکی پیش از لانهگزینی (PGD) که طی آن جنینهای سالم برای انتقال به رحم انتخاب میشوند. همچنین، مراقبتهای کامل دوران بارداری، مانند واکسیناسیون و پرهیز از عفونتها، میتواند از برخی علل غیرارثی هیدروسفالی مادرزادی جلوگیری کند.
۳. آیا هیدروسفالی یک بیماری کشنده است؟ اگر هیدروسفالی درمان نشود، فشار فزاینده و کنترلنشده بر مغز میتواند منجر به آسیب شدید و غیرقابل بازگشت مغزی و در نهایت مرگ شود. خوشبختانه، با تشخیص به موقع و درمان مناسب و مدرن (مانند شانت یا ETV)، پیشآگهی بسیار بهبود یافته و اکثر افراد میتوانند زندگی طولانی، فعال و پرباری داشته باشند. مدیریت بلندمدت و پیگیریهای منظم پزشکی کلید موفقیت است.
۴. آیا درمان با شانت، هیدروسفالی را به طور کامل درمان میکند؟ خیر. این یک نکته بسیار مهم است. شانت یا ETV هیدروسفالی را “درمان قطعی” نمیکنند، بلکه آن را “مدیریت” میکنند. این روشها به کنترل تجمع مایع و فشار کمک میکنند، اما علت زمینهای بیماری را برطرف نمیسازند. این یک وضعیت مزمن است و بیماران مبتلا به هیدروسفالی به مراقبت و پیگیری پزشکی مادامالعمر برای اطمینان از عملکرد صحیح درمان و مدیریت هرگونه عارضه احتمالی نیاز دارند.
۵. آیا هیدروسفالی بر هوش و تواناییهای یادگیری تأثیر میگذارد؟ تأثیر هیدروسفالی بر عملکرد شناختی بسیار متغیر است و به عواملی مانند علت اصلی، شدت آسیب مغزی قبل از درمان، سن تشخیص و موفقیت درمان بستگی دارد. بسیاری از افراد مبتلا به هیدروسفالی دارای هوش طبیعی هستند و زندگی موفقی دارند. با این حال، برخی ممکن است با چالشهای خاصی در یادگیری مواجه شوند، بهویژه در زمینههایی مانند عملکرد اجرایی (برنامهریزی و سازماندهی)، حافظه و مهارتهای دیداری-فضایی. مداخله زودهنگام، کاردرمانی، گفتاردرمانی و حمایتهای آموزشی میتواند به حداکثر رساندن پتانسیل فرد کمک شایانی کند.
راهکارهای نهایی برای درک و مدیریت هیدروسفالی ژنتیکی
درک اینکه آیا هیدروسفالی ارثی است یا خیر، یک فرآیند پیچیده و چندوجهی است که نیازمند تفکیک دقیق بین علل ژنتیکی، سندرمیک، محیطی و ساختاری است. در حالی که درصد کمی از موارد به وضوح ریشه در جهشهای ژنی قابل شناسایی دارند، اکثر موارد هیدروسفالی مادرزادی ارثی نیستند. این تمایز نه تنها برای آرامش خاطر و برنامهریزیهای آینده خانوادهها، بلکه برای انتخاب رویکرد درمانی صحیح و پیشبینی مشکلات احتمالی همراه، حیاتی است.
مهمترین پیام این است که هر مورد از هیدروسفالی منحصر به فرد است و نیازمند یک رویکرد درمانی فردیسازیشده است. تشخیص دقیق علت زمینهای از طریق تصویربرداری پیشرفته و در صورت لزوم، مشاوره ژنتیک، سنگ بنای یک مدیریت موفق است. با وجود چالشهای ذاتی این بیماری، پیشرفتهای چشمگیر در تکنولوژی دریچههای شانت، تکنیکهای جراحی اندوسکوپیک و مراقبتهای پزشکی حمایتی، به اکثر افراد مبتلا به هیدروسفالی این امکان را میدهد که با مدیریت صحیح و پیوسته بیماری، زندگی فعال، مستقل و معناداری داشته باشند.
اگر شما یا یکی از عزیزانتان با این عارضه روبرو هستید، بهترین و قدرتمندترین قدم، تشکیل یک تیم مراقبتی چندرشتهای و قوی متشکل از متخصص اطفال، جراح مغز و اعصاب، متخصص ژنتیک، کاردرمانگر و روانشناس است. برای ارزیابی دقیق شرایط و دریافت یک برنامه درمانی جامع و شخصیسازیشده، حتماً با پزشک متخصص مشورت کنید و از پرسیدن سؤالات خود هراسی نداشته باشید.
لیست پزشکان مرتبط:
- طیبه عباسیونمتخصص مغز و اعصاب (نورولوژی) | تهران
- مهدی سخابخشمتخصص مغز و اعصاب (نورولوژی) | تهران
- بابک زمانیمتخصص مغز و اعصاب (نورولوژی) | تهران
- رویا ابوالفضلیمتخصص مغز و اعصاب (نورولوژی) | تهران
- علیرضا رنجبر نائینیمتخصص مغز و اعصاب (نورولوژی) | تهران
- سید سهراب هاشمی فشارکیمتخصص مغز و اعصاب (نورولوژی) | تهران
- کلینیک مغز و اعصاب نورالیکلینیک مغز و اعصاب و نوروساینس | تهران
- ساناز معصومیمتخصص مغز و اعصاب (نورولوژی) | تهران
- منیره اسلامیمتخصص مغز و اعصاب (نورولوژی) | تهران
- فاطمه شعبانیمتخصص مغز و اعصاب (نورولوژی) | تهران